双水平气道正压无创通气辅助呼吸治疗急性脑梗死合并OSAHS患者的有效性分析
2015-09-19王丽春
王丽春
山东单县东大医院神经内科 单县 274300
阻塞性睡眠呼吸暂停低通气综合征(OSAHS)是指各种原因导致睡眠状态下反复出现呼吸暂停和低通气、睡眠中断、高碳酸血症,从而使机体发生一系列病理生理改变的临床综合征[1-2]。研究发现,OSAHS是缺血性脑卒中的独立危险因素,脑梗死患者睡眠呼吸障碍的发生率可高达71%,二者关系密切相互影响可共同表现为睡眠呼吸浅表、呼吸暂停、夜间低氧等症状[3-4]。脑梗死合并OSHAS具有致残率、发病率高的特点,因此对于该病临床研究日渐被予以重视。本文旨在探讨双水平气道正压无创通气辅助呼吸治疗急性脑梗死合并(OSAHS)患者临床疗效,现报告如下。
1 资料与方法
1.1 临床资料选取我院神经科2012-03—2014-05收治的86例患者为研究对象,所有患者均经CT、核磁共振检查确诊为脑梗死,且临床上有典型的阻塞性睡眠呼吸暂停低通气综合征症状,并经PSG 检查符合OSAHS诊断标准。患者入院前均未行PSG 检查,且均为首次发病,神志清醒,排除有严重心、肺疾病、周围神经疾病病人。应用随机数字表法分为观察组43例和对照组43例。观察组男27例,女16例;年龄54~75 岁,平均(64.5±9.7)岁。对照组男26 例,女17例;年龄55~73岁,平均(64.2±8.6)岁。2组年龄、性别方面均无显著差异(P<0.05),具有可比性。
1.2 治疗方法对照组行常规治疗,包括抗血小板聚集、促进脑细胞代谢、活血化瘀等药物治疗,病情较严重者给予呋塞米、甘露醇等利尿药脱水降颅压治疗,同时配合规律康复训练。观察组在此基础上采用双水平气道正压无创通气辅助呼吸治疗:根据患者鼻面形选择合适、舒适的充气鼻面罩,佩戴好后,调整位置连接好呼吸机管道。模式为S/T,调节呼吸机参数及进行压力滴定,吸气相压力一般从4~6cmHg开始,并随着患者慢慢适应后将压力逐渐调高,每次变动1~2cmHg,根据患者耐受力及血氧饱和度,调至最佳压力指数,一般为16~18cmHg,最高22cmHg;呼气相压力开始为0~3cmHg,最大为4cmHg;频率调到12~16 次/min。调节压力时根据患者自主呼吸调节起始压力,依据压力滴定结果从低到高递增,直到设定的压力使患者呼吸暂停和低通气状态消失,患者舒适和血氧饱和度达90%以上。
1.3 统计学指标比较2组治疗前后的PSG 检查指标和神经恢复功能情况。PSG 检查指标包括低通气指数、呼吸暂停指数、呼吸暂停及低通气时间、90%以下血氧饱和度次数、90%以下血氧饱和度时间。神经功能恢复情况采用日常生活能力量表(BI)和残障量表(MRS)评分比较。BI评分标准:0~20分为极度严重功能障碍,20~45分为严重功能障碍,50~70分为中度功能障碍,75~95分为轻度功能障碍,100分为正常。MRS评分标准:0~1 分为无症状,1~2 分为有症状但不明显,能完成正常活动,2~3 分为轻度残障,3~4分为中度残障,4~5分为中度残障,5~6分为严重残障,6分为死亡。
1.4 统计学处理实验所有数据用SPSS 14.0软件分析和统计,计量资料用(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2组PSG 检查指标对比分析 治疗1周后观察组PSG检查指标均明显优于对照组,差异有统计学意义(P<0.05),而对照组治疗前后的各项指标均无明显差异(P<0.05)。见表1。
表1 2组PSG 检查指标比较 ±s)
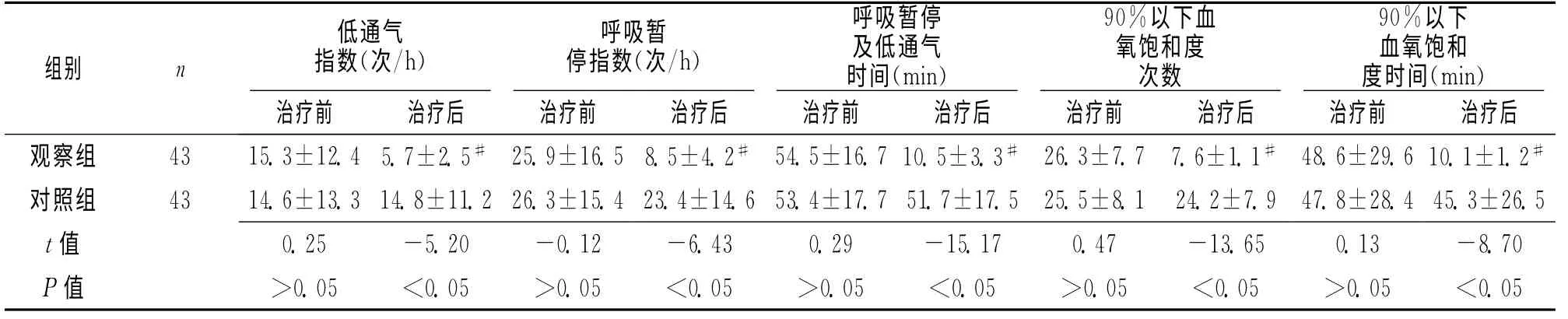
表1 2组PSG 检查指标比较 ±s)
注:与治疗前对比,#P<0.05
?
2.2 2组神经功能恢复情况对比分析治疗后2 组BI、MRS评分均好转(P<0.05),但观察组神经功能恢复程度明显高于对照组,差异有统计学意义(P<0.05)。见表2。
表2 2组神经功能恢复情况比较 ±s,分)

表2 2组神经功能恢复情况比较 ±s,分)
注:与治疗前相比,*P<0.05
?
3 讨论
OSAHS是多病因导致在睡眠状态下反复出现呼吸暂停和低通气、睡眠中断、高碳酸血症,从而引起机体一系列病理生理改变的疾病。不仅影响患者的夜间睡眠质量、日间的正常生理活动,同时可因继发低氧血症和高碳酸血症,造成多组织器官功能损害,造成内分泌系统功能异常,尤其易引发心脑血管意外[5]。近年来有相关报道表明,在脑血管疾病患者中约50%合并睡眠呼吸紊乱,合并OSAHS的脑梗死患者病情更重,病程更长,神经系统功能恢复更加滞后,残障率、病死率更高,所以越来越受到关注[6]。
脑梗死是神经内科常见疾病,而OSAHS 是除高血压、糖尿病、心脏病、动脉粥样硬化外另一可诱发脑梗死的重要因素[7]。OSAHS与脑梗死相互影响,其影响脑梗死的机制较为复杂,主要可能与以下原因有关:(1)该病常继发高碳酸血症及低氧血症,进而促使患者体内儿茶酚胺分泌增多,引起心脏病变、血压升高,从而改变血流动力学。(2)OSAHS患者长期处于缺氧状态,促使红细胞代偿性增多,使血液黏滞度增加,增加了血栓发生率。(3)发生在脑血管的长期低氧血症导致脑血流减少,脑细胞缺血水肿导致颅内高压等。(4)OSAHS引起的2型糖尿病和高血压可间接诱发脑梗死。OSAHS在脑梗死患者中发病率高,合并OSAHS的脑梗死患者病情更重,病死率更高,且预后较差,所以应尽早采用双水平气道正压无创通气进行治疗。
双水平气道正压无创通气辅助治疗是目前治疗OSAHS的重要方法之一,通过对患者气道持续正压给氧,防止气道塌陷,减小了气道阻力,增加了肺泡通气量,以达到改善患者的呼吸调节功能的目的[8],可提高化学感受器的敏感性,改善患者呼吸调节功能。通过双水平气道正压无创通气治疗,可使患者上气道阻塞得到有效缓解和消除,呼吸紊乱和缺氧情况得到纠正。间接降低血液黏度、改善患者高凝状态及血流动力学,改善脑供血得到,脑功能得以恢复[9]。本研究结果显示,经双水平气道正压无创通气的辅助治疗后,患者病情明显好转,观察组治疗前后PSG 检查指标和神经功能均明显改善且恢复程度均明显优于对照组,差异有统计学意义(P<0.05)。
综上所述,双水平气道正压无创通气联合常规治疗对于急性脑梗死合并OSAHS 患者临床疗效显著,患者依从性高,具有无创、高效等优点,值得临床推广。
[1] 吉银风.进展性脑梗死危险因素分析[J].实用医技杂志,2010,15(3):20.
[2] 方瑛,陈忠,马根山,等.阻塞性睡眠呼吸暂停综合征患者心血管危险因素特征分析[J].现代医学,2010,38(1):15-18.
[3] 徐雁,李舜伟,黄席珍.阻塞性睡眠呼吸暂停综合症患者的认知功能改变与其睡眠结构紊乱间的关系[J].中国医学科学院学报,2011,24(6):632-634.
[4] 王菡桥.无创正压通气在睡眠呼吸障碍疾病中的应用[J].中华结核和呼吸杂志,2011,33(5):323-325.
[5] 杜秀芳,陈荣昌.面罩在无创正压通气中的临床应用及研究进展[J].中国呼吸与危重监护杂志,2011,5(3):197-200.
[6] 费静静,华锋,周玮,等.治疗阻塞性睡眠呼吸暂停低通气综合征合并心衰患者的临床观察[J].中国现代医生,2012,50(25):134-135.
[7] 中华医学会呼吸病学分会睡眠呼吸疾病学组.阻塞性睡眠呼吸暂停低通气综合征诊断指南(草案)[J].中华结核和呼吸杂志,2010,25(3):268-272.
[8] 李翀,张希龙,黄晶晶,等.阻塞性睡眠呼吸暂停低通气与代谢综合征的相关性研究[J].中国现代医学杂志,2011,17(22):2 764-2 766.
[9] 孙圣华,刘 纯.经鼻持续气道内正压通气治疗阻塞性睡眠呼吸暂停综合征观察[J].中国现代医学杂志,2010,10(7):87-88 .
