女性乳腺癌危险因素研究
2015-08-18马志军
马志军
辽宁省盘锦市中心医院普外科,辽宁盘锦 124010
近年来,乳腺癌的发病率在不断上升,尤其是女性乳腺癌患者在不断增加,对女性的健康带来极大的危害。遗传、免疫、各种理化因素以及生活方式等多种因素都可能导致乳腺癌的发生[1]。因此,对导致乳腺癌发生的危险因素进行分析,对临床乳腺癌的防治具有积极的作用。2010年1月—2014年1月该研究通过问卷调查的方式,对导致女性乳腺癌发生的危险因素进行分析研究,希望能为临床治疗提供相关依据,现报道如下。
1 资料与方法
1.1 一般资料
该组患者200例,均为盘锦市中心医院收治的原发性乳腺癌女性患者,年龄 26~77岁,平均年龄(44.5±4.5)岁。所有患者均经组织学确诊,且已排除转移性乳腺癌患者、患有精神疾病患者以及临终患者。同时选择200例女性作为对照组,年龄25~78岁,平均年龄(44.3±5.5)岁,该组患者均为健康女性。两组患者基本情况差异无统计学意义,具有可比性。
1.2 调查方法
经医院伦理学会同意,收集患者的相关资料,包括患者年龄、身高、体重、职业、文化程度、婚姻状况、饮食习惯、患者是否吸烟、饮酒、是否进行身体锻炼等,还包括患者有无家族乳腺病史及肿瘤史;月经、生育情况如初潮年龄、初产年龄、有无自然流产史等。以上调查内容由该院自行设计制定成统一调查表格,由调查医生进行填写。
1.3 统计方法
采用SPSS 17.0 统计学软件对收集的数据进行分析,各因素变量赋值用n 表示,计数资料采用χ2 检验,以α=0.05 为检验水准,将χ2检验差异有统计学意义(P<0.05)的单因素进行Logistic多因素回归分析,以P<0.05 为差异有统计学意义。
2 结果
对调查因素的单因素分析,经过对两组的对比,乳腺癌的发生与患者的年龄、是否饮酒无关,而与患者吸烟、月经、初产年龄、流产次数、哺乳时间、家族乳腺癌病史、性生活是否和谐相关。将表1 危险因素进行Logistic 多因素回归分析,其中P<0.05,差异有统计学意义。见表2。
变量的量化赋值,见表1。

表1 危险因素变量赋值
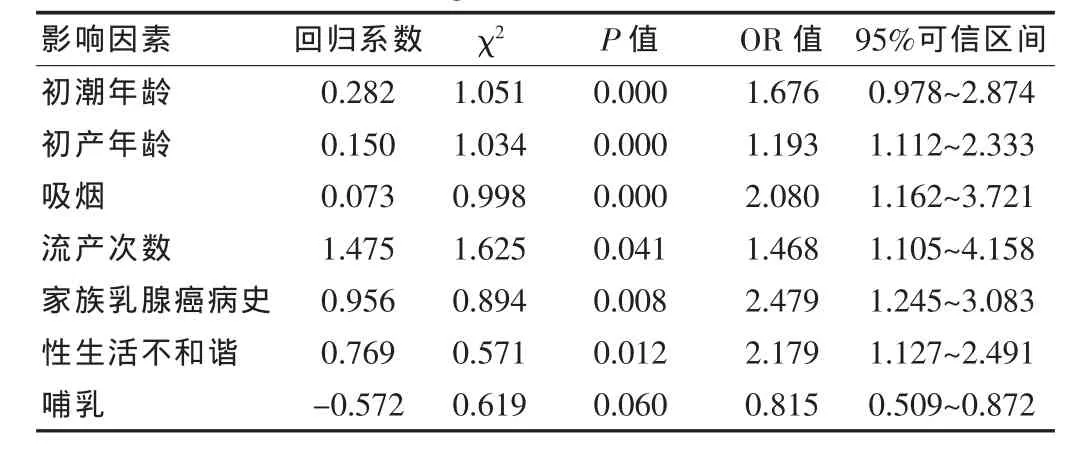
表2 Logistic 多因素回归分析
3 讨论
乳腺癌是女性常见的恶性肿瘤之一,会对女性的身心健康带来极其严重的危害。因此,对引发乳腺癌的危险因素进行分析探讨,对从根源上预防和杜绝其发生发展,提高患者治愈率,具有非常重要的意义[2]。根据该研究显示,患者年龄的大小和是否饮酒,不是女性乳腺癌的危险因素,而与患者的初潮年龄、初产年龄、是否吸烟、流产次数、是否患有家族乳腺癌病史、性生活是否和谐、是否哺乳相关。
相关报道显示月经初潮年龄早、初产年龄晚是乳腺癌发生的危险因素[3],这与该研究结果一致,从表2 Logistic 多因素回归分析可以看出,两组患者初潮年龄OR 值为1.676,初产年龄OR值为1.193,P<0.01,差异有统计学意义。乳腺癌家族史也是乳腺癌发生的危险因素,其与乳腺癌的发生具有相关性[4],乳腺癌具有很强的遗传性,国外研究显示与乳腺癌生长最为密切的基因是成纤维细胞生长因子受体2型,家族遗传带有该基因拷贝的女性与未带有该基因拷贝的女性相比,乳腺癌的发病率上升了60%[5]。在该研究中,从表2 看,两组患者家族乳腺癌病史OR 值为2.479,P<0.01,差异有统计学意义。因此,具有乳腺癌家族史的女性,应及早检查,早期预防[6]。
吸烟是乳腺癌发生的危险因素,该文研究与相关文献[7]报导一致,表2 中两组患者吸烟的 OR 值为2.080,P<0.01,差异有统计学意义。我国大多数女性多为被动吸烟,而烟雾中含有大量的有害物质,会加大乳腺癌的患病风险[6]。因此,应控制吸烟,并拒吸二手烟,以预防乳腺癌发生。流产与乳腺癌的发生也有相关性,表2 中两组患者流产的 OR 值为 1.468,P<0.05,差异有统计学意义。这是因为女性的晚期胎盘会产生雌三醇以保护乳腺上皮,流产后,其体内会缺乏雌三醇,无法在增值期对乳腺上皮进行保护,乳腺上皮对致癌物质十分敏感,如果致癌物质长期对乳腺上皮造成刺激,就会增加女性乳腺癌变的发生率。通过表2 可以看出,性生活不和谐也是乳腺癌的危险因素,两组患者性生活不和谐的OR 值为2.179,P<0.05,差异有统计学意义。这是由于性生活不和谐容易导致女性机体的内环境紊乱失衡,体内的淋巴细胞、巨噬细胞等对体内突变的细胞监控能力不足,吞噬力下降,从而导致各种疾病的发生[8]。
通过表2 Logistic 多因素回归分析可以看出,哺乳是乳腺癌患者的保护性因素,回归系数为-0.572,两组患者差异无统计学意义(P>0.05)。女性哺乳能延长乳腺细胞的成熟区间,使乳腺组织发育完善,同时,哺乳期间患者体内的雌激素和催乳素会发生变化,推迟其排卵周期,使其雌激素水平降低,从而减少了癌变的可能性,一定程度上阻止了乳腺癌的发展。
综上所述,通过对女性乳腺癌的危险因素的分析,在进行乳腺癌的临床筛查和诊断时,应对具有以上危险因素的患者做进一步的诊断,以预防乳腺癌的发生,降低乳腺癌的发生率。
[1]夏建红,王顽,张安秦,等.广东地区妇女乳腺癌预测模型的研究[J].中华乳腺病杂志,2009,3(5):503-509.
[2]臧少梅,张亚丽.312例乳腺癌危险因素分析[J].实用医药杂志,2011,28(12):1078-1079.
[3]Smitherman TA,Kolivas ED.Resolution of menstrually related migraine following aggressive treatment for breast cancer[J].Headache,2010,50(3):485-488.
[4]王景,芦文丽,王媛,等.中国女性肿瘤家族史与乳腺癌发病风险关系的 meta 分析[J].中国妇幼保健,2012,27(7):1105-l109.
[5]Lin CY,Hocm,Bau DT,et al.Evaluation of Breasst Cancer Susceptibility in Taiwanese Women with Breast Cancer[J].Anticancer Res,2012,32(2):475-482.
[6]Tao W,Wang C,Han R,et a1.HER2 codon 655 poly—morphism and breast cancer risk:a meta—analysis[J].Breast Cancer Res Treat, 2013,118(6):371-376.
[7]杨晓丹,谭盛葵.乳腺癌危险因素研究新进展[J].中国妇幼保健,2013,28(8):1363-1366.
[8]柏刁,郑伯军,张飞云.210例乳腺癌患者的危险因素分析[J].中国现代普通外科进展,2013,16(6):470-475.
