腹腔镜在急性胆源性胰腺炎治疗中的应用效果
2015-07-31李飞
李 飞
腹腔镜在急性胆源性胰腺炎治疗中的应用效果
李 飞
目的 探讨腹腔镜在急性胆源性胰腺炎治疗中的应用效果。方法 将74例急性胆源性胰腺炎患者分为2组,观察组(n=37),行腹腔镜胆囊切除术治疗;对照组(n=37),采取内科保守治疗措施。治疗后,比较2组患者的治疗效果。结果 观察组的腹痛缓解时间、体温恢复时间、血清淀粉酶恢复时间、肝功能恢复时间和住院时间均显著少于对照组,差异具有统计学意义(P<0.05);观察组的不良反应发生率为8.11%,低于对照组的21.62%,差异具有统计学意义(P<0.05)。结论 腹腔镜在急性胆源性胰腺炎治疗中的应用效果显著,具有临床推广价值。
腹腔镜;胰腺炎
急性胆源性胰腺炎(acute biliary pancreatitis,ABP)是一种常见于临床的消化系统急症,在急性胰腺炎中的比例约为50%,但致死率可高达30%[1]。患者的主要症状为腹痛、恶心呕吐、腹胀、黄疸等,若不及时采取有效的治疗措施,则会引发急性胆管炎、胰腺脓肿、甚至呼吸衰竭、肾功能衰竭等严重并发症,从而严重危及患者生命[2]。本研究选择应用腹腔镜手术治疗的37例急性胆源性胰腺炎患者,分析其临床资料,具体报道如下。
1 资料与方法
1.1 一般资料 选择2011年1月~2014年2月间在贵州安顺医院进行治疗的74例ABP患者,纳入标准:临床确诊为急性胰腺炎;APACHEⅡ评分系统评定为急性轻症胰腺炎;实验室检查可见白细胞数目增加,血、尿淀粉酶升高,梗阻型患者血清ALT、TBIL 亦升高;患者CT、B超等检查结果显示有胆管、胆囊结石,并可见质地不均、胰腺影像肿大,附近有渗液。将其随机均分为2组(n=37)。观察组中男20例,女17例;年龄25~50岁,平均(38.07±9.14)岁。对照组中男22例,女15例;年龄28~55岁,平均(39.16±8.26)岁。2组患者性别、年龄等一般资料的差异无统计学意义,具有可比性。
1.2 治疗方法 观察组行腹腔镜胆囊切除术:患者经全麻插管,应用三孔法进行手术。当患者的胆囊管解剖出后,中心静脉导管,导管从胆囊管破口插入胆总管,用生物夹夹闭胆囊管近侧端,当破口处无胆汁流出后进行造影。成功造影并将胆总管结石排除后,将生物夹取出,将中心静脉导管拔出,将胆囊管近侧端用生物夹夹闭,并使胆囊床游离,之后将胆囊切除干净。冲洗腹腔,并用采取明胶海绵压迫止血和电凝止血,并应用止血药。若患者腹腔继续渗液,或由于胆囊剥破而致使胆汁、结石污染腹腔者,则置放腹腔引流管。对照组行开腹手术治疗:患者经全麻及气管插管后开腹探查,切除胆囊及附近坏死的组织。2组术后均留置胆管引流管,并采取应用抗生素防感染、营养支持等措施。比较2组患者的腹痛缓解时间、体温恢复时间、血清淀粉酶恢复时间、肝功能恢复时间和住院时间等观察指标,并比较2组并发症。
1.3 统计学方法 利用SPSS17.0软件处理数据,用“x±s”表示计量资料,利用t检验比较其间差异,计数资料利用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2组观察指标比较 观察组的腹痛缓解时间、体温恢复时间、血清淀粉酶恢复时间、肝功能恢复时间和住院时间均明显少于对照组,具有显著性差异(P<0.01)。见表1。
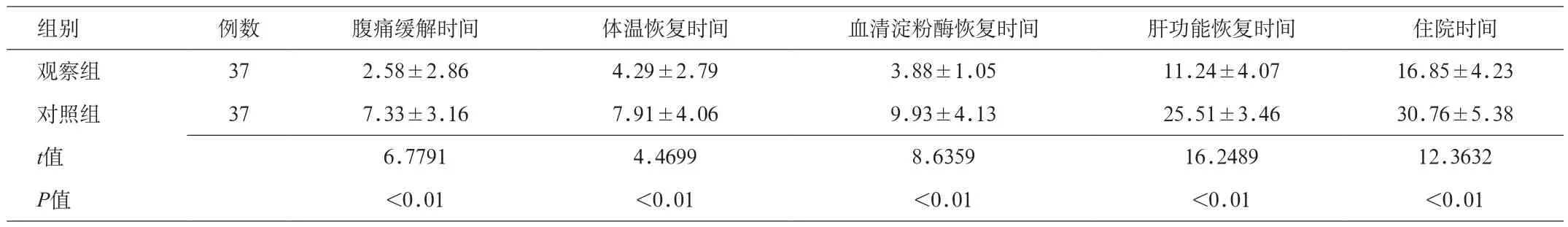
表1 2组观察指标比较(x±s,d)
2.2 2组不良反应比较 观察组共出现不良反应3例(8.11%),对照组共出现不良反应8例(21.62%),2组不良反应发生率相比差异有统计学意义(χ2=4.5725,P<0.05)。见表2。
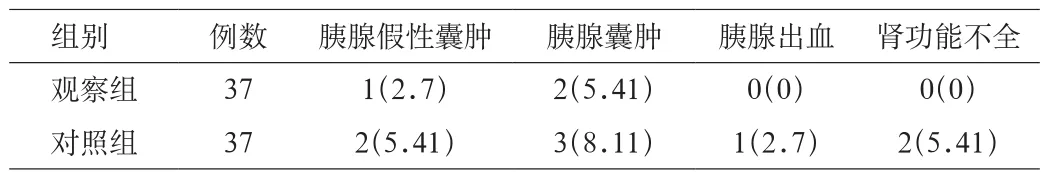
表2 2组不良反应比较[n(%)]
3 讨论
ABP是一种因外科胆道疾病而引发的急腹症,其发病迅速,进展较快,致死率也较高[3]。引起该病的主要原因为胆总管下端结石,继发性或原发性的结石嵌顿于或通过Vater壶腹阻塞了胆胰管的共同通路,致使胆汁返流进到胰管中,损伤了胰腺,从而导致该病的发生[4]。目前,其治疗方法给包括保守治疗和手术治疗,前者包括胃肠减压和控制饮食、应用抗生素、抗胰酶疗法等,后者则包括传统的开腹手术治疗、腹腔镜手术治疗等,其中最为主要的治疗方法为手术治疗[5]。常规的开腹手术不仅会损伤腹腔中的脏器,还会导致全身代谢、循环的紊乱,损害全身和局部的防御屏障,出现多种并发症,从而增加患者的死亡几率[6]。
本研究探讨分析了腹腔镜在ABP治疗中的应用效果。腹腔镜胆囊切除术可一次性完成胆囊切除、胆总管切开取石、T管引流等操作,还会彻底冲洗腹腔内的区域;并且术后持续灌洗可明显减少腹腔渗液中的胰酶水平,降低不良反应发生率[7]。然而,手术时机的选择尚存在争议,相关研究表明,该术式可降低红细胞CRI的粘附能力和中性粒细胞的吞噬能力,致使炎性物质出现扩散,从而加重病情。虽其属于微创手术,但还是会影响到局部,因此尽量不要在炎症高峰期进行手术[8-9]。研究结果显示,治疗后,观察组的腹痛缓解时间、体温恢复时间、血清淀粉酶恢复时间、肝功能恢复时间和住院时间均明显少于对照组,不良反应发生率也低于对照组,差异均具有统计学意义(P<0.05)。
综上所述,腹腔镜胆囊切除术可有效治疗ABP,可有效改善症状,减少住院时间,并发症少,具有临床推广应用的价值。
[1] 何涛,刘宇斌.急诊内镜在急性胆源性胰腺炎早期治疗中的应用[J].中国当代医药,2013,20(14):46-47.
[2] 李小弟,赵又.58例急性胆源性胰腺炎的临床治疗探讨[J].中外医疗,2013,1:113-114.
[3] 周克兵.急性胆源性胰腺炎30例外科治疗分析[J].海南医学,2013,24(22):3361-3362.
[4] 戴旭东,秦勇毅,徐日华,等.急性胆源性胰腺炎行腹腔镜胆囊切除的体会[J].现代生物医学进展,2010,10(24):4730-4732.
[5] 刘亚杰.内镜在急性胆源性胰腺炎治疗中的应用价值[J].现代诊断与治疗,2013,24(16):3716-3717.
[6] 曲韬,尉迟敏,温艳惠.内镜在急性胆源性胰腺炎治疗中的临床研究[J].临床消化杂志,2012,24(3):134-136.
[7] 陈安平,李波,索运生,等.腹腔镜联合十二指肠镜在急性胆源性胰腺炎治疗中的应用[J].中华腔镜外科杂志,2010,3(2):193-195.
[8] 肖洋,谢清贵.急性胆源性胰腺炎临床治疗探察[J].当代医学,2012,18(35):1-2.
[9] 沈万川,张丽霞.腹腔镜胆囊切除术在急性胆源性胰腺炎中的应用[J].中国社区医师:医学专业,2011,13(1):43.
10.3969/j.issn.1009-4393.2015.24.050
贵州 561000 贵州安顺医院 (李飞)
