多靶点护理干预对重型颅脑外伤患者呼吸机相关性肺炎的影响
2015-07-11钟颖珠何惠美邹新辉徐招柱张惠琴
钟颖珠 何惠美 林 静 邹新辉 徐招柱 张惠琴
重症颅脑外伤是外科急危重症,病情凶险,变化快,并发症多,患者往往处于不同程度的昏迷状态,口咽、呼吸道分泌物及呕吐物等容易引起误吸或坠积于肺部[1]。随着机械通气在临床的广泛应用,呼吸机相关性肺炎已成为导致重型颅脑外伤患者严重并发症和死亡的重要病因[2]。常规机械通气护理针对呼吸道通路的防控措施单一,细节不完善,导致护理目标难以实现。因此,本研究通过靶向护理联合应用多项措施阻断呼吸道感染通路,形成的整体护理“套餐”,使得机械通气患者的呼吸道管理逐渐走向正规,有效减少了呼吸机相关性肺炎的发生。现报道如下。
1 资料与方法
1.1 临床资料
选取2013年3月-2014年3月我院神经外科收治的颅脑外伤患者90例。纳入标准:①经CT/MRI检查确诊颅脑外伤,GCS评分4~8分;②均行颅内血肿清除手术和/或去骨瓣减压术;③入院时均使用呼吸机,且使用时间>48h;④入院时无肺部疾病;⑤知情同意自愿参与本研究。排除标准:合并慢性心、肺功能不全者;既往有严重呼吸道感染或全身感染者。将符合纳入标准患者按住院日期分为对照组(2013年3~8月)与干预组(2013年9月-2014年3月)各45例。对照组:男性24例,女性21例;年龄19~65岁,平均年龄(37.09±5.38)岁;打击伤13例,车祸伤21例,高处坠落及摔伤9例,锐器致伤2例;脑血肿19例,硬膜外血肿14例,硬膜下血肿8例,外伤性蛛网膜下隙出血4例;呼吸机平均使用时间52~173h。干预组:男性22例,女性23例;年龄17~63岁,平均年龄(38.24±5.35)岁;打击伤14例,车祸伤19例,高处坠落及摔伤11例,锐器致伤1例;脑血肿17例,硬膜外血肿15例,硬膜下血肿7例,外伤性蛛网膜下隙出血6例;呼吸机平均使用时间55~169h。2组在性别、年龄、病情、呼吸机使用时间等方面比较,差异无统计学意义,具有可比性。
1.2 方法
1.2.1 对照组
沿用传统气道护理措施,即常规开放性吸痰,每2h1次,分离气管插管与呼吸机,吸痰管插入气管插管前端≤1cm,负压吸引15s,边吸引边旋转撤出吸痰管,连接呼吸机。吸痰后不清洗气管导管内壁、不进行口腔护理。
1.2.2 干预组
1.2.2.1 评估
由责任护士采用临床肺部感染评分表(clinical pulmonary infection score,CPIS)[3]评估呼吸道情况,根据患者评估结果以及痰液的细菌培养结果针对性地给予多靶点呼吸道护理干预。
1.2.2.2 密闭式吸痰
吸痰指标:有痰鸣音;心率、呼吸加快;痰液位置较浅、稀薄,痰量较多。符合上述其中一项指标即给予吸痰。采用密闭式气管内吸痰,取30°仰卧斜坡位,利用三通将人工气道(气管插管/气管切开)、呼吸机Y型接头及负压吸引装置共同连接,滴入湿化液,连接气道湿化接头,建立密闭吸引系统。吸痰过程中,一手握住吸痰管与负压吸引结合部位,以拇指或食指调控吸引阀,一手持吸痰管沿套管壁插至目标深度,打开吸引阀,负压吸引15s,吸痰管边吸引边旋转提起,吸痰完毕撤回吸痰管,使吸痰管末端完全退回导引管内,关闭吸引阀,并注入冲洗液清洗密闭式吸痰管内壁,以便下次使用。
1.2.2.3 清洗气管导管
双人操作,患者保持30°仰卧斜坡位。吸痰完毕,采用一次性气囊导尿管清洗气管导管内壁,清洗液为0.9%氯化钠溶液,2次/d(10∶00及20∶00)。具体步骤:清洗时,首先精确测定导尿管气囊气体量,吸痰后,1名护理人员将一次性气囊导尿管插至气管导管前部,再利用2mL的一次性注射器将气体注入导尿管气囊内,使气囊壁紧贴于气管导管内壁,另1名护理人员牢固固定气管导管,由前1名护理人员将充气导尿管沿导管壁轻柔拉出,操作时间控制在3~5s。1.2.2.4 口腔护理
双人操作,患者取30°仰卧位头偏向一侧,一名护理人员固定患者头部及气管,另一名护理人员用氯已定棉球擦洗患者牙齿内外、咬合面、颊部、舌面及上颚各部位。擦洗完毕冲洗口腔,一名护理人员用去除针头的50mL注射器抽取0.9%的氯化钠溶液,将其与一次性吸痰管连接,由高往低冲洗牙面、牙根、双颊、舌面、上颚,另一名护理人员左手固定气管,右手执吸痰管放于患者口腔低处同步负压吸引,直至将冲洗液全面吸出,冲洗时间<30s,2次/d。冲洗过程中观察冲洗液吸出量及患者呛咳、呕吐、缺氧情况。
1.3 评价指标
1.3.1 肺部感染情况
患者入院当天、入院3d时,采用CPIS对患者体温、白细胞计数、分泌物、气体交换指数、X线胸片浸润影及气道吸出物细菌培养情况进行评分。①体温评分:0分,36~37.9℃;1分,38~39℃;2分,>39℃或<36℃。②白细胞计数评分:0分,(4.1~11.0)×109/L;1分,(11.1~17.0)×109/L;2分,<4.0×109/L或>17.1×109/L。③气管分泌物评分(24h吸出物):0分,无痰或少许;1分,非脓性,中、大量;2分,脓性,中、大量。④氧合指数评分:0分,>33kPa;2分,≤33kPa。⑤胸部X线片评分:0分,无浸润影;1分,斑片状浸润影;2分,融合片状浸润影。⑥气管吸出物微生物培养评分:0分,无生长;1分,(+);2分,(+),且同革兰染色一致。评分越高说明肺部感染越严重[3]。
1.3.2 细菌检出率
取下呼吸道分泌物送检验科进行细菌培养。
1.3.3 呼吸机相关性肺炎发生率
参照中华医学会呼吸病学分会《医院获得性肺炎诊断标准》[4]:①建立人工气道,机械通气48h后或拔除人工气道48h内发生的肺部炎症;②与机械通气前胸片比较,肺内出现持续性浸润性阴影或新的炎症病灶;③肺实变征和/或湿性啰音,并符合白细胞>10.0×109/L或<4.0×109/L、体温>38.5℃或<36.5℃、呼吸道分泌物增多且为脓性、从支气管中分离到新的致病菌其中1项者。
1.4 统计学方法
运用SPSS 17.0进行统计学分析,计量资料采用t检验,计数资料采用Fisher确切概率法。
2 结果
2.1 2组CPIS评分比较
干预组入院第3天CPIS评分低于对照组。见表1。
表1 2组CPIS评分比较
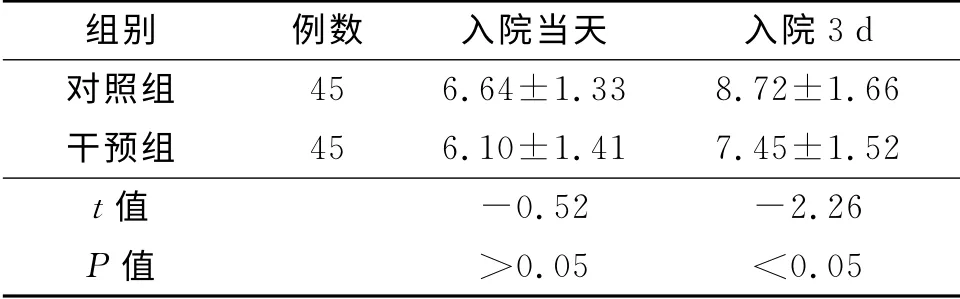
表1 2组CPIS评分比较
2.2 2组细菌检出率、呼吸机相关性肺炎发生率比较
干预组呼吸道分泌物细菌培养阳性2例,对照组呼吸道分泌物细菌培养阳性8例,干预组呼吸道细菌检出率低于对照组(P<0.05)。干预组发生呼吸机相关性肺炎2例,对照组发生呼吸机相关性肺炎9例,干预组呼吸机相关性肺炎发生率低于对照组(P<0.05)。
3 讨论
3.1 重症颅脑外伤患者呼吸机相关性肺炎发病的因素分析
呼吸机相关性肺炎是呼吸机治疗过程中最常见的并发症,也是最常见的医院获得性感染[5]。由于重症颅脑外伤患者存在意识障碍,吞咽、咳嗽功能受限,极易引起误吸、反流,而气管切开、机械通气应用进一步增加了呼吸机相关性肺炎发生率,目前在临床上仍有相当高的发病率及病死率[6]。呼吸机相关性肺炎的发病与外源感染关系密切,特别是呼吸道感染途径。当机械通气的患者因重症颅脑外伤处于意识障碍时,患者不能正常吞咽唾液,气道屏障的防御能力下降,机体生理性咳嗽、咳痰反射功能减弱,使口咽部与消化道的含菌分泌物进入肺内不能有效排出,大大增加了肺部感染的机会。另外,由于重力作用使细菌积聚于肺基底部,造成肺基底部毛细血管淤血及小气道内痰液淤积,为细菌生长创造了有利条件,使得坠积性肺炎更容易发生。由于上述原因可以引发呼吸机相关性肺炎,因此所有能够阻止或减少呼吸道细菌定植的措施,均能降低呼吸机相关性肺炎的发生。
3.2 多靶点呼吸道干预预防重症颅脑外伤患者的呼吸机相关性肺炎
临床上多靶点治疗原理主要是通过单项措施抑制多个信号通路或联合应用多项措施抑制多个信号通路来完成[7]。根据此原理,本研究以呼吸道作为靶点,采用多项针对措施阻断多个呼吸系统感染通路。首先,采用适时密闭式吸痰,通过判断患者实际情况给予吸痰,使吸痰时间得到合理分配,在痰液较多需要吸痰时可以有效清除分泌物,而密闭式吸痰方式既可以预防缺氧,又可以阻断外界病原菌的侵入[8]。其次,吸痰完毕清理导管壁,由于导管上聚氯乙烯塑料小孔不规则、套管不透光层光滑度较低易引起微生物粘附、积聚,吸痰后及时给予清理,祛除细菌生存载体,减少细菌吸附,阻断菌群聚集,有效防止了细菌移位、脱落,预防了肺部感染的发生。再次,采用口腔擦洗结合口腔冲洗法,起到刷牙、漱口的作用,降低了细菌附着于口腔黏膜、牙面、咽部及导管管壁上的能力,对口腔黏膜有保湿作用,缓解了口腔干燥感,维持了口腔清洁,达到了降低呼吸机相关性肺炎发生率的目的。本研究结果显示,干预组在入院第3天时CPIS低于对照组,且干预组呼吸机相关性肺炎发生率低于对照组,表明针对引起呼吸机相关性肺炎的发病因素,采用多靶点呼吸道干预可以预防重症颅脑外伤患者的呼吸机相关性肺炎。
综上所述,对重症颅脑外伤行呼吸道干预,形成多靶点处理才能有效降低重型颅脑外伤患者机械通气相关性肺炎的发生率。本研究认为,采用多靶点护理防治重型颅脑外伤呼吸机相关性肺炎的护理理念值得在临床推广应用。
[1] 章洪院.颅脑手术患者医院获得性肺炎危险因素及病原菌分析.合肥:安徽医科大学,2012.
[2] 何丽群.重症颅脑损伤患者发生感染性肺炎危险因素及护理.实用预防医学,2014,21(5):595-597.
[3] 刘艳.集束化干预对控制ICU呼吸机相关性肺炎的效果探讨.中国临床护理,2013,5(3):239-240.
[4] 刘爱萍,谢红艳,韩颖,等.神经科重症监护病房呼吸机相关肺炎的调查及预防.中国临床护理,2009,1(3):243-244.
[5] 胡亚玲,王海燕.不同吸痰深度对重型颅脑损伤机械通气患者颅内压力的影响.中华护理杂志,2012,47(1):37-40.
[6] 单君,顾艳荭,吴娟,等.有效吸痰预防呼吸机相关性肺炎的研究进展.中华护理杂志,2011,46(1):98-100.
[7] 张万林.多靶点靶向治疗的原则及相关进展.海南医学,2013,24(24):3665-3667.
[8] 屈莉,王立明,王妮,等.长期卧床的脑血管疾病病人并发肺炎的适宜吸痰负压研究.护理研究,2012,26(22):2062-2064.
