单髁置换术和全膝关节置换术的疗效比较的调查研究
2015-05-14曾昭池郭立新朱志勇吴开元汤勇张先慧
曾昭池,郭立新,朱志勇,吴开元,汤勇,张先慧
湖南省衡阳市解放军169医院骨一科,湖南衡阳 421002
膝退行性关节炎在中老年人中比较常见,表现为较为典型的膝关节疼痛,微肿或肿胀明显,行走跛行。当膝关节骨性关节炎仅仅累及到胫股关节单间室时,常用的手术治疗方法有单髁置换术和全膝关节置换术。单髁关节置换术开始于20世纪50年代,随着假体设计、病例选择、手术技术改进,越来越受到人们关注。近年来,单髁置换术被用于膝关节内侧关节炎的治疗,并具有创伤小、恢复快、缓解症状好、最大限度保留骨量和患者易接受等优点[1]。该院2005年11月—2012年8月采用单髁置换术治疗50例单间室膝骨关节炎患者,疗效满意,现报道如下。
1 资料与方法
1.1 一般资料
100例(100膝)单间室膝骨关节炎患者,纳入标准:①术前均拍膝关节正侧位片为单间室,Ahlback X线分级Ⅰ~Ⅲ期;②均知情同意,体重≤80 kg;③年龄60岁以上;④关节稳定,诸韧带结构完整;⑤膝关节屈曲至少90°;⑥关节活动受限为内翻小于15°,屈曲挛缩不超过15°。排除标准:①过度肥胖,体重>80 kg;②合并有结缔组织病;③从事体育运动或重体力劳动者以及炎症性关节炎如类风湿性关节炎等;④严重心肺肝肾等重要脏器功能障碍者;⑤明显静息痛;⑥严重的骨质疏松症,多关节疾病;其中男 21例(21膝),女 79例(79膝),年龄 60~72 岁,平均(65.5±5.7)岁,平均体重 68 kg。 将该组患者按照治疗方法的不同随机分为观察组和对照组,每组50例,对两组患者的一般资料进行均衡性检验,均差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 手术方法 患者取仰卧位,手术由同一组医师完成,采用硬膜外或全身麻醉。大腿根部缚以低压气囊止血带,取膝髌旁内侧入路,切开关节囊。①观察组:采用单髁置换术治疗,松解周围软组织,把髌骨向对侧牵开。切除半月板,前交叉韧带及部分髌下脂肪垫,仔细检查髌股关节、对侧室间隔和前交叉韧带情况排除其病变,并进行关节内清创,以咬骨钳去除内侧胫股间隙边缘增生的骨组织。根据不同情况稍作或不作软组织松解。髓外法进行胫骨截骨,目标是截骨后间隙能恰当置人胫骨全聚乙烯垫片厚度或胫骨平台假体加衬垫厚度。股骨截骨后,依据测得的股骨假体型号对应的截骨模块,安装股骨试模,试模测量屈伸间隙平衡后置入假体。安装膝关节单髁假体后,屈膝缝合。术中充分止血。②对照组:采用全膝关节置换术治疗,股骨和胫骨均采用髓外定位方法,不做内侧组织松解,切除内侧骨赘,测量股骨适用假体大小后依次切除股骨前髁、后髁、前斜角、后斜角。利用试模调试,达到软组织平衡,髌骨均不做置换。采用等量截骨并适当松解软组织恢复力线,预防术后髌骨不稳。术中充分止血。两组假体均使用美国Zimmer公司的MG膝关节单髁系统。对于假体使用,严格按照产品说明书进行,假体各组件均行骨水泥固定。
1.2.2 术后处理 两组患者术后均对膝关节加压包扎,冰敷24 h,24~48 h拔除引流管,术后常规抗凝5~7 d预防下肢静脉血栓,常规使用抗生素3~7 d,术后当天即行股四头肌主动收缩练习,第2天开始适度屈膝功能锻炼,每天屈膝角度增加10°~20°,且每天进行直腿抬高练习至下地行走。2周后可行不负重行走,6周后逐渐负重行走[2]。
1.3 观察指标
比较两组患者的手术时间、术中出血量、止血带时间、围手术期输血例数、术后3 d血红蛋白下降水平(血常规测定)和住院费用。两组患者术后均随访12~18个月,记录疼痛、关节活动度、膝关节HSS评分、胫骨角方面、并发症以及术后膝关节主动屈曲≥90°的时间。①疼痛程度采用视觉模拟评分(VAS)评估疼痛,使用一条长约10 cm的游动标尺,一面标有10个刻度,两端分别0分端和10分端,0分为无痛,10分为剧痛;让患者在直尺上标出能代表自己疼痛程度的相应位置。②膝关节功能[2]:HSS评分法进行的评定,其中85~100分优,70~84分为良,60~69为可,<60为差。③并发症包括骨折、浅表或深部感染、脂肪栓塞或下肢深静脉血栓、假体松动等。
1.4 统计方法
使用SPSS 17.0软件进行数理统计,用(x±s)表示计量资料,用频数表示计数资料,统计方法进t检验和χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术情况比较
观察组的手术时间、术中出血量、止血带时间、围手术期输血例数、术后3 d血红蛋白下降水平和住院费用均显著低于对照组(P<0.05)。见表1。
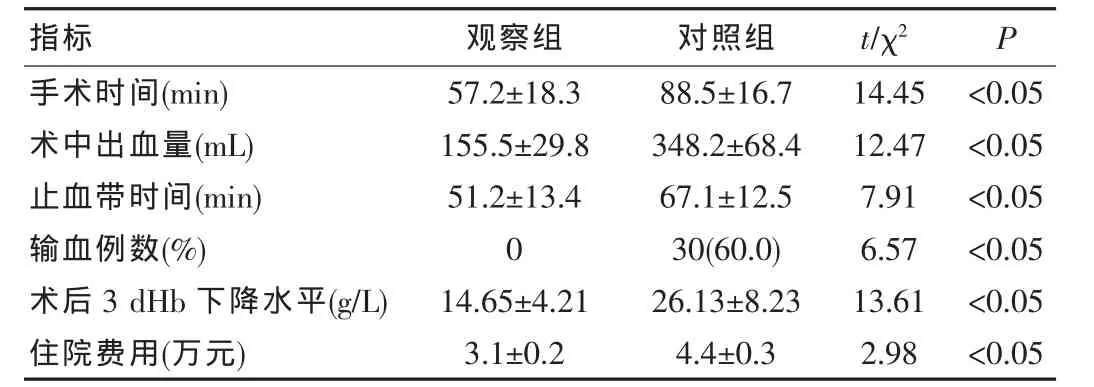
表1两组手术情况比较(n=50)
2.2 两组手术疗效比较
两组患者术后的疼痛、关节活动度、膝关节HSS评分、胫骨角方面均差异无统计学意义(P>0.05),观察组术后膝关节主动屈曲≥90°的时间显著短于对照组(P<0.05)。见表2。
表2 两组手术疗效比较(± s)

表2 两组手术疗效比较(± s)
指标 观察组 对照组t值 P值疼痛关节活动度HSS评分胫骨角膝关节主动屈曲≥90°时间(d)术前术后随访术前术后随访术前术后随访术前术后随访7.7±0.5 2.5±0.2 99.2±12.5 103.8±9.3 64.1±5.7 86.0±7.8 182.5±2.8 180.4±1.5 6.7±1.8 7.6±0.4 2.4±0.3 98.2±11.9 105.1±8.1 63.2±5.3 84.2±7.9 182.8±3.0 177.5±1.4 10.4±4.2 0.27 0.31 0.89 1.12 0.35 0.86 0.16 1.35 3.97>0.05>0.05>0.05>0.05>0.05>0.05>0.05>0.05<0.05
2.3 两组术后并发症比较
两组术后均未出现感染、假体松动、关节翻修及严重疼痛等并发症。观察组术后2例出现过性膝前疼痛,休息后缓解。对照组术后4例出现经常性膝前弹响,其中2例有膝前疼痛。
3 讨论
膝骨关节炎是困扰老年患者的常见疾病,其主要病变是在关节边缘可以形成骨赘,进而引起关节软骨原发性或继发性的退行病变。对于较为严重的膝骨关节炎患者临床上多采用人工关节置换术治疗。近年来,单髁置换术被成功地运用于膝关节内侧骨关节炎的治疗,在一次手术麻醉中可以同时完成双侧膝关节的单髁置换术,该手术可以阻止关节炎向另外一侧髁发展,且具备微创手术的优点[3]。越来越多研究者认为对于单间室尤其是仅累及内侧室的膝骨关节炎患者是不错的选择。
近年来,随着外科技术的进步以及器械的发展,单髁膝关节假体在设计上的不断改进,单髁置换术不仅成功率逐步提高(相关报道在87%~98%)[4],且具有使用寿命长、肢体对线好、容易再进行全膝关节置换术等优点,良好的中远期疗效使早期内侧间室骨关节炎的患者得到了及时治疗,防止或延缓了膝关节骨关节炎的进展[5]。已有研究显示,单髁置换术与全膝关节置换术相比,手术失血少、术后恢复快、下床活动早、住院时间短、术后功能好、住院费用低。与全膝关节置换术比较,单髁置换术自身具有众多特点,如术中保留了前后交叉韧带,与正常膝关节生物力学更接近,能够维持膝关节正常的动力学和较高水平的活动能力,术后更接近正常膝关节,在提高本体感觉尤其在关节活动觉方面更优。由于截骨量少,保留了对侧及髌股关节间室的骨质,这样既保存了较多的骨量,不仅减少了患者翻修的难度,还可以在需要时进行全膝骨节置换术。该研究结果显示,单髁置换术和全膝关节置换术的手术疗效差异无统计学意义(P>0.05),但单髁置换术创伤小,患者恢复快,手术费用少(P<0.05),与以往相关研究大体一致[4-6]。
适应证的把握是决定手术效果的关键,单髁关节置换术的手术适应症较为狭窄,术后效果依赖于膝关节诸韧带结构功能的完整和髌股关节及对侧间室关节软骨的状况,术前应按手术适应证与禁忌证谨慎选择,经典的适用征是低活动量、没有明显肥胖(<82 kg)、年龄在60岁以上、单间室的骨关节炎或骨坏死、膝关节疼痛较轻,主要表现为活动后疼痛、膝关节活动度>90°和<5°的屈曲挛缩畸形等患者[9]。综上所述,在严格掌握适应证的前提下,单髁置换术治疗单间室膝骨关节炎疗效可,且单髁置换术更具有微创手术的优点:创伤小,术后恢复快,关节功能恢复好,能保留本体感觉。
[1]安雪军,张宇明,魏杰,等.单髁置换术与全膝关节置换术治疗膝关节骨关节炎临床疗效的对比研究[J].中国药物与临床,2014,14(8):1109-1110.
[2]徐建平,徐卫东,林国兵,等.双膝骨关节炎患者行小切口单髁置换术与全膝关节置换术临床疗效对比分析[J].中华外科杂志,2013,51(2):157-160.
[3]涂意辉,薛华明,蔡珉巍,等.微创单髁置换术治疗膝内侧间室骨性关节炎的早期并发症[J].中国矫形外科杂志,2011,19(17):1416-1418.
[4]马云淼,高志洋,刘铁民.OxfordⅢ单髁系统治疗膝关节内侧间室退变的中远期疗效[J].河北医科大学学报,2012,33(6):688-690.
[5]徐建平,徐卫东,林国兵,等.双膝骨关节炎患者行小切口单髁置换术与全膝关节置换术临床疗效对比分析[J].中华外科杂志,2013,51(2):157-160.
[6]傅永慧,姜荣锋,许正文,等.关节镜下清理结合膝关节单髁置换术治疗膝骨关节炎[J].山西医药杂志,2012,41(3):284-286.
