2013年吉林大学第一医院病原菌分布及药物敏感性监测
2015-05-08杨艺敏董雪超
杨艺敏,张 东,李 晶,董雪超
(吉林大学第一医院ICU科,吉林长春130021)
2013年吉林大学第一医院病原菌分布及药物敏感性监测
杨艺敏,张 东,李 晶,董雪超
(吉林大学第一医院ICU科,吉林长春130021)
为掌握我院病原菌耐药状况与发展趋势,指导抗菌药物临床应用,笔者就吉林大学第一医院2013年病原菌分布及药物敏感性监测结果进行了分析,供临床参考。
1 资料与方法
1.1 细菌来源 吉林大学第一医院2013年1月1日-2013年12月31日临床分离的,标明为住院患者来源的细菌。
1.2 细菌鉴定 细菌鉴定采用梅里埃公司VITEK-2Compact系统。
1.3 药物敏感试验 采用纸片扩散法和MIC法。药物敏感性根据2013年CLSI M100-S23标准。
1.4 分析方法 临床分离的病原菌耐药性分析采用患者首次分离菌株;使用世界卫生组织细菌耐药性监测中心推荐的WHONET5.4软件,进行药物敏感性结果的统计分析。
2 结果
2.1 菌株构成及标本种类 共分离出病原菌17940株,按分离数量排列,大肠埃希菌分离最多,为2524株(12.65%),其次为肺炎克雷伯菌2217株(11.12%),白假丝酵母菌2021株(10.13%),铜绿假单胞菌1799株(9.02%),鲍曼不动杆菌1723株(8.64%)。分离病原菌科室前三位为神经内科(11.21%)、ICU科(10.84%)和呼吸科(9.06%)。从标本种类看,来源最多为痰、血和尿。见表1、2。
2.2 分离主要细菌对常见抗菌药物的耐药情况
2.2.1 葡萄球菌属 未发现对万古霉素耐药或中介的金黄色葡萄球菌和凝固酶阴性葡萄球菌。MSSA除对克林霉素、青霉素、红霉素耐药率>50%外,对其他药物耐药率均<25%。MRSA和MRCNS对万古霉素、利奈唑胺、替考拉宁均为100%敏感。此外,MRSA除对复方新诺明耐药率为1.79%,对利福平耐药率为50.8%外,对其他被测药物耐药率均>80%。见表3。
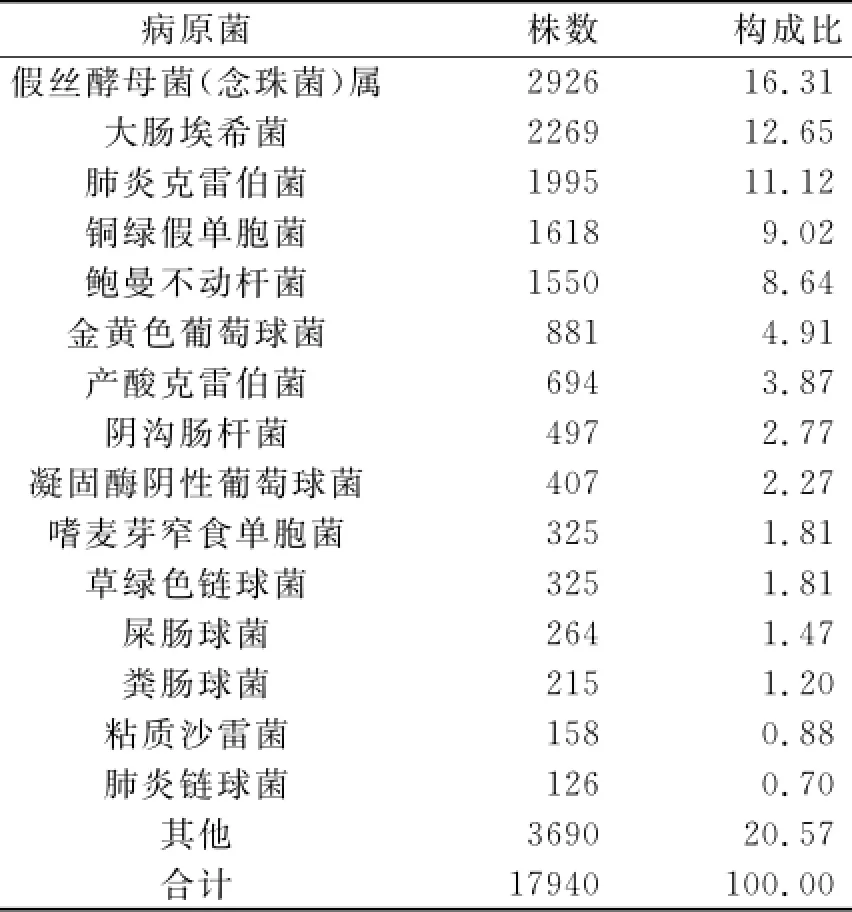
表1 2013年分离主要病原菌构成比(%)
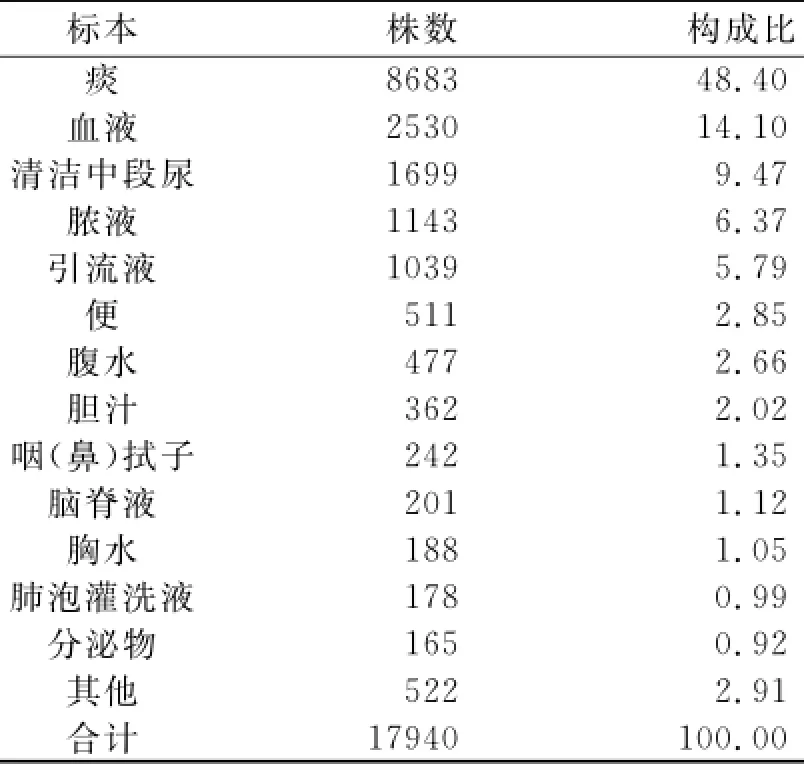
表2 2013年分离病原菌标本构成比(%)
2.2.2 肠球菌属 除米诺环素外,屎肠球菌耐药率远高于粪肠球菌;对氨苄西林,粪肠球菌敏感率为68.8%,而屎肠球菌为15.9%;粪肠球菌对左旋氧氟沙星敏感率为52.7%,而屎肠球菌为9.3%;粪肠球菌对万古霉素、利奈唑胺、替考拉宁全部敏感,屎肠球菌中有5.3%对万古霉素耐药,1.4%对利奈唑胺耐药,0.5%对替考拉宁耐药。见表4。

表3 葡萄球菌属对抗菌药物的药敏率(%)
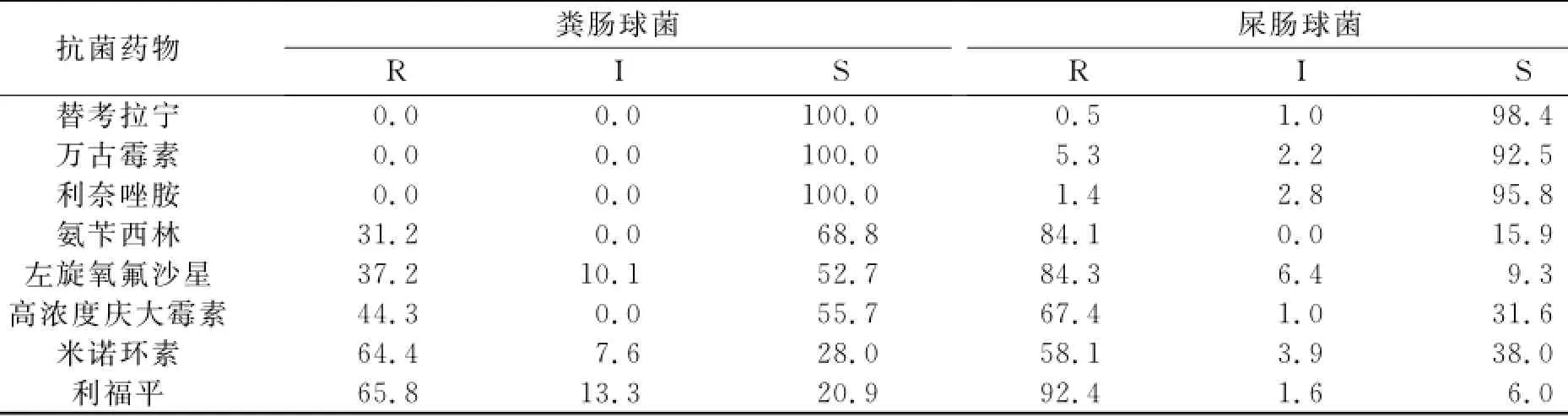
表4 粪肠球菌和屎肠球菌对抗菌药物的敏感率(%)
2.2.3 革兰阴性肠杆菌 对于三代头孢菌素,大肠埃希菌耐药率>30%,比肺炎克雷伯菌、阴沟肠杆菌、产酸克雷伯菌高10-20个百分点;头孢哌酮舒巴坦及哌拉西林他唑巴坦均表现出很好的抑酶增效作用;大肠埃希菌、肺炎克雷伯菌、阴沟肠杆菌、产酸克雷伯菌中,分别有0.3%、0.2%、2.2%、1.3%对亚胺培南耐药。见表5。
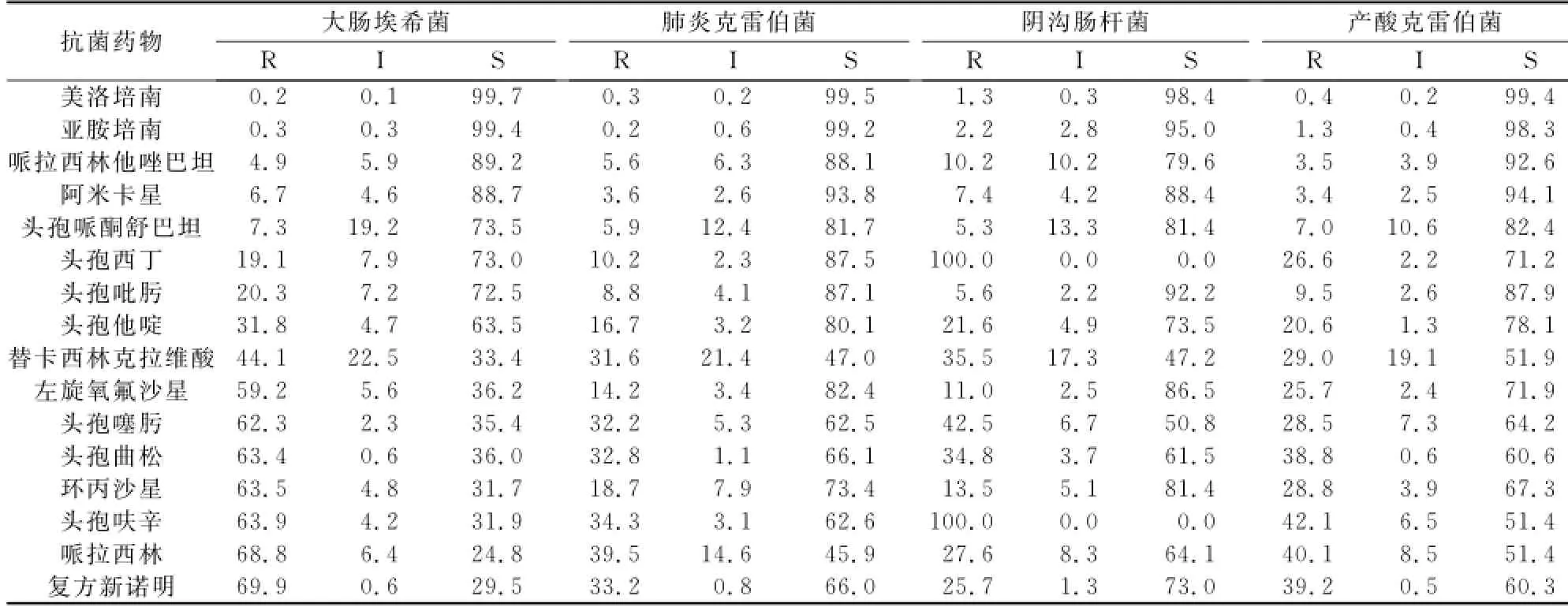
表5 大肠埃希菌、肺炎克雷伯菌、阴沟肠杆菌和产酸克雷伯菌对抗菌药物的敏感率(%)
2.2.4 非发酵菌 对于铜绿假单胞菌,除替卡西林克拉维酸外,所测药物耐药率均<20%;对于鲍曼不动杆菌,米诺环素耐药率为27.7%,头孢哌酮舒巴坦耐药率为43.4%,其余药物耐药率均高于55%;对于嗜麦芽窄食单胞菌,所测三种药物敏感率均高于80%。见表6、7、8。

表6 铜绿假单胞菌对抗菌药物的敏感率(%)
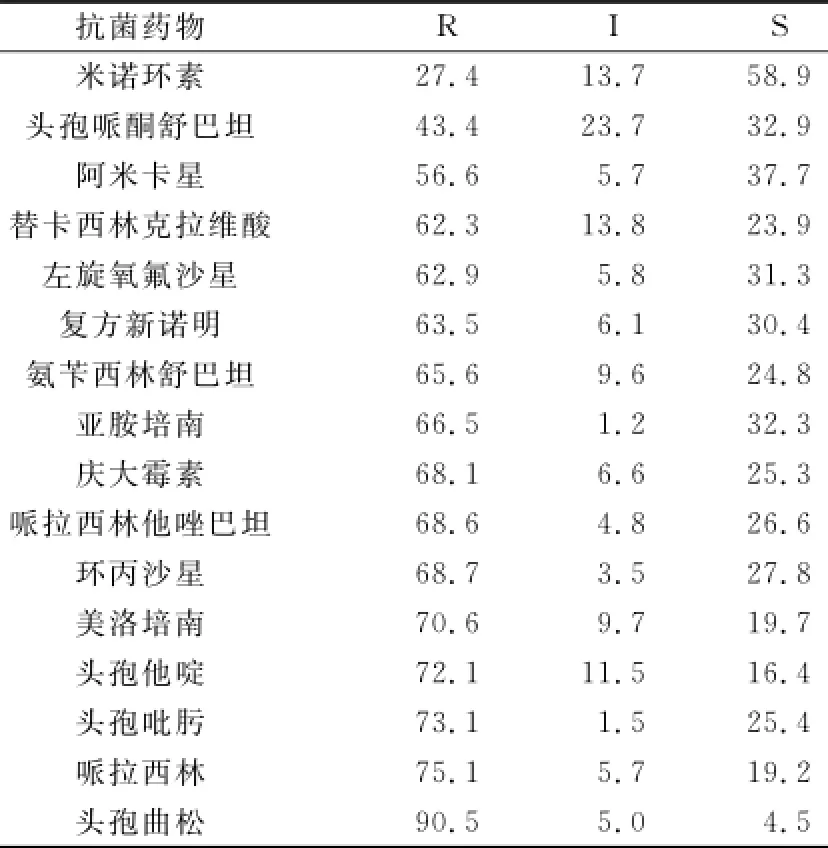
表7 鲍曼不动杆菌对抗菌药物的敏感率(%)
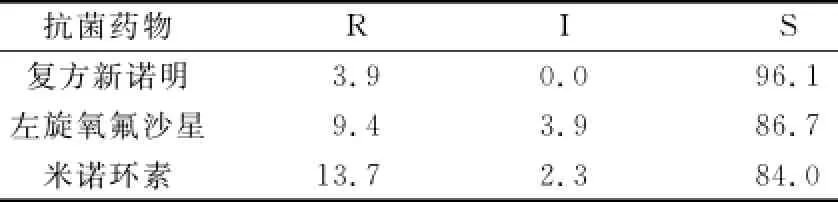
表8 嗜麦芽窄食单胞菌对抗菌药物的敏感率(%)
3 讨论
细菌感染在全球已引起高度关注。由于多药耐药细菌病原体的出现,传统抗生素的药效正呈下降趋势,这种现象的出现主要是由于抗生素的广泛使用和不当使用所造成[1]。从我院2013年全院所有标本分离出的微生物来看,仍以革兰阴性菌为主,这与以往多数文献报道结果相一致[2,3]。其中,葡萄球菌,包括金黄色葡萄球菌和凝固酶阴性葡萄球菌,均对万古霉素、替考拉宁和利奈唑胺敏感,敏感率均为100%,未发现耐万古霉素的葡萄球菌。而肠球菌中,粪肠球菌对万古霉素、替考拉宁和利奈唑胺均100%敏感,但屎肠球菌对以上三种药物的敏感率为92.5%-98.4%,说明仍有部分屎肠球菌耐药。对于革兰阴性肠杆菌,碳青霉烯类抗生素均表现出95%以上的敏感率。国外有研究表明革兰阴性菌对哌拉西林/他唑巴坦、亚胺培南和阿米卡星的耐药率较低[4],而对传统的β-内酰胺酶类抗生素和第一、二代头孢菌素的耐药率都大于50%[4-8],因此应避免使用耐药率高的药物。我院大肠埃希菌、肺炎克雷伯菌和产酸克雷伯菌对哌拉西林/他唑巴坦、亚胺培南和阿米卡星均表现出88%以上的敏感性,与国外研究报道的结果相吻合,因此临床抗感染时应以以上几种抗生素为首选药物。另外,铜绿假单胞菌对哌拉西林/他唑巴坦的耐药率最低,为7.6%,其次为阿米卡星、头孢他啶、头孢哌酮/舒巴坦,其耐药率均在10%以下。鲍曼不动杆菌对米诺环素的敏感率最高(58.9%),对头孢哌酮/舒巴坦的敏感率次之(32.9%),而对阿米卡星、亚胺培南和其他头孢类抗生素均表现出大于50%的耐药率,因此首选米诺环素作为治疗鲍曼不动杆菌感染的药物。
由2013年我院病原菌分布及药物敏感性结果来看,临床分离病原菌耐药情况普遍,各种病原体对抗菌药物耐药率均高,且与去年相比呈上升趋势,多药耐药菌较为常见。因此,在抗生素广泛使用的情况下,如何最大限度地预防特殊耐药菌、多重耐药菌的出现是今后临床抗感染的重点,加强细菌对药物敏感性的监测,合理使用抗生素,是医院控制耐药菌出现的有效手段。
[1]Mandal Sm,Roya,Ghosh Ak,et al.Challenges and future prospects of antibiotic therapy:from peptides to phages utilization[J].Front Pharmacol,2014,5:105.
[2]钱 皓.我院病原菌分布及耐药性分析[J].四川医学,2011,(11):1828.
[3]智新慧.医院感染病原菌监测及耐药性的探析[J].当代医学,2011,(28):26.
[4]Ren W,Pan H,Wangp,et al.Clinical analysis of pulmonary infection in hemodialysis patients[J].Exp Ther Med,2014,7(6):1713.
[5]Bajpai T,Shrivastava G,Bhatambare,et al.Microbiological profile of lower respiratory tract infections in neurological intensive care unit of a tertiary care center from Central India[J].J Basic ClinPharm,2013,4(3):51.
[6]Goel N,Chaudhary U,Aggarwal R,et al.Antibiotic sensitivity pattern of gram negative bacilli isolated from the lower respiratory tract of ventilated patients in the Intensive care unit[J].Indian J Crit Care Med,2009,13(3):148.
[7]Kumari B,Nagarathna S,Chandramuki A.Antimicrobial resistance pattern among aerobic gram-negative bacilli of lower respiratory tract specimens of intensive care unit patients in a neurocen-tre[J].Indian J Chest Dis Allied Sci,2007,49(1):19.
[8]Sofianou Dc.Constandinidis Tc,Yannacou M,et al.Analysis of risk factors for ventilator-associated pneumonia in a multidisciplinary intensive care unit[J].Eur J Clin Microbiol Infect Dis,2000,19(6):460.
2014-06-22)
1007-4287(2015)09-1550-04
