婴儿年龄对胆道闭锁腹腔镜手术的影响分析*
2015-05-05吴宙光王建尧王斌陈子民冯奇叶晓烁
吴宙光 王建尧 王斌 陈子民 冯奇 叶晓烁
胆道闭锁(Biliary atresia,BA)是儿童最常见的严重肝脏疾病,以肝内和肝外胆管进行性炎症和纤维性梗阻为特征,从而导致胆汁排泄障碍以及进行性的肝纤维化,最终因肝衰竭而死亡[1]。Kasai手术是当前治疗胆道闭锁的首要手段,随着微创外科技术的发展,腹腔镜Kasai手术的报道越来越多,胆道闭锁的腹腔镜手术以其微创及精准的解剖视野优势,已逐渐受学界所重视[2-3]。有研究表明,手术年龄越少,Kasai手术的预后可能相对越好[4-5]。但年龄较少的婴儿接受腹腔镜手术,目前仍然存在一定的争议[6]。因此,有必要对小婴儿的胆道闭锁腹腔镜手术进行研究。本文将回顾性分析本院自2010年1月-2015年1月5年收治的胆道闭锁腹腔镜Kasai手术病例共72例,探讨婴儿年龄对腹腔镜Kasai手术的影响。
1 资料与方法
1.1 一般资料 选取本院2010年1月-2015年1月5年收治经腹腔镜Kasai手术治疗的胆道闭锁患儿共72例,所有患儿术中均行胆道探查或术中胆道造影确诊为胆道闭锁后随即行腹腔镜Kasai术。根据患儿的手术日龄,将病例分为两组,手术日龄≤45 d为研究组,手术日龄>45 d为对照组。记录两组的手术时间、术中出血量、手术气腹压、中转开放率、术后转入PICU病房率等数据。研究组共25例,男12例,女13例,手术日龄31~45 d,平均(38.5±4.6)d,平均体重(4.5±0.5)kg。对照组共47例,男27例,女25例,手术日龄47~122 d,平均(72.6±15.7)d,平均体重(6.1±1.1)kg。两组均无术中死亡病例,两组的性别、体重比较差异均无统计学(P>0.05),具有可比性。
1.2 手术适应证 (1)确诊者最佳手术日龄是60 d内,最迟一般不超过90 d。(2)当婴儿肝炎综合征患儿无法明确是否为胆道闭锁时,可行腹腔镜胆道探查、胆道造影,术中确诊为胆道闭锁则行Kasai术。(3)如果患儿日龄在90~120 d,手术探查肝硬化不严重,亦可实施该术式。
1.3 手术禁忌证 (1)确诊者日龄已经>120 d,出现明显肝硬化、门脉高压者。(2)严重先天性心脏畸形,评估认为不能耐受长时间手术和CO2气腹者,不可实施腹腔镜Kasai术。1.4 术前准备 (1)详细了解病史及全身情况,尽量缩短检查和准备时间,争取60 d内手术。(2)手术前常规检查:三大常规、肝肾功能、凝血四项、胸片、心电图等。(3)肝胆超声初步检查了解肝脏胆道情况。(4)术前2~3 d静脉补充维生素,尤其是维生素K,纠正贫血、低蛋白血症,保肝治疗。(5)对个别因肝功能异常,引起凝血功能障碍者应静脉输注新鲜冰冻血浆和冷沉淀雾等进行调整。(6)常规术前禁食,输液,清理肠道等。
1.5 手术方法及观察指标
1.5.1 麻醉 静吸复合+气管插管麻醉。
1.5.2 体位 仰卧位,头高脚低20 °,将右季肋部垫高2~4 cm,双上肢外展置于托手架上,主刀位于右侧,助手位于左侧。
1.5.3 切口 一般采用4个切口:观察孔,脐左缘纵切口,长约10 mm;主刀操作孔1,腋前线肋弓下平肝下缘;主刀操作孔2,右下腹腹直肌外缘平脐或稍脐下,这两个操作孔放置3 mm戳卡,在左侧腋前线肋缘下放置辅助操作孔,置入5 mm戳卡。
1.5.4 气腹压力 一般为7~9 mm Hg。
1.5.5 探查 腹腔镜探查肝脏和肝外胆道,观察肝脏颜色、质地、胆道闭锁时肝脏肿大、质硬、淤胆;胆囊发育差、细小、萎陷、无胆汁,胆总管、肝总管闭塞、条索状、甚至缺如。
1.5.6 暴露肝门 在剑突下方肝镰状韧带的左侧经腹壁穿入2-0可吸收线缝合固定于镰状韧带、肝门前的方叶,然后将针从右肋缘下穿出腹壁,缝线拉紧后上提肝脏,与此同时助手下压十二指肠,大多数即可显露肝门满意,绝少数显露不满意者可考虑切除方叶。
1.5.7 分离肝外胆管 先游离胆囊及胆囊管,沿胆囊管找到呈纤维索状改变的胆总管,将闭塞的胆总管分至十二指肠上缘后切断,然后提起胆总管近端及胆囊向上分离,直达肝门部。
1.5.8 解剖肝门部 在左右门静脉汇合处的上方、左右肝动脉的内侧即为正常肝管出肝之处,Ⅲ型胆道闭锁时,可根据此处确定有无纤维板块组织。先用3 mm电钩打开肝门部被膜,游离肝门部和门静脉之间的小血管,下方分离至门静脉上缘,深达到肝表面,左右分离至左右肝动脉入肝处。
1.5.9 切除肝门纤维块或肝门部结缔组织 对于有纤维板块组织,则先用剪刀在纤维块正中、纵行剪断纤维块,使纤维块一分为二,然后分别提起左右断端,在纤维块与肝门的纤维板之间用剪刀切除纤维块,至两侧门静脉入肝水平内侧。对于无纤维板块组织,则把肝门部左右肝动脉入肝处与门静脉上方构成的三角区内的结缔组织,用剪刀利性切除。创面均用纱布条压迫止血,不可使用电凝止血。
1.5.10 重建胆道(空肠Roux-en-Y吻合术)助手协助上翻横结肠,术者用抓钳提起距Treitz韧带15 cm处空肠,稍扩大脐部切口至1.5~2 cm,将空肠提出腹壁外,在距离Treitz韧带15 cm处横断空肠,封闭远端肠腔,将近端与距离远端30~35 cm处空肠行端侧吻合。吻合后根据肝门的范围,劈开代胆道空肠袢最远端肠管的系膜对侧肠壁,将肠管送回腹腔。
1.5.11 肝门空肠吻合 切开结肠中动脉右侧无血管区的横结肠系膜,分离成直径2 cm隧道。把代胆道空肠袢经结肠后隧道上提至肝下,用5-0可吸收缝线先缝合肝门的左角与肠管切口的内侧角,然后借用此线将肠管的后壁与门静脉后方的肝纤维块的断面边缘相吻合,直至右侧角。再用另一针线从肝门左角与肠管的前壁相吻合,在吻合的右角处与前缝线汇合打结。
1.5.12 固定与关腹 将代胆道空肠袢肠管与周围的横结肠系膜孔固定2针,代胆道空肠袢系膜与横结肠系膜固定1~2针,防止术后形成内疝。于肝脏边缘用剪刀剪下一小块肝实质送病理检查,创面电凝止血。彻底冲洗腹腔,从右中腹Trocar孔导入引流管1枚,放置于肝门空肠吻合口旁,关腹。
1.6 统计学处理 使用SPSS 18.0软件包进行处理,计量资料采用(±s)表示,比较采用t检验,计数资料采用 字2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组的手术计量指标比较 研究组平均手术时间及平均术中出血量比对照组多,两组比较差异有统计学意义(P<0.05)。两组的平均手术气腹压比较差异无统计学意义(P>0.05),见表 1。
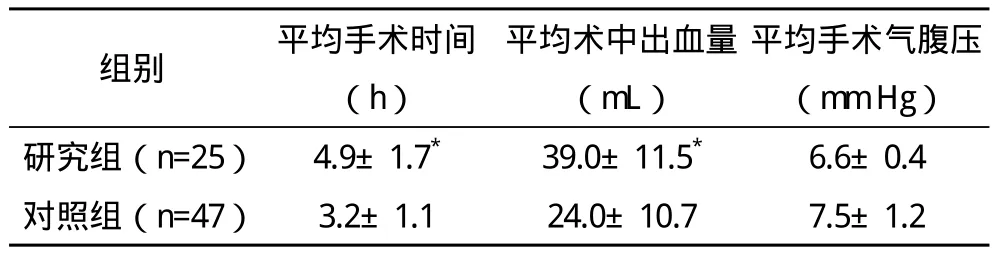
表1 两组手术计量指标的比较(x-±s)
2.2 两组的中转开放率及术后转入PICU病房率比较 研究组术后转入PICU病房率为16例(64.0%)要高于对照组的6例(12.8%),两组比较差异有统计学意义(P<0.05);但在中转开放率比较上,研究组为2例(8.0%),对照组为1例(2.1%),两组比较差异无统计学意义(P>0.05)。
3 讨论
胆道闭锁是危及婴幼儿生命的严重胆道疾病,我国并不罕见,发生率约1/5000~1/19 000,该病的发病机制现今仍不明确[7]。1828年由Donop最先报道,病理上以进行性肝内外胆道纤维化闭塞为特征,从而导致胆汁淤积以及进行性的肝纤维化和肝硬化。该病在亚洲发病率较高,我国并不罕见,发生率约1/5000~1/10 000,女性略多。未手术治疗的胆道闭锁患儿将发展为胆汁性肝硬化、门脉高压,通常于1~2岁死亡。目前Kasai手术是治疗胆道闭锁的首选,尽管腹腔镜在胆道闭锁Kasai手术治疗上仍存在争议,但腹腔镜在肝胆道手术上的微创、切口美观及解剖视野的独特的优势,尤其在腹腔镜下Kasai术时,通过腹腔镜的放大手术效应,使解剖肝门纤维块更加精细,能更清晰看到肝门纤维块内是否存在微细胆管,同时伴随着手术医生技术和熟练度的提高,手术效果与开腹Kasai术并无明显弱势[8-10]。因而,腹腔镜Kasai手术目前仍然备受小儿外科医生的重视。然而,患儿的手术日龄及体重等身体发育情况一直是限制小儿腹腔镜手术的重要因素,何况Kasai术是小儿腹部外科最为复杂的手术之一,手术本身对机体的打击较大,因此对小婴儿进行腹腔镜Kasai术被认为是小儿腹腔镜中难度最高的手术[11-12]。小婴儿接受较为复杂的腹腔镜肝胆手术,一方面婴儿肺顺应性较差,气道相对狭窄,手术要面临CO2气腹对呼吸、循环影响,而长时间的CO2气腹会加重术中、术后的应激反应[13-14]。另一方面,小婴儿的腹腔空间相对较小,而且年龄越少的婴儿,肝门部结构更为狭小,血管组织更薄,解剖变异性更大,手术极易出现组织渗血及周围组织的副损伤。因此,在腹腔镜下处理小婴儿的肝外胆管时,应尽量降低气腹对患儿呼吸循环方面的影响。术者可使用3 mm的腹腔镜器械进行操作更为精细,同时尽量减少组织牵拉出血而影响术野;组织分离时,特别在处理肝门部组织时,应尽可能在组织间隙中进行游离,一旦出现组织渗血较多时,可暂时使用纱布条压迫创面止血,切勿盲目止血而损伤肝动脉及门静脉。
Kasai术最主要的两个关键步骤分别是游离并切除肝门部纤维块和重建胆道,特别是对肝门部纤维块的处理一直被认为是手术的关键部分[15-16]。在解剖上,肝脏位于右上腹,肝外胆道总体呈“Y”形,是胆汁排入肠道的交通。左、右半肝的胆汁导管首先各汇成一条肝管,分别为左肝管和右肝管,左右肝管汇成肝总管,解剖变异时肝右动脉、胆囊动脉可从其前方经过,手术时需要留意,其末端与胆囊管汇成胆总管。胆总管可分为四段:第一段为十二指肠上段,行于小网膜游离缘内;第二段为十二指肠后段,位于十二指肠上部后面,居于门静脉右侧,下腔静脉前方;第三段为胰腺段,起初行于胰腺表面,继而表面覆以胰腺被膜或薄层腺组织;第四段为十二指肠壁内段,在穿肠壁时与胰管汇合,汇合后略膨大叫肝胰壶腹或Vater壶腹。胆道闭锁其实是肝内外胆道均进行性闭塞的疾病,但是目前外科医师能够处理的仅限于肝外胆道,包括左右肝管,肝总管、胆总管。胆道闭锁根据上述闭锁部位的解剖位置分为三个基本型:Ⅰ型为胆总管闭锁;Ⅱ型为肝管闭锁;Ⅲ型为肝门部胆管闭锁。Ⅰ、Ⅱ型为可吻合型,行肝管空肠吻合术后效果好,患儿可长期存活,但所占比例不到10%,Ⅲ型为临床上最常见的胆道闭锁,称为不可吻合型,需实施Kasai术。Kasai术的原理就是切除闭锁纤维化的肝外胆管,行肝门肠吻合术,以达到引流胆汁的目的。
理论上讲,处理肝门部纤维块时,手术要求剪除的肝门创面需要足够的深度和广度,才能充分解除肝门的胆道梗阻,恢复胆管的通畅,这是改善Kasai术预后的关键因素[17]。年龄越少的婴儿,肝门部结构更为狭小,血管组织更薄,解剖变异性更大,特别是纤维板块组织与门静脉之间的血管网更为短小,极易撕裂出血,加上在腹腔镜手术分离过程中,往往需要避免电凝止血,因而在小婴儿的肝门部纤维块处理上,创面渗血会更严重,手术更为棘手[18]。这种情况不但增加了手术的难度和手术时间,而且大大增加了手术的风险。本文研究资料表明,在平均手术时间及术中出血量比较上,研究组比对照组多,两组比较差异有统计学意义(P<0.05),也证实婴儿的手术年龄对胆道闭锁腹腔镜手术有一定的影响。对于年龄更小的婴儿腹腔镜Kasai手术,其手术出血量更多,手术难度更大,手术耗时更长,手术风险更高。也正因此,医生可能对此类患儿术后的监测更为谨慎,而两组的出现术后转送PICU病房率比较差异均有统计学(P<0.05),研究组的术后转送PICU病房率高于对照组。但在手术气腹压及中转开放手术率的比较上,两组差异均无统计学意义(P>0.05)。一方面的原因是腹腔镜Kasai手术的平均气腹压和转开放率本身都较低;另一方面,可能是手术的日龄并不是影响气腹压和手术中转率的重要因素,手术气腹压的控制和是否中转开放手术,可能与术者的手术经验关系更为密切。因此,对腹腔镜Kasai手术的更深入研究,仍需多中心、大样本的随机临床对照及长期随访[19]。
综上所述,笔者认为对于年龄较小的胆道闭锁患儿施行腹腔镜Kasai手术时,由于手术难度及手术风险更大,因而术中需更加谨慎。
[1] Lampela H,Pakarinen M.Biliary atresia[J].Duodecim,2013,129(14):1485-1493.
[2] Bijl E J,Bharwani K D,Houwen R H,et al.The long-term outcome of the Kasai operation in patients with biliary atresia:a systematic review[J].Neth J Med,2013,71(4):170-173.
[3] Lishuang M,Zhen C,Guoliang Q,et al.Laparoscopic portoenterostomy versus open portoenterostomy for the treatment of biliary atresia: a systematic review and meta-analysis of comparative studies[J].Pediatr Surg Int,2015,31(3):261-269.
[4]林海伟,李龙,刁关,等.胆道闭锁Kasai术后近中期疗效及部分影响因素分析[J].中华小儿外科杂志,2012,33(1):16-20.
[5]宋再,郑珊,董岿然,等.胆道闭锁手术年龄小于60天患儿2年自体肝生存分析[J].中华小儿外科杂志,2014,35(4):254-258.
[6] Sasaki H, Tanaka H, Nio M.Surgical and long-term problems in biliary atresia[J].Nihon Geka Gakkai Zasshi,2014,115(6):317-322.
[7]刘丹丹,江华,高伟,等.Kasai术对胆道闭锁肝移植的影响[J].中华小儿外科杂志,2014,35(11):831-835.
[8]郑珊.如何进一步提高我国大陆地区胆道闭锁的生存率[J].中华小儿外科杂志,2014,35(4):243-244.
[9] Nakamura H,Koga H,Okazaki T,et al.Does pneumoperitoneum adversely affect growth, development and liver function in biliary atresia patients after laparoscopic portoenterostomy[J].Pediatr Surg Int,2015,31(1):45-51.
[10] Huang L,Wang W,Liu G,et al.Laparoscopic cholecystocholangiography for diagnosis of prolonged jaundice in infants,experience of 144 cases[J].Pediatr Surg Int,2010,26(7):711-715.
[11] Lin T,Pimpalwar A.Minimally invasive surgery in neonates and infants[J].J Indian Assoc Pediatr Surg,2010,15(1):2-8.
[12]孙旭,李龙,叶茂,等.腹腔镜与开放Kasai手术治疗Ⅲ型胆道闭锁疗效的前瞻性对比研究[J].中华小儿外科志,2013,34(1):22-25.
[13]李婕,谷献芳.胎粪吸入综合征并发新生儿肺出血58例临床分析[J].中国医学创新,2014,11(1):134-135.
[14]刘冬君.扁桃体和腺样体切除术治疗小儿鼾症的疗效观察[J].中国医学创新,2014,11(2):21-22.
[15] Wada M,Nakamura H,Koga H,et al.Experience of treating biliary atresia with three types of portoenterostomy at a single institution:extended,modified Kasai,and laparoscopic modified Kasai[J].Pediatr Surg Int,2014,30(9):863.
[16]庞文博,陈亚军.胆道闭锁形态学研究及诊治进展[J].中华实用儿科临床杂志,2014,29(2):147-150.
[17] Chung P H,Wong K K,Tam P K,et al.Predictors for failure after Kasai operation[J].J Pediatr Surg,2015,50(2):293-296.
[18]陈亚军,李万福,张廷冲,等.胆道闭锁Kasai手术的精准处理[J].中华实用儿科临床杂志,2013,28(11):832-834.
[19]董淳强,董昆,杨体泉,等.Kasai手术治疗胆道闭锁研究进展[J].中华实用儿科临床杂志,2014,29(6):466-469.
