重症急性胰腺炎预后危险因素分析
2015-05-03李力黄玲徐萍何桂钧李清华蔡敏
李力 黄玲 徐萍 何桂钧 李清华 蔡敏
·论著·
重症急性胰腺炎预后危险因素分析
李力 黄玲 徐萍 何桂钧 李清华 蔡敏
目的探讨重症急性胰腺炎(SAP)预后的独立危险因素。方法回顾性分析2008年1月至2014年12月间收治的563例确诊的急性胰腺炎(AP)病例资料,其中轻度急性胰腺炎(MAP)334例,中度急性胰腺炎(MSAP)组198例,重度急性胰腺炎(SAP)组31例。应用单因素Logistic回归分析筛选MAP组和MSAP+SAP组间、MSAP组和SAP组间与AP病情严重度相关的影响因素,再应用多因素Logistic回归分析影响AP病情严重度的危险因素。结果单因素分析结果显示,MAP组与MSAP+SAP组间年龄、白细胞、血糖、血钙、PaO2、血尿素氮、全身炎症反应综合征(SIRS)、胸腔积液、胰周急性液体积聚的差异均有统计学意义(P值均为0.000);MSAP组与SAP组间年龄、血钙、PaO2、SIRS、胸腔积液、胰周急性液体积聚的差异均有统计学意义(P值均为0.000)。多因素Logistic回归分析显示,年龄、PaO2、血钙和胰周液体积聚是预测MSAP+SAP的危险因素;年龄、血钙和SIRS是预测SAP的危险因素。结论老年AP患者,PaO2和血钙监测、胰周液体积聚有助于MSAP和SAP病情的评估和早期识别。对于SAP患者,一旦出现SIRS、血尿素氮升高、血钙降低、胰周液体积聚,需警惕持续性器官功能衰竭和胰腺组织坏死的发生。
胰腺炎,急性坏死性; 多器官功能衰竭; 危险因素; 预后
随着人们生活水平的提高,急性胰腺炎(AP)的发病率呈逐年上升趋势,大多数AP为轻度急性胰腺炎(mild acute pancreatitis,MAP),预后良好;发生脏器功能衰竭和(或)胰腺局部并发症属重症,根据脏器功能衰竭持续时间(以48 h为界)又分为中度AP(moderately severe acute pancreatitis,MSAP)和重度AP(severe acute pancreatitis,SAP)[1-2],病死率为20%~30%,若同时出现持续性脏器功能衰竭和胰腺坏死组织继发感染,则病死率更高[3-4]。本研究主要探讨AP病情严重程度相关的危险因素,以及SAP并发持续性脏器功能衰竭和胰腺组织坏死的危险因素,为SAP的及时发现、早期干预和改善患者预后提供临床依据。
材料和方法
一、病例资料
收集2008年1月至2014年12月间同济大学附属杨浦医院和上海交通大学第一人民医院松江分院收治的563例AP患者,AP的诊断标准:临床症状、体征,影像学证据,血淀粉酶高于正常值上限的3倍,3项中具备2项或2项以上者。病情评估根据改良Marshall评分标准:呼吸系统(PaO2/FIO2,即动脉血氧分压与吸入氧浓度比值)、循环系统(血压、患者对输液治疗的反应)和肾功能(血肌酐),每种脏器评分≥2分提示存在暂时性(<48 h)或持续性(≥48 h)脏器功能衰竭[5-6]。
二、方法
收集确诊AP的563例患者的临床资料和实验室检查数据。所有患者均按中国急性胰腺炎诊治指南进行规范诊治[7]。
三、统计学处理
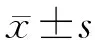
结 果
一、一般情况
563例AP患者中男性261例,女性302例。MAP 334例(59.3%),其中男性167例,女性167例,年龄11~92岁,中位年龄51岁;MSAP 198例(35.2%),其中男性82例,女性116例,年龄21~91岁,中位年龄56岁;SAP 31例(5.5%),其中男性12例,女性19例,年龄45~89岁,中位年龄67岁。病因:胆源性404例(71.8%),高脂血症性45例(8.0%),酒精性10例(1.8%),其他原因6例(十二指肠憩室、胰腺囊腺瘤各3例,1.1%),病因不明 98例(17.4%)。有局部并发症21例,其中胰腺坏死15例,胰腺假性囊肿3例,胰腺坏死并假性囊肿形成3例。SAP患者均出现持续性脏器功能衰竭,其中呼吸功能衰竭11例,循环衰竭3例,呼吸衰竭并胰腺组织坏死3例,呼吸并循环衰竭4例,呼吸和循环衰竭并胰腺组织坏死4例,循环衰竭并胰腺组织坏死1例,循环并肾功能衰竭3例,呼吸、肾功能和肝功能衰竭1例,呼吸、循环、肾功能和肝功能衰竭并胰腺组织坏死1例。
二、MAP组与MSAP+SAP组间相关性分析
MAP组与MSAP+SAP组间单因素分析结果显示,年龄、白细胞、血糖、血钙、PaO2、血尿素氮、全身炎症反应综合征(SIRS)、胸腔积液、胰周急性液体积聚的差异均有统计学意义(P值均为0.000,表1)。多因素Logistic回归分析显示,年龄、PaO2、血钙和胰周液体积聚与AP病情严重程度相关(表2)。
三、MSAP组与SAP组间相关性分析
MSAP组与SAP组间单因素分析显示,年龄、血钙、PaO2、SIRS、胸腔积液、胰周急性液体积聚的差异均有统计学意义(P值均为0.000,表3)。多因素Logistic回归分析显示,年龄、血钙和SIRS是并发持续性脏器功能衰竭和胰腺组织坏死的危险因素(表4)。
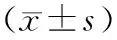

临床指标MAP组(334例)MSAP+SAP组(229例)χ2值P值年龄(岁)51±1865±15216.050.000白细胞(×109/L)10.5±4.812.8±5.7257.480.000血糖(mmol/L)7.5±3.88.8±4.6448.620.000血尿素氮(mmol/L)4.9±3.15.9±4.3358.480.000PaO2(mmHg)97.4±11.673.7±11.72449.390.000血钙(mmol/L)2.1±0.22.0±0.2419.660.000SIRS221.67a296.08a423.910.000胸腔积液227.76a287.24a396.800.000胰周液体积聚239.32a270.43a716.150.000
注:a:平均秩次;1 mmHg=0.133 kPa
表2多因素Logistic回归分析AP病情严重程度的危险因素

变量 B值SE值Wald值P值OR值95%CI年龄 0.060.1322.94 0.0001.0621.036~1.089血钙 0.520.216.180.0000.0061.115~2.511PaO2 -0.2890.03091.3120.0000.7490.706~0.795胰周液体积聚1.6090.6566.0080.0140.0001.380~18.090
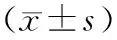
表3 MSAP组与SAP组间临床相关指标的比较
注:a:平均秩次;1 mmHg=0.133 kPa
表4多因素Logistic回归分析SAP并发持续性脏器功能衰竭和胰腺组织坏死的危险因素

变量B值SE值Wald值P值OR值95%CI年龄0.0450.0224.4150.0361.0461.003~1.091血钙-2.8881.0757.2170.0070.0561.956~4.611SIRS1.1000.21925.2660.0003.0031.956~4.611
讨 论
AP诊治的重要目标是预测疾病的严重程度,预测手段包括AP病情评估的各种评分系统和实验室指标,其中预测与AP病死率相关危险因素的研究最多,而脏器功能衰竭和胰腺组织坏死是影响AP病死率的主要因素[8-9],能够准确预测这两种因素的指标至关重要。本研究根据2012年亚特兰大版AP的分类标准,将563例AP患者分为MAP组、MSAP组和SAP组,通过组间分析显示,年龄、血钙、PaO2和胰周液体积聚是MSAP和SAP的独立危险因素;年龄、血钙和SIRS是SAP并发持续性脏器功能衰竭和胰腺组织坏死的危险因素。
研究显示,年龄是SAP病情的预测因子,年龄≥65岁,SAP病死率随之增加[10]。这可能是由于随年龄增长,多伴发慢性基础疾病,这些疾病可引起相应脏器功能障碍,而SAP可能累及多脏器,易出现多脏器功能障碍及胰腺局部并发症,影响预后。本研究MAP组、MSAP组和SAP组的中位年龄分别为52、56和67岁,SAP组最高。SAP组中24例出现呼吸衰竭,其中仅呼吸衰竭11例,平均年龄80岁;两个及以上脏器功能衰竭13例,平均年龄75岁;持续性脏器功能衰竭并胰腺组织坏死9例,平均年龄68岁。证实老年患者更易进展为SAP。
胰周液体积聚是指急性胰周液体积聚(acute peripancreatic fluid collections,APFC),超过半数的AP患者可出现APFC。局部腺泡损伤是AP的特征性改变,随病情进展可出现局部或全身炎症反应性并发症。炎症反应包括微循环损伤、白细胞趋化作用、促炎症反应细胞因子释放和氧化应激反应等,导致胰液释放进入胰腺组织,大量胰酶发挥水解和自身消化作用,引起血管内皮组织、胰腺间质和腺泡细胞的损伤。胰腺损伤和微循环的改变,血管渗透性增加和腺体的水肿,腺体的缺血和严重炎症反应累及主胰管和二级胰管,导致渗出液在胰腺内或胰周积聚[11]。Balthazar等[12]的研究显示,若胰周出现单个或多个液体积聚,发病率和病死率分别为54%和14%。本研究显示胰周液体积聚是MSAP和SAP的危险因素。
对于AP患者,早期病情严重程度主要是由脏器功能衰竭以及持续时间所决定。脏器功能衰竭分为一过性和持续性,前者是指脏器功能衰竭持续时间少于48 h,后者是指脏器功能衰竭持续时间超过48 h,其中SIRS是病情进展的核心。AP时,一方面可藉助受体及补体受体通过吞噬、脱颗粒、抗体介导的细胞依赖的细胞毒作用发挥其杀伤功能;另一方面有大量胰酶释放,导致细胞因子瀑布样级链反应,临床表现为SIRS,持续存在的SIRS可发展为脏器功能衰竭[5,13]。本研究中,31例SAP患者均存在持续性脏器功能衰竭,呼吸衰竭最常见,其次是循环功能衰竭和肾功能衰竭,其中,年龄、血钙和SIRS是SAP并持续性发脏器功能衰竭的危险因素。
综上所述,年龄、血钙、PaO2和胰周液体积聚与AP病情严重程度相关;对于老年SAP患者,监测SIRS和血钙有助于早期识别持续性脏器功能衰竭和胰腺坏死的出现。
[1] Sarr MG. 2012 revision of the Atlanta classification of acute pancreatitis[J]. Pol Arch Med Wewn, 2013, 123(3): 118-124.
[2] Bharwani N, Patel S, Prabhudesai S, et al. Acute pancreatitis: the role of imaging in diagnosis and management[J]. Clin Radiol, 2011, 66(2):164-175.
[3] Petrov MS, Shanbhag S, Chakraborty M, et al. Organ failure and infection of pancreatic necrosis as determinants of mortality in patients with acute pancreatitis[J]. Gastroenterology, 2010, 139(2):813-820.
[4] Maraví Poma E, Zubia Olascoaga F, Petrov MS, et al. SEMICYUC 2012. Recommendations for intensive care management of acute pancreatitis[J]. Med Intensiva, 2013, 37(3):163-179.
[5] Banks PA, Bollen TL, Dervenis C, et al. Classification of acute pancreatitis-2012: revision of the Atlanta classification and defi -nitions by international consensus[J]. Gut, 2013, 62(1):102-111.
[6] Mofidi R, Patil PV, Suttie SA, et al. Risk assessment in acute pancreatitis[J]. Br J Surg, 2009, 96(2): 137-150.
[7] 中华医学会消化病学分会胰腺学组,《中华胰腺病杂志》编辑委员会,《中华消化杂志》编辑委员会. 中国急性胰腺炎诊治指南(2013,上海)[J]. 中华胰腺病杂志,2013,13(2):73-78.
[8] Bechien U. Wu MD MPH. Prognosis in acute pancreatitis[J]. CMAJ, 2011, 183(6): 673-677.
[9] Yang CJ, Chen J, Phillips AR, et al. Predictors of severe and critical acute pancreatitis: a systematic review[J]. Dig Liver Dis, 2014, 46(5):446-451.
[10] Andersson B, Olin H, Eckerwall G, et al. Severe acute pancreatitis- outcome following a primarily non-surgical regime[J]. Pancreatology, 2006, 6:536-541.
[11] Elkhatib I, Savides T, Abbas Fehmi SM. Pancreatic fluid collections: Physiology, natural history, and indications for drainage[J]. Tech Gastrointes Endosc, 2012, 14: 186-194.
[12] Balthazar EJ. Acute pancreatitis: assessment of severity with clinical and CT evaluation[J]. Radiology, 2002,223(3):603-613.
[13] 邢宇坤,张伟. 中性粒细胞呼吸爆发的产生机制及其炎症效应[J]. 基础医学与临床,2004,24(1):1-6.
(本文编辑:屠振兴)
Analysis of risk factors for severe acute pancreatitis
LiLi,HuangLing,XuPing,HeGuijun,LiQinghua,CaiMin.
DepartmentofGastroenterology,YangpuHospital,TongjiUniversity,Shanghai200090,China.
HuangLing,Email:hi0373@163.com
Objective To investigate the risk factors for prognosis of severe acute pancreatitis (SAP). Methods The clinical data of 563 patients with acute pancreatitis (AP) treated from January 2008 to December 2014 were analyzed retrospectively. There were 334 patients with mild acute pancreatitis (MAP), and 198 patients with moderately severe acute pancreatitis (MSAP), and 31 patients with severe acute pancreatitis (SAP). Risk factors associated with MAP and MSAP+SAP group, MSAP and SAP group were determined by univariate logistic regression, and multivariate analysis was used to determine the risk factors for severity of AP. Results Univariate logistic regression analysis showed that age, WBC, serum glucose, calcium, urea nitrogen arterial partial pressure of oxygen(PaO2),SIRS, pleural effusion, peripancreatic fluid collection were associated with severity of AP in MAP and MSAP+SAP patients; age, serum calcium, PaO2, SIRS, pleural effusion, peripancreatic fluid collection were associated with severity of AP in MSAP and SAP patients. Multivariate logistic regression analysis showed that age, serum calcium, PaO2and peripancreatic fluid collection were risk factor of MSAP and SAP; age, serum calcium and SIRS were risk factors of SAP patients for persistent organ failure and pancreatic necrosis. Conclusions For elderly AP patients, measurement of arterial partial pressure of oxygen and serum calcium, peripancreatic fluid collection can help evaluate the severity of AP and early recognition. For SAP patients, the presence of SIRS, high serum urea nitrogen, and low serum calcium and peripancreatic fluid collection raise the concerns of persistent organ failure and pancreatic necrosis.
Pancreatitis, acute necrotizing; Multiple organ failure; Risk factors; Prognosis
10.3760/cma.j.issn.1674-1935.2015.03.002
200090 上海,同济大学附属杨浦医院消化内科(李力、黄玲、蔡敏);上海交通大学第一人民医院松江分院消化内科(徐萍、何桂钧、李清华)
黄玲,Email:hi0373@163.com
2015-02-08)
