血清β-hCG、雌二醇和孕酮联合检测在异位妊娠早期诊断与保守治疗中的价值*
2015-04-19薛玉华李连欧阳贵平
薛玉华 李连 欧阳贵平
异位妊娠指受精卵着床于子宫体腔以外的任何部位[1-2]。是妇产科一种常见病、多发病,近年发病率有明显上升趋势,是妇产科常见的急腹症之一,可危及生命,占妊娠相关死亡的9%~14%[3-4]。异位妊娠的早期诊断使异位妊娠流产及破裂前明确诊断,为选择治疗方案争取了时间,大大降低异位妊娠破裂出血对患者的生命威胁[5-7]。妊娠5周内B超检查宫腔内难以见到孕囊,B超早期诊断异位妊娠有一定的局限性,通过测定血清激素水平是诊断早期异位妊娠的好方法。
检测患者血β-hCG、雌二醇(E2)、孕酮(P)的含量,使异位妊娠在未流产破裂前得到诊断,相应的治疗方法也有了改进,保守治疗已成为异位妊娠的主要方法,但是保守治疗指征及检测方法尚无统一标准[8-10]。维持妊娠的主要激素包括血β-hCG,血清P、E2,因此对异位妊娠的早期诊断与治疗效果不再限于连续血清β-hCG的测定,本研究分析血清β-hCG、E2和P值在早期诊断异位妊娠及异位妊娠治疗方案选择及效果的意义。
1 资料与方法
1.1 一般资料 选择2013年1月-2014年10月在本院妇产科因异位妊娠住院治疗的患者150例(A组),根据症状、体征、尿β-hCG及血β-hCG、B超检查确诊;正常早孕组(B组)为妇产科门诊同期就诊患者100例。所有研究对象的年龄19~40岁,停经30~60 d,孕产史方面无明显差异,两组研究对象的一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 药物保守治疗 在血流动力学稳定的情况下,要求药物保守治疗的患者符合以下条件:(1)诊断为未破裂或未流产型的早期异位妊娠;(2)输卵管直径小于4 cm,β-hCG值低于5000 IU/L;(3)无明显腹腔内出血,生命体征平稳;给药方案单次给药:按体表面积计算,MTX 50 mg/m2,肌注一次,观察给药后第3、6、9、12天血β-hCG及血清P的下降情况,如给药后4~7 d血β-hCG下降<15%或继续升高,第7天给予第2次肌注MTX 50 mg/m2。其中A组有66例符合药物保守治疗治疗条件。
1.2.2 检测方法 两组患者均未经任何治疗,采集空腹静脉血3 mL,分离血清备检。应用化学发光法检测血清β-hCG、E2、血清P水平。
1.3 药物保守治疗疗效判定标准
1.3.1 疗效标准 (1)显效:用药1周血β-hCG下降≥15%,3周β-hCG下降正常范围内(<5 IU/L)。(2)有效:3周后血β-hCG降至正常范围内。(3)失效:用药后3周血β-hCG不降或持续性升高或出现生命体征改变转为手术者。
1.3.2 药物保守治疗成功的血清学标准 药物治疗后第3天开始进行血清P与β-hCG检测,以后每3天检测1次,直至血清P<1.50 ng/mL和血清β-hCG<5 IU/L。
1.4 统计学处理 采用PEMS 3.1统计学软件对数据进行分析,计量资料以(±s)表示,以P<0.05为差异有统计学意义。
2 结果
2.1 两组血清指标的比较 A组血清β-hCG、E2和P水平均低于B组,差异均有统计学意义(P<0.05),见表1。

表1 两组血清指标的比较(x-±s)
2.2 药物保守治疗后血清指标下降情况 药物保守治疗的66例患者中,成功54例(81.82%);失败12例(18.18%)。药物保守治疗成功患者的血清β-hCG降至<5 IU/L的时间为(20.56±5.56)d,血清P降至<1.50 ng/mL的时间为(11.31±4.61)d,两者比较差异有统计学意义(P<0.05)。药物保守治疗后血清P、β-hCG下降情况见表2~3。
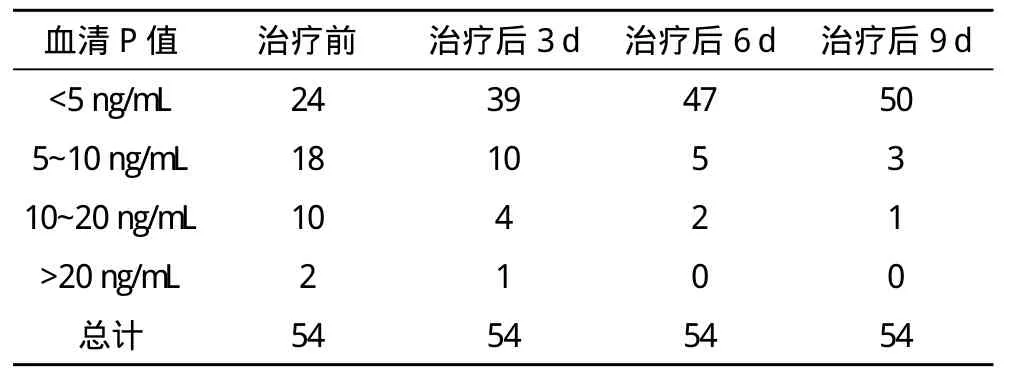
表2 药物保守治疗后血清P值下降情况 例
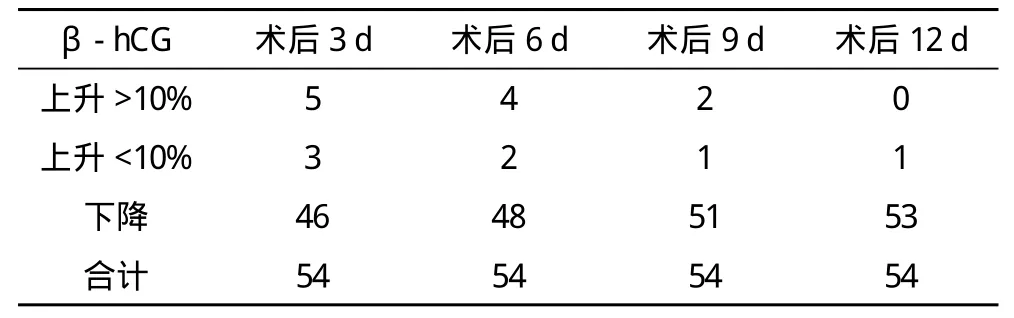
表3 药物保守治疗后β-hCG下降情况 例
2.3 药物保守治疗患者的血清指标与治疗效果的关系 治疗前血清P、E2水平高低与药物保守治疗效果有关,血清P、E2水平越低,成功率越高,见表4、表5。

表4 药物保守治疗前血清P水平高低与治疗效果

表5 药物保守治疗前E2水平高低与治疗效果
3 讨论
异位妊娠的发病率有逐年上升的趋势,且渐趋于年轻化,是妇科最常见且危及生命的急腹症,也是孕妇死亡的原因之一。妊娠早期血清激素水平的测定是诊断异位妊娠的好方法[11-13]。β-hCG是一种合体滋养细胞分泌的糖蛋白激素,对诊断异位妊娠具有特异性强、灵敏度高的特点[14]。正常早孕时血β-hCG值呈倍数增长[2],输卵管妊娠时,由于输卵管管腔狭小,其肌层菲薄,供血不足,且缺乏黏膜下组织,不利于胚胎的生长发育,滋养细胞分泌到血中β-hCG水平偏低,尤其是随孕周的延长,正常早孕与输卵管妊娠血β-hCG差别就越大[15-16]。
β-hCG的主要功能是延长黄体寿命,使黄体增大成为妊娠黄体,分泌雌孕激素维持妊娠,孕激素可避免着床受精卵遭受母体排斥,孕激素的高低与滋养细胞的对数式生长数量有关[5]。血清P在妊娠早期主要来源于卵巢妊娠黄体,在妊娠8~10周后则主要来自胎盘合体滋养细胞,各孕周间其数值相对固定,异位妊娠患者血清P水平明显偏低的原因是滋养细胞活力下降,β-hCG分泌减少使黄体发育不良而导致血清P水平下降[15];也可能是原发黄体功能不足诱发异位妊娠的发生[6],孕期E2水平明显增高,E2在妊娠早期主要来源于卵巢妊娠黄体,在妊娠10周后则主要来自胎盘[3]。hCG在胚胎第2周即由合体滋养层细胞产生,异位妊娠时hCG低伴黄体功能不足,E2水平低于正常宫内妊娠。联合测定患者血β-hCG、E2、P的含量,可使异位妊娠在未破裂前得到早期诊断,而单独测定血β-hCG难以即时做出早期诊断[9]。随着异位妊娠的早期诊断,相应的治疗方法也有了改进,保守治疗已成为异位妊娠的主要方法,保守治疗为这些患者保留输卵管保留生育功能带来了希望。
本研究发现异位妊娠给予药物保守治疗后血β-hCG及P值均下降,但血清P的下降幅度更迅速更敏感,有部分患者治疗后3~4 d,血β-hCG值并不下降反而升高,这是因为注射MTX后抑制快速增长的滋养细胞,使异位妊娠流产,加快了β-hCG的释放,致使β-hCG 在3~4 d内有所增高,以后才逐渐下降[12]。再者血清β-hCG生物半衰期为36 h,血清P半衰期(10 min),血清β-hCG下降至正常时间较长,血清P水平下降正常时间短,可比性强,观察时间明显缩短[7],故可较早反映药物保守治疗的效果[10],及时追加治疗,且药物保守治疗成功者血清P的下降幅度大于保守治疗失败者,提示检测血清P水平变化的情况能更好地预测异位妊娠保守治疗效果,提高保守治疗成功率,因此动态测定血清P是一种优于血清β-hCG的评估异位妊娠保守治疗效果的检测手段。
本研究中,异位妊娠药物保守治疗失败者的E2值变化范围是352~410 pg/mL,成功者的E2值变化范围是159~259 pg/mL;失败者血清P值变化范围是23~25 g/mL,成功者血清P值变化范围是 7~10 ng/mL。 当 β-hCG>5000 IU/L, 即 使 血清P<10 ng/mL亦可能药物保守治疗失败需手术治疗,当β-hCG<5000 IU/L,即血清P>10 ng/mL也可能药物保守治疗成功;血清P<10 ng/mL,E2<150 pg/mL,90%治 疗 成 功; 血 清P>10 ng/mL,E2>300 pg/mL者66.6%成 功。 血 清P<10 ng/mL,E2<150 pg/mL治疗成功率高,临床可取。
对血清P、E2水平较高的患者,应结合血β-hCG,超声等无损伤的方法排除宫内妊娠后,应及时手术治疗以避免破裂大出血而危及患者生命,但输卵管妊娠行保守手术时,对血清P、E2水平较高的患者,保守手术同时输卵管肌层注入MTX或术后早期药物治疗[4],以免持续性输卵管妊娠再次手术治疗,因此输卵管妊娠时,较高的血清P、E2可使绒毛组织得到更多的营养支持,从而深入输卵管浆肌层,甚至深入粘连周围组织中,故开窗或挤压术不宜将其清除干净。对血清P、E2水平较低的患者给予保守治疗,比较安全且损伤小[7,11,13]。
总之,联合检测血清P、E2与β-hCG值可在异位妊娠未流产破裂前得以早期诊断,结合阴道B超等其他辅助检查,能为早期异位妊娠的治疗方案的选择提供量化指标。
[1]魏秀莉,宋阳,邓高丕,等.β-hCG、雌二醇、孕酮及雌二醇/孕酮比值对早期输卵管妊娠的鉴别诊断意义[J].中国实用妇科与产科杂志,2009,5(25):386-387.
[2]覃文周,韦赐秋.血清孕酮与β-hCG 联合测定在异常妊娠早期诊断中的价值研究[J].吉林医学,2011,10 (28):32.
[3]邱振华,曾再祥,舒云华,等.血清孕酮联合β-人绒毛膜促性腺激素检测在异位妊娠早期诊断及保守治疗中的价值[J].国际检验医学杂志,2010,31(7):660-661.
[4]刘尧芳,黄 薇.甲氨蝶呤在异位妊娠保守治疗中的应用[J].中国实用妇科与产科杂志,2006,22(11):869-870.
[5]张丽华.绒毛膜促性腺激素和孕酮检测在早期诊断异位妊娠中的应用[J].中国妇幼保健,2008,23(26):3779-3781.
[6]程云萍,闫吉.血β-hCG与孕酮联合检测对异位妊娠的诊断治疗[J].中国现代医生,2008,46(12):80.
[7]阎进,车耀润.孕酮、雌二醇对异位妊娠治疗方案选择的意义[J].中国妇幼保健,2007,22(9):1234-1235.
[8]陶存武,朱梅许,建宁,等.血清β-hCG联合孕酮测定在异位妊娠早期诊治中的价值[J].临床输血与检验,2010,2(12):119-123.
[9]代小英, 熊玮平, 谢爱玲.血清孕酮和 β-人绒毛膜促性腺激素联合检测对正常和异常妊娠的早期诊断价值[J].检验医学与临床,2010,10 (20):7.
[10]陈辉.血清孕酮测定与血清β-hCG测定在异位妊娠诊疗过程中的价值比较[J].实用医技杂志,2005,12(12):3601-3602.
[11]王坚平.血清孕酮与人绒毛膜促性腺激素测定对预测异位妊娠保守治疗预后的价值[J].广东医学院学报,2003,21(5):494-495.
[12]吴玉娟,任秀云.异位妊娠药物保守治疗90例分析[J].中国医学创新,2011,8(9):127-128.
[13]陈丽莉.输卵管妊娠的超声诊断和鉴别诊断[J].中国医学创新,2013,10(1):157-158.
[14]张静,周先玲.血清β-hCG在早孕诊断中的意义[J].中国医学创新,2012,9(7):141-142.
[15]李辉,卞文安,何振兴.血清孕酮、hCG检测在先兆流产中的临床诊断意义[J].中国医学创新,2012,9(17):74-75.
[16]李玲.经阴道超声检查在异位妊娠诊断中的价值[J].中国医学创新,2012,9(12):87-88.
