2型糖尿病患者糖尿病足相关危险因素分析
2015-04-13刘翠莹
刘翠莹
内蒙古兴安盟人民医院内分泌科,内蒙古乌兰浩特 137400
糖尿病足是糖尿病患者严重的并发症之一,全球来看发病率在10%左右[1],我国有学者报道发病率在8.5%左右[2]。糖尿病足病程长、治疗效果差且花费多,同时也是导致非外伤性截肢的首位原因[1]。糖尿病患者截肢率是非糖尿病患者的12~13倍[2]。严重影响着患者的寿命及生活质量。尤其近来年随着生活水平的提高,糖尿病发病率不断增高,必将有更多的患者发生糖尿病足,目前临床上尚无有效的治疗手段,因此,研究糖尿病足相关危险因素并指导相关治疗具有重要意义。该文回顾性分析该院住院的139例糖尿病足患者,应用多因素分析方法对糖尿病足的危险因素进行分析,分析糖尿病足发病的危险因素,现报道如下。
1 资料与方法
1.1 一般资料
以该院2003—2013年住院的360例糖尿病患者为研究对象,男196例,女164例;年龄(63.7±4.9)岁。其中糖尿病足患者133例,男72例,女61例。糖尿病诊断标准符合1999世界卫生组织有关糖尿病的诊断标准。糖尿病足诊断标准参照文献[1]。排除严重肝肾疾病及心力衰竭等严重心脏疾病,且近期未使用过抗凝剂和利尿剂。
1.2 方法
1.2.1 一般资料 询问患者性别、年龄、病程、受教育程度;入院时测量血压、血糖;询问吸烟史、既往病史如冠心病、脑卒中等;糖尿病慢性并发症及急性并发症以及是否接受正规治疗。按照文献[3]关于糖尿病并发症的诊断标准,确定患者是否患有周围神经病变、视网膜病变、动脉硬化、糖尿病肾病及心脑血管疾病等。所有患者近期无严重肝肾损害、心力衰竭、下肢动脉血栓级痛风病史,且近期未使用过利尿剂。
1.2.2 实验室指标检查 检测空腹血糖 (FBG)、餐后2 h血糖(2hPG)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、空腹胰岛素、糖化血红蛋白(HbA1c)、血尿酸、纤维蛋白原、24 h尿蛋白定量等,并进行下肢血管超声检查。
1.3 统计方法
所有数据采用SPSS 13.0进行统计分析。正态分布计量资料以均数±标准差表示,两组比较采用两样本均数t检验;偏态分布资料以中位数(四分位数间距)表示,两组比较采用秩和检验。计数资料以率(百分比)表示,两组比较采用χ2检验。以Logistic回归分析体能不足的危险因素。检验水准a=0.05。
表1 两组患者临床资料比较(±s)
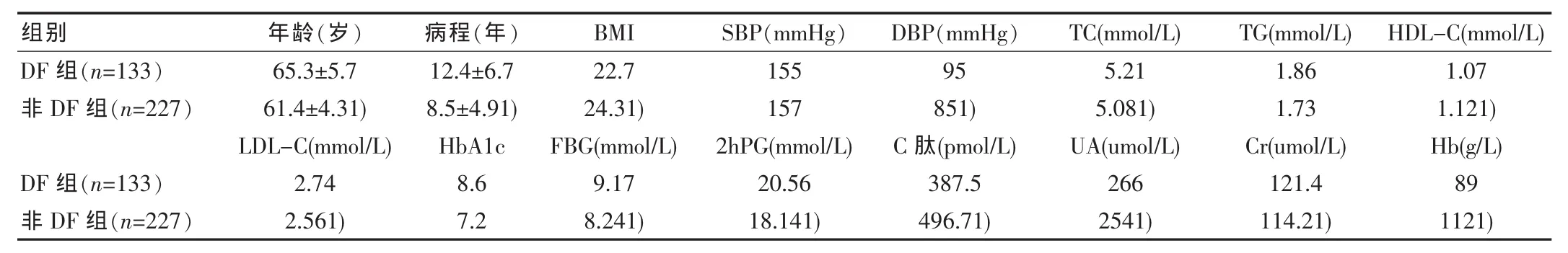
表1 两组患者临床资料比较(±s)
注:与DF组比较,P<0.05。
组别DF 组(n=133)非 DF 组(n=227)DF 组(n=133)非 DF 组(n=227)年龄(岁)65.3±5.7 61.4±4.31)LDL-C(mmol/L)2.74 2.561)病程(年)12.4±6.7 8.5±4.91)HbA1c 8.6 7.2 BMI 22.7 24.31)FBG(mmol/L)9.17 8.241)SBP(mmHg)155 157 2hPG(mmol/L)20.56 18.141)DBP(mmHg)95 851)C肽(pmol/L)387.5 496.71)TC(mmol/L)5.21 5.081)UA(umol/L)266 2541)TG(mmol/L) HDL-C(mmol/L)1.86 1.73 Cr(umol/L)121.4 114.21)1.07 1.121)Hb(g/L)89 1121)
2 结果
2.1 两组患者临床指标比较
两组患者年龄、体重指数(BMI)、血压、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、糖化血红蛋白(HbA1c)等指标比较,差异有统计学意义(P<0.05)。具体见表1。
2.2 两组患者并发症比较
两组糖尿病肾病、周围神经病变、心脑血管疾病及视网膜病变发生率差异均有统计学意义(P<0.05)。视网膜病变及高血压发生率两组差异无统计学意义(P>0.05)。具体见表2。
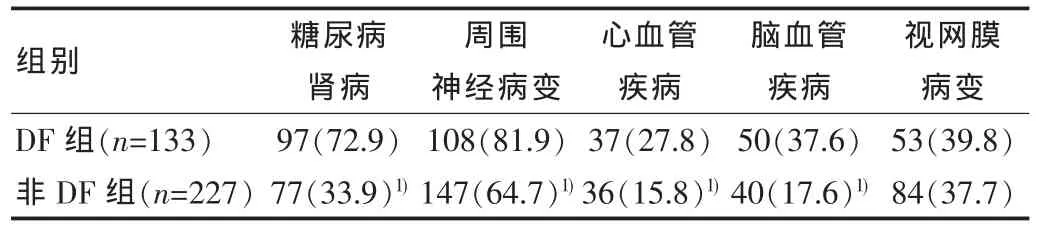
表2 两组患者并发症比较[n(%)]
2.3 糖尿病足危险因素分析
以糖尿病足为因变量,所有临床指标为自变量,进行多因素Logistic回归分析。 结果显示,年龄(OR=1.86,P=0.02)、DBP(OR=1.75,P=0.01)、HbA1c(OR=1.74,P=0.01)、FBG(OR=2.23,P<0.01)、2hPG(OR=1.55,P=0.03)、TC(OR=1.41,P=0.04)是糖尿病足的危险因素,血红蛋白(OR=0.74,P=0.01)是保护因素。
3 讨论
既往研究已证实,年龄是影响糖尿病患者患糖尿病的危险因素,表现为年龄越大,患糖尿病足的危险性越大[3]。其可能的原因是老年人一般患糖尿病时间较长,并且生理功能减退且抵抗力低下,因此,糖尿病足的患病危险也越大。该文的多因素分析亦证实了这一点。单因素分析显示,病程是影响糖尿病足的危险因素,然而,多因素却没有纳入,原因可能是病程长的患者未必糖尿病控制的不好,因此,只要糖尿病控制的好,病程并不是患糖尿病足的主要危险因素。
糖尿病足与血压、血糖、血脂的关系密切。该研究结果显示,舒张压越高、空腹血糖和餐后血糖值越大、总胆固醇值越高,患糖尿病足的危险性越大。由此可见,血糖的长期控制显著影响糖尿病足的发生,原因是长期血糖控制不佳将导致患者外周动脉粥样硬化,进而可能导致血栓形成,足部供血不足,肢端形成溃疡,最终形成糖尿病足[4];血糖长期控制不好,致使体内形成高凝状态,影响血液与组织之间的氧气和物质交换,另外,高血糖还导致糖基化产物增多,加速动脉粥样硬化。另有学者发现,HbA1c每增加2%,糖尿病足的发生率增加1.8倍[2]。糖化血红蛋白反应近3个月的血糖控制情况,比较稳定,有项研究显示,糖化血红蛋白大于13.4%者,截肢危险显著增高[5]。
该研究还证实,糖尿病足组的血清总蛋白明显低于非糖尿病足组,多因素分析进一步明确了其是糖尿病足发生的危险因素。原因可能是低白蛋白血症患者营养状况不好,抵抗力较低,感染可能性增加。另外,白蛋白降低导致肝脏合成脂蛋白增加,也加重了血脂负担。HDL-C是糖尿病足的保护因素,这与以往研究结果一致[2]。血压升高是糖尿病足的高危因素,原因可能是血压升高导致血管舒张功能障碍及内膜厚度增加,进而引起动脉硬化,促进糖尿病足的发生及进展[5]。
糖尿病足的发生机制目前还不十分清楚。已有的研究显示,代谢紊乱、感染、神经病变等与其发生相关。该研究提示,糖尿病足组糖尿病肾病、心脑血管疾病及周围神经病变发生显著高于非糖尿病足组。多因素分析亦证实了这一点。长期神经病变使肢体对外界感觉减弱,若此时收到外界损伤,则导致糖尿病足的发生。糖尿病肾病亦是糖尿病足的危险因素,原因在于患者24 h尿蛋白含量增高,致使体内白蛋白降低,再者,肾脏也是微血管,与糖尿病足拥有共同的发病机制。该研究也证实了这一点,合并糖尿病肾病时糖尿病足的危险性明显增加。因此,对于糖尿病患者,应定期检测糖尿病肾病相关指标,以便早期发现,并且糖尿病肾病指标操作方便、花费也较小,对年龄大及病程长的患者进行定期检测,有助于早期发现微血管病变,从而早期评估是否有糖尿病足发生的危险,早期干预,以预防其发生。纤维蛋白原是糖尿病足发生的危险因素,该研究亦支持此观点。原因可能是糖尿病造成代谢紊乱以及炎症等致病因子的存在改不了红细胞特性,致使纤维蛋白原增加,活性下降,微循环受阻,有害物质不能及时排除,长此以往,导致细菌等感染而发生糖尿病足。因此,临床上及时进行抗凝治疗十分必要。
综上所述,合理控制血压、血脂及血糖对于防止糖尿病足的发生非常重要,并且患者要定期预防,一旦发现异常,应及时纠正,以延缓糖尿病的发生。
[1]李莎,吕丽芳,钟晓卫.糖尿病足相关危险因素十年调查分析[J].中国医药实践,2010,13(8):2539-2542.
[2]张喜英,王涤非.2型糖尿病患者糖尿病足危险因素研究[J].中国医药实践,2011,14(5):1629-1634.
[3]常宝成,潘从清,曾淑范.2型糖尿病合并足坏疽危险因素分析[J].中国慢性病预防与控制,2004,6(4):265.
[4]吴护群,陈戈,卢汶.糖尿病足的基础知识教育及防治[J].实用心脑血管肺血管病杂志,2010,18(5):572.
[5]刘树文,李宝纯,杨金玲.促进糖尿病足发生的危险因素分析[J].中国误诊学杂志,2008,8(8):5317-5318.
