不同剂量右美托咪定对甲状腺手术全麻围拔管期的影响
2015-04-01李嵩山刘志恒黄绍农徐明禹
李嵩山 刘志恒 黄绍农 徐明禹 赵 昭
深圳市第二人民医院麻醉科,广东深圳 518039
甲状腺手术全麻围拔管期间,由于各种刺激引起患者交感神经兴奋导致血流动力学剧烈波动和呛咳,可能造成切口内出血压迫气管, 发生严重的并发症。因此为保证患者安全,维持甲状腺手术患者全麻围拔管期平稳尤为重要,既往通常在拔管前给予芬太尼或舒芬太尼等阿片类药物,但有发生术后呼吸抑制的可能性[1-2]。 右美托咪定(DEX)是高选择性α2肾上腺素受体激动剂,可有效抑制全麻气管插管期间心血管反应,维持血流动力学平稳[3],但不同剂量对甲状腺手术全麻围拔管期有何影响,目前研究较少。 本研究拟通过观察不同剂量DEX 对甲状腺手术全麻围拔管期反应的影响,为临床应用提供参考。
1 资料与方法
1.1 一般资料
选择深圳市第二人民医院(以下简称“我院”)2012 年6 月~2014 年5 月接受择期甲状腺次全切除全麻手术患者150 例,男74 例,女76 例,年龄22~58 岁,体重43~75 kg,ASAⅠ~Ⅱ级。 按随机数字表法将患者分为5 组:对照组(C 组),DEX1组(D1组),DEX2组(D2组),DEX3组(D3组)和DEX4组(D4组),每组各30 例,各组之间一般资料比较,差异无统计学意义(P >0.05),具有可比性。 见表1。 所有患者术前均无肝功能异常(谷丙转氨酶或谷草转氨酶超过正常值上限1.5 倍);肾功能障碍(肌酐或尿素氮超过正常值上限);心动过缓、Ⅱ度以上房室传导阻滞或病态窦房结综合征及严重心律失常;排除术中使用了影响实验结果的血管活性药物及冰冻结果报告为甲状腺恶性肿瘤改行肿瘤根治术者。 本研究经医院伦理委员会批准,所有患者和/或家属均知情同意并签署知情同意书。
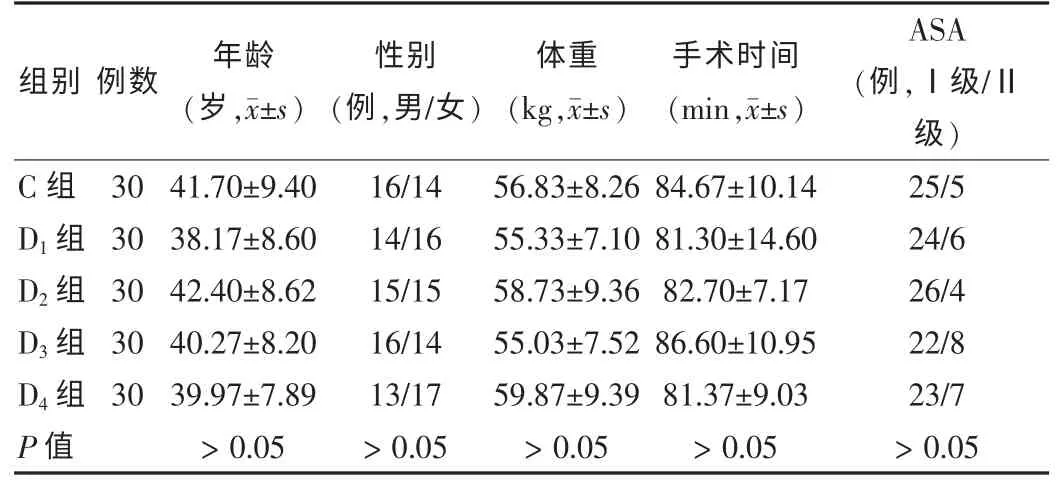
表1 5 组患者一般资料比较
1.2 麻醉方法
术前禁食禁饮8~12 h, 所有患者均不使用术前药。入室后连接多功能监护仪,监测心电图、脉搏血氧饱和度及无创血压。 建立静脉通道,持续输注复方乳酸林格液8~10 mL/(kg·h),术前30 min 静注帕瑞昔布钠40 mg 及托烷司琼5 mg。麻醉诱导:面罩给氧3 min后,靶控输注丙泊酚(血浆效应室浓度为4.0 μg/mL,Marsh 药代动力学模型),待患者意识消失(呼叫姓名无反应,睫毛反射消失)后给予维库溴铵0.1 mg/kg、芬太尼3 μg/kg,待麻醉起效后行气管插管。气管插管成功接麻醉机行机械通气,潮气量6~8 mL/kg,通气频率12 次/min,吸呼比1∶2,维持呼气末二氧化碳分压35~40 mm Hg(1 mm Hg=0.133 kPa)。 术中调整丙泊酚血浆效应室浓度维持脑电双频指数(BIS)值在40~50,瑞芬太尼0.1~0.2 μg/(kg·min)持续泵注,必要时追加维库溴铵0.05 mg/kg。 在手术结束前30 min D1、D2、D3和D4组分别给予右美托咪定(批号:11120134,江苏恒瑞医药股份有限公司)0.3、0.5、0.7、1.0 μg/kg,C 组给予20 mL 生理盐水,10 min 输注完毕。 缝皮时停止输入瑞芬太尼及丙泊酚。 术毕气管内、口咽部吸痰,待患者达到拔管指征[呼之睁眼、吞咽反射恢复,自主呼吸频率>12 次/min, 自主呼吸5 min 后测血氧饱和度(SpO2)>95%,潮气量>6 mL/kg,坚持举臂>3 s]时拔除气管导管,送麻醉复苏室观察1 h 无异常返回病房。
1.3 观察指标
记录各组患者全麻诱导前 (T1)、DEX 给药前(T2)、DEX 给药后15 min(T3)、拔管即刻(T4)、拔管后5 min(T5)、拔管后10 min(T6)的平均动脉压(MAP)和心率(HR);术毕至患者睁眼、自主呼吸恢复(潮气量>6 mL/kg)及拔管时间;拔管后10 min Ramsay 镇静评分(1 分:不安静,烦躁;2 分:安静,合作;3 分:嗜睡,能听从指令;4 分:睡眠状态,可唤醒;5 分:呼唤反应迟钝;6 分:深睡状态,呼唤不醒。 其中将1 分定义为烦躁,2~4 分为镇静满意,5~6 分为镇静过度);围拔管期呛咳(根据Minogue 等[4]研究将咳嗽按其严重程度分级:0 级:无咳嗽;1 级:轻度咳嗽,仅为1 次,无肢体不受控制运动;2 级:中度咳嗽,大于1 次,但持续<5 s,有肢体不受控制运动但不影响拔管;3 级:持续咳嗽>5 s,且有头部抬起、下颌僵硬长时间屏气、肢体不受控制运动或紫绀等表现。 2、3 级定义为呛咳)、恶心呕吐、心动过缓(HR<60 次/min)、低血压(低于基础血压20%以上)、心动过速(HR>100 次/min)、高血压(高于基础血压20%以上)及呼吸抑制(SpO2<90%)等不良反应发生率。
1.4 统计学方法
采用SPSS 16.0 软件进行统计学分析,正态分布计量资料以均数±标准差()表示,多组间比较采用方差分析,两两比较采用LSD-t 检验。 计数资料以率表示,采用χ2检验。 以P <0.05 为差异有统计学意义。
2 结果
2.1 5 组患者不同时间点血流动力学比较
5 组患者T1及T2时MAP 及HR 比较,差异无统计学意义(P >0.05)。D4组T3时MAP 较C 组及D1~2组降低(P <0.05),D4组T3时HR 较C 组及D1~3组降低(P <0.05);D2~4组T4~6时MAP 及HR 较C 组及D1组降低(P<0.05)。 D1组T4~6时间点MAP 及HR 与C 组比较,差异无统计学意义(P >0.05)。 C 组及D1组T4时MAP 及HR 较T1时升高(P <0.05)。 见表2~3。
表2 5 组患者不同时间点MAP 比较(mm Hg,)

表2 5 组患者不同时间点MAP 比较(mm Hg,)
注:与D4 组T3 时比较,aP <0.05;与C 组及D1 组同时间点比较,bP <0.05;与同组T1 时比较,cP <0.05;MAP:平均动脉压;T1:全麻诱导前;T2:右美托咪定给药前;T3:右美托咪定给药后15 min;:拔管即刻;T5:拔管后5 min;T6:拔管后10 min;1 mm Hg=0.133 kPa
组别 例数 T1 T2 T3 T4 T5 T6 C 组D1 组D2 组D3 组D4 组P 值30 30 30 30 30 73.23±6.74 71.27±9.99 75.73±7.91 75.63±10.30 78.33±8.94>0.05 67.23±7.72 66.83±6.34 68.53±5.31 69.45±6.56 71.43±8.49>0.05 66.83±7.25a 64.87±5.99a 62.70±6.30a 60.30±4.82 57.57±3.43<0.05 77.23±3.25c 75.57±3.16c 72.77±4.89b 71.20±5.15b 70.60±3.28b<0.05 74.90±3.04 72.93±3.16 68.98±4.62b 68.47±4.68b 66.20±3.52b<0.05 71.85±2.44 69.70±2.88 66.80±4.74b 65.43±3.38b 63.43±3.38b<0.05
表3 5 组患者不同时间点HR 比较(次/min,)
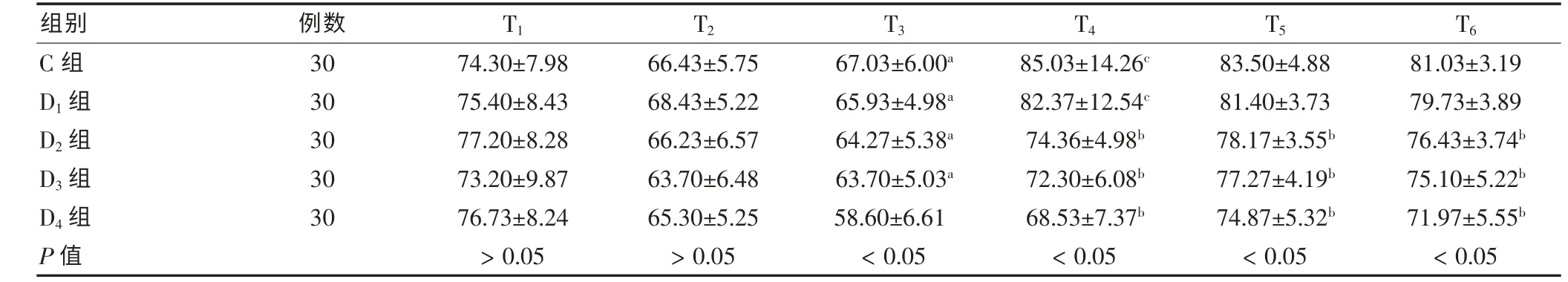
表3 5 组患者不同时间点HR 比较(次/min,)
注:与D4 组T3 时比较,aP <0.05;与C 组及D1 组同时间点比较,bP <0.05;与同组T1 时比较,cP <0.05;HR:心率;T1:全麻诱导前;T2:右美托咪定给药前;T3:右美托咪定给药后15 min;:拔管即刻;T5:拔管后5 min;T6:拔管后10 min;1 mm Hg=0.133 kPa
组别 例数 T1 T2 T3 T4 T5 T6 C 组D1 组D2 组D3 组D4 组P 值30 30 30 30 30 74.30±7.98 75.40±8.43 77.20±8.28 73.20±9.87 76.73±8.24>0.05 66.43±5.75 68.43±5.22 66.23±6.57 63.70±6.48 65.30±5.25>0.05 67.03±6.00a 65.93±4.98a 64.27±5.38a 63.70±5.03a 58.60±6.61<0.05 85.03±14.26c 82.37±12.54c 74.36±4.98b 72.30±6.08b 68.53±7.37b<0.05 83.50±4.88 81.40±3.73 78.17±3.55b 77.27±4.19b 74.87±5.32b<0.05 81.03±3.19 79.73±3.89 76.43±3.74b 75.10±5.22b 71.97±5.55b<0.05
2.2 5 组患者苏醒情况比较
术毕至睁眼、 自主呼吸恢复及拔管时间D4组较C组及D1~3组明显延长(P <0.05);D1~2组与C 组比较,差异无统计学意义(P >0.05);D3组与D1~2组与C 组比较有统计学差异(P <0.05),但无临床意义。Ramsay评分为5~6 分的患者D4组较C 组及D1~3组增多(P <0.05);C 组Ramsay 评分为1 分的患者较D2~3组增多(P <0.05)。 见表4。
2.3 5 组患者围拔管期不良反应发生率的比较
5 组患者围拔管期恶心呕吐和呼吸抑制发生率差异无统计学意义 (P >0.05);D2~4组围拔管期呛咳发生率低于C 组和D1组(P <0.05),D2~4组间差异无统计学意义(P >0.05),C 组和D1组之间差异无统计学意义(P >0.05);围拔管期心血管不良反应心动过缓或低血压发生率D4组较C 组和D1~3组增多(P <0.05),C 组围拔管期心动过速或高血压发生率较D2~4组增多(P <0.05)。 见表5。
表4 5 组术毕至睁眼、自主呼吸恢复、拔管时间及Ramsay 评分构成情况比较()
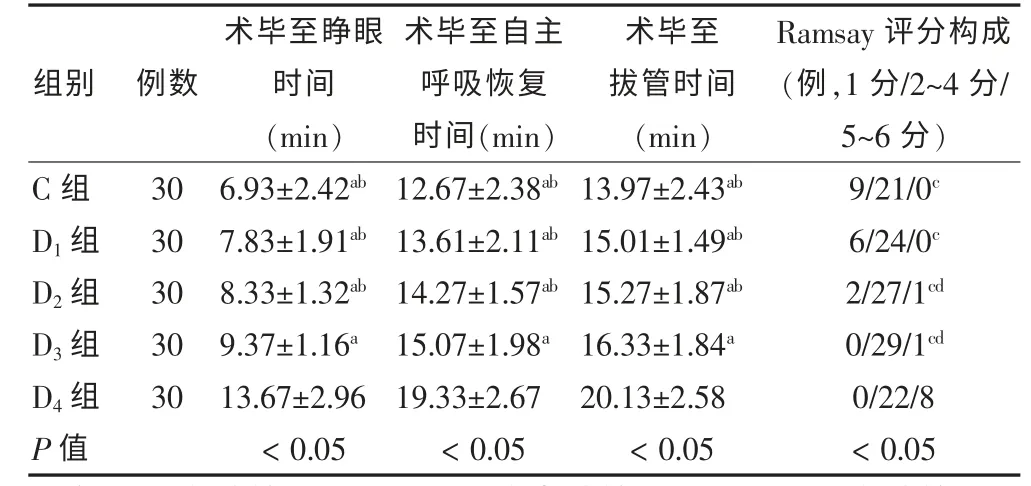
表4 5 组术毕至睁眼、自主呼吸恢复、拔管时间及Ramsay 评分构成情况比较()
注:与D4 组比较,aP <0.05;与D3 组相比较,bP <0.05;与D4 组比较,cP <0.05;与D1 组比较,dP <0.05
组别 例数术毕至睁眼时间(min)术毕至自主呼吸恢复时间(min)术毕至拔管时间(min)Ramsay 评分构成(例,1 分/2~4 分/5~6 分)C 组D1 组D2 组D3 组D4 组P 值30 30 30 30 30 6.93±2.42ab 7.83±1.91ab 8.33±1.32ab 9.37±1.16a 13.67±2.96<0.05 12.67±2.38ab 13.61±2.11ab 14.27±1.57ab 15.07±1.98a 19.33±2.67<0.05 13.97±2.43ab 15.01±1.49ab 15.27±1.87ab 16.33±1.84a 20.13±2.58<0.05 9/21/0c 6/24/0c 2/27/1cd 0/29/1cd 0/22/8<0.05

表5 5 组患者围拔管期不良反应发生率比较[n(%)]
3 讨论
全麻手术围拔管期由于麻醉深度变浅、吸痰、疼痛及气管导管的刺激会导致患者交感神经及肾上腺轴兴奋、儿茶酚胺释放增加,临床表现为心率增快、血压升高。 特别在拔管即刻,由于剧烈呛咳和血流动力学剧烈波动,易发生喉痉挛、支气管痉挛、心律失常及心脑血管意外等不良反应。 特别对于甲状腺手术患者,过高的血压和剧烈呛咳可导致血管结扎线脱落引起手术区出血压迫气管而发生严重后果。目前我院甲状腺切除术术中多使用超声刀结扎止血,为避免术后由于血压升高引起血液冲开凝固封闭的血管断端而引起的术后出血,维持围拔管期血流动力学平稳,抑制拔管刺激成为亟需解决的问题。
目前临床上用于维持血流动力学稳定和减少围拔管期的应激反应的方法主要包括:较深麻醉状态下进行拔管、预防性使用负性血管活性药物或芬太尼等阿片类镇痛药。 然而深麻醉状态下拔管,虽可减轻血流动力学波动,但由于患者保护性反射尚未完全恢复,易发生舌根后坠、呼吸抑制等不良反应,增加患者再次插管的可能;使用艾司洛尔和乌拉地尔等负性血管活性药物通过直接作用于心血管系统,可以减少全麻期间心率、血压的剧烈变化[5],但由于不能抑制疼痛和气道刺激等不良反应,此类药物并不能减少围拔管期患者呛咳和躁动的发生率[6];有报道芬太尼2 μg/kg 或阿芬太尼15 μg/kg 可明显减轻全麻苏醒期呛咳和心血管反应,然而可能存在呼吸抑制的可能性[1],而瑞芬太尼由于是短效阿片类药物,单次静推不能达到中枢神经系统效应室所需浓度,并不能降低呛咳的发生[7]。
DEX 是高选择性α2肾上腺素受体激动剂, 通过激动交感神经末梢突触前膜α2肾上腺素受体, 降低交感神经活力,增加迷走神经张力,减少去甲肾上腺素的释放,缓解围术期各种刺激导致的血流动力学波动[8];DEX 几乎不产生呼吸抑制,可使患者保持自然的非快动眼期睡眠状态,容易被唤醒[9];DEX 同时有剂量依赖性镇痛作用[10]。DEX 独特的药理学特点使其能够安全的用于全麻围拔管期。 目前DEX 对全麻手术围拔管期应激的研究多采取术前给予负荷量并在术中持续维持的方法, 而DEX 时量相关半衰期随输注时间增加显著延长[11]。 甲状腺次全切除由于手术时间较短, 能否通过单次给予适宜剂量的DEX 来抑制患者围拔管期应激反应,且不同剂量对患者术后苏醒有何影响值得我们在临床进行研究。 赵晓春等[12]研究发现:于诱导插管后30 min 静脉泵入0.4 μg/kg DEX可使甲状腺手术患者全麻苏醒期血流动力学更加稳定,而0.8 μg/kg DEX 则会明显延长患者术后清醒拔管时间;王琰[13]将DEX 用于小儿全身麻醉围拔管期发现:手术结束前30 min 静脉泵入0.5 μg/kg DEX 可使患儿围拔管期血流动力学更加稳定,0.3 μg/kg DEX 不足以稳定围拔管期血流动力学, 而0.7 μg/kg DEX 会明显延长患儿术后苏醒及拔管时间; 而高国龙等[14]研究结果认为手术结束前10 min 仅仅给予0.3 μg/kg DEX 可使围拔管期不良反应减少,且血流动力学保持平稳。
可以发现目前临床研究中对于使用何种剂量及何时使用DEX 有不同的观点,由于DEX 起效时间为10~15 min,而达峰时间为20~25 min,。因此本研究选择在手术结束前30 min 给药,且可避免DEX 静脉注射后一过性血压波动对于研究结果的干扰。通过本研究结果可以看出:C 组与D1组患者围拔管期血流动力学波动仍较剧烈, 说明手术结束前30 min 给予DEX 0.3 μg/kg 对于甲状腺全麻手术患者围拔管期应激的抑制作用并不充分,这与高国龙等[14]的研究有所冲突,可能与本研究给药的时间点不同有关,与王琰[13]的研究结果吻合;以往研究发现静脉泵注DEX 0.6 μg/kg并不引起严重血压波动和心动过缓[15-16],而在拔管前15 min 静脉注射0.75 μg/kg DEX 虽然可以改善围拔管期质量,但心动过缓及低血压发生率较高[17-18],本研究结果可以看出:D2及D3组围拔管期血流动力学较C 组及D1组平稳,不良反应发生较少,并不延长术毕睁眼、自主呼吸恢复及拔管时间,镇静深度合适,其中0.7 μg/kg DEX 在本研究中并不会延长术毕睁眼、自主呼吸恢复及拔管时间,与王琰[13]的研究结果有所冲突,是否与本研究入选的病例均为成人有关,需今后继续深入研究; 而D4组患者围拔管期严重低血压和心动过缓发生率较其他几组明显增加, 且术毕至睁眼、自主呼吸恢复及拔管时间明显延长,术后镇静深度过深,发生这种现象与DEX 具有剂量依赖性镇静、镇痛、抗焦虑作用可能有关,提示必须选择合适剂量DEX 方能保证患者的安全。
综上所述, 甲状腺全麻手术患者术毕前30 min给予DEX 0.5、0.7 μg/kg 能够有效预防围拔管期血流动力学波动,且不影响患者苏醒,不良反应发生较少,可在临床安全使用。
[1] Marangoni MA,Castiglia YM,Medeiros TP. Analgesic efficacy of dexmedetomidine as compared to sufentanil in in traperitoneal surgeries: comparative study [J]. Rev Bras Anestesiol,2005,55(1):19-27.
[2] 杨晓峰,肖斌,苏连芝.舒芬太尼对全麻患者拔管期应激反应的影响[J].临床麻醉学杂志,2010,26(6):503-504.
[3] Yildiz M,Tavlan A,Tuncer S,et al. Effect of dexmedetomidine on haemodynamic responses to laryngoscopy and intubation:perioperative haemodynamics and anaesthetic requirements [J]. Drugs R D,2006,7(1):43-52.
[4] Minogue SC,Ralph J,Lampa MJ.Larygotrachealtopicalization with lidocaine before intubation decreases the incidence of coughing on emergence from general anesthesia [J].Anesth Analg,2004,99(4):1253-1257.
[5] 李彩虹.气管表面麻醉与静注艾司洛尔对全麻诱导插管时血流动力学的影响[J].临床麻醉学杂志,2009,25(12):1072-1073.
[6] 董传珍,马华山,杨龙俊.右美托咪定用于抑制全麻术后气管导管拔管器不良反应的观察[J].临床麻醉学杂志,2012,28(3):290-291.
[7] Shajar MA,Thompson JP,Hall AP,et al. Effect of a remifentanil bolus dose on the cardiovas cular response to emergence from anaesthesia and tracheal extubation [J].Br J Anaesth,1999,83(4):654-656.
[8] Ren J,Zhang H,Huang L,et al.Protective effect of dexmedetomidine in coronary artery bypass grafting surgery[J].ExpTher Med,2013,6(2):497-502.
[9] Goodwin HE,Gill RS,Murakami PN,et al. Dexmedetomidine preserves attention/calculation when used for cooperative and short-term intensive care unit sedation [J]. J Crit Care,2013(13):302-309.
[10] Ebert TJ,Hall JE,Barney JA,et al. The effects of increasing plasma concentrations of Dexmedetomidine in humans [J]. Anesthesiology,2000,93(2):382-394.
[11] 吴新民,王天龙,薛张纲,等.右美托咪定临床应用指导意见(2013)[J].中华麻醉学杂志,2013,33(10):1165-1167.
[12] 赵晓春,佟冬怡,龙波,等.不同剂量右美托咪定对甲状腺手术全麻患者苏醒质量的影响[J].中华危重病急救医学,2014,26(4):239-243.
[13] 王琰. 右美托咪定对小儿全身麻醉围拔管期血流动力学及苏醒的影响[J].中国实用医刊,2013,40(5):15-17.
[14] 高国龙,刘丽,徐威,等.右美托咪定对腹腔镜下全子宫切除术患者全麻气管拔管期心血管反应的影响[J].中国临床医学,2014,21(2):176-178.
[15] 廖琼,张红.右美托咪定与地佐辛对全身麻醉患者苏醒期躁动及血流动力学的影响[J].河北医学,2015,21(3):389-392.
[16] Hall JE,Uhrich TD,Barner JA,et al. Sedative,amnestic,and analgesic properties of small-dose Dexmedetomidine infusions [J]. Anesth Analg,2000,90(3):699-705.
[17] 张光英,戴伟忻,舒礼佩,等.右美托咪定对扁桃体和腺样体摘除术患儿麻醉诱导时的影响[J].中国医药导报,2013,10(15):117-118,121.
[18] Bindu B,Pasupuleti S,Gowd UP,et al. A double blind,randomized,controlled trial to study the effect of dexmedetomidine on hemodynamic and recovery responses during tracheal extubation[J].J Anaesthesiol Clin Pharmacol,2013,29(2):162-167.
