新生儿缺氧缺血性脑病发病和预后的相关因素探讨
2015-03-22景艳
景 艳
新生儿缺氧缺血性脑病(HIE)是威胁新生儿健康的常见疾病,其主要的危害是引发患儿神经功能障碍,是导致患儿脑瘫的重要原因[1],甚至可能导致死亡的发生。明确该病的发病因素有助于在生产过程中采取针对性的措施,以做到早期预防,并对早期诊断及早期治疗有一定的帮助,从长远来看对降低患儿神经功能障碍和脑瘫发生率都有一定的帮助[2]。引起HIE 的发病因素角度,涉及多个方面,本文对影响HIE 发病的危险因素进行回顾性分析,以期对临床防治该病有所帮助。
1 资料与方法
1.1 一般资料 本资料为2011年1月-2013年12月我院新生儿科收治的新生儿缺氧缺血性脑病(HIE)患儿,全部满足HIE 的诊断标准[3]。排除及剔除标准:(1)随访时间不足6个月,资料不全者;(2)未签署知情同意书者。共纳入147 例患儿,设为2 组。HIE 组:男76 例,女71 例;日龄1~15(5.7±2.3)d,临床分度[3]:轻度22 例,中度84 例,重度41 例。选择同期本院妇产科健康新生儿150 例。健康组:男78 例,女72 例;日龄1~15(5.4 ±3.3)d。2 组性别、年龄比较无显著性差异(P>0.05),具有可比性。
1.2 调查方法 自行设计《影响HIE 发病及预后的危险因素调查表》,参考本科各位主任医师意见对项目进行评审,通过后定稿。涉及的主要内容有:(1)母亲方面:包括:孕期、产次、产程、产检、羊水、脐带、胎盘、使用药物、孕期合并症等情况,以及年龄、居住地、文化程度、职业等一般资料。(2)胎儿及新生儿情况:包括:宫内窘迫、生后窒息、Apgar 评分和转入我科时的呼吸、心率、反应、前后囟、肌张力、原始反射、血氧饱和度、血糖等情况,以及入院日龄、出生体质量、住院天数等。(3)医源性因素:包括:是否使用催产素、产钳、剖宫产等情况。调查表的填写由研究者和经专业培训过的医师完成,上岗前统一培训,经考核合格。调查组人员对结果认真比对核实,将不合格资料排除。
1.3 评价指标(1)神经系统症状和体征消失。(2)正常进乳。(3)生命体征平稳,呼吸脉搏正常,瞳孔对光反射正常。(4)原始反射正常。(5)肌张力正常。治愈:符合上述5 个条件;好转:达到上述第3 条,其他4 项中有一条好转;未愈:出院时生命体征尚不平稳。
1.4 统计学方法 全部数据采用SPSS17.0 进行分析,采用χ2检验。将有意义的统计量带入多因素logistic 回归方程分析。P<0.05 认为有显著性差异。
2 结果
2.1 影响HIE 发病的各因素比较 多种因素影响HIE 的发病,相关指标见表1、表2。
2.2 影响发病因素多元logistic 分析 将上述有意义的指标逐步纳入多因素logistic 回归方程,结果显示:妊高症、产程异常、羊水污染、胎盘异常、胎膜早破、胎儿宫内窘迫、Apgar 评分与HIE 发病关系密切,前6 种为独立危险因素,Apgar 评分为敏感指标。见表3。

表1 影响HIE 发病的母亲因素

表2 影响HIE 发病的胎儿新生儿因素

表3 影响因素的logistic 回归分析结果
2.3 与HIE 预后相关的因素分析 将147 例HIE 新生儿依据治疗结果分为有效组和无效组,其中有效组125 例,无小组22 例。将HIE 新生儿生后状态及治疗措施与预后关系密切的指标纳入进行单因素分析。见表4。
2.4 影响预后的多元logistic 分析 将表3 中有意义的指标逐步纳入多因素logistic 回归方程,结果显示:HIE 严重程度、Apgar 评分、合并症、治疗开始时间与HIE 的预后密切相关。见表5。
3 讨论
新生儿缺氧缺血性脑病(HIE)由多种因素导致,这些因素集中在围产期起作用[2],导致胎儿或新生儿大脑缺氧、脑血流减少甚至停止引起新生儿大脑损伤,存活患儿可能会形成永久性的大脑损伤,出现诸如智力障碍、脑瘫等后遗症,有的甚至导致死亡,严重威胁新生儿的健康[3]。

表4 与HIE 预后相关因素单因素分析
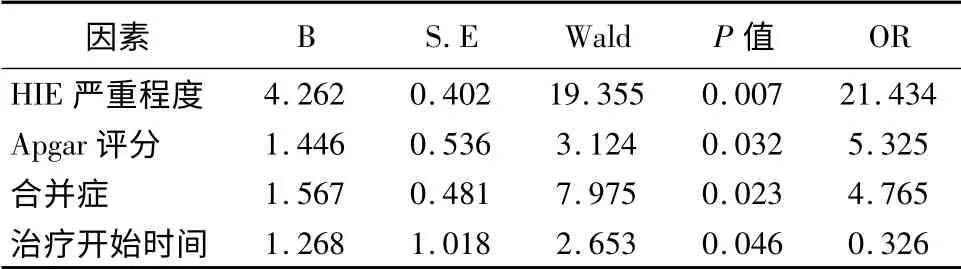
表5 影响预后因素的logistic 回归分析结果
引起发生新生儿HIE 的因素包括种类繁杂,但大致可归为引起直接缺氧的因素和引起直接缺血的因素,前者包括生后不能建立稳定的呼吸、围产期窒息、呼吸系统疾病等,后者比如心跳骤停、严重的心脏疾病等等[4],实际上这两者密切联系,临床上常是接踵而至,故而常合并称为缺氧缺血。上述引起缺氧缺血的因素较为笼统,而以目前的研究来看,对各种因素的研究在不断细化,这样更具有针对性,本研究中将引起HIE 的可能因素大致分为3 个部分,即孕母因素、胎儿/新生儿因素及医源性因素,对这些因素经统计分析,发现了不少有意义的指标,对HIE 的早期预防、诊断以至治疗有一定的参考价值。同时对预后有影响的指标亦加以统计分析,也有一定的成果。
本研究显示HIE 的孕母因素包括:妊高症、产程异常、胎盘异常、胎膜早破、羊水污染、胎儿宫内窘迫。分析这些危险因素可见:(1)妊娠高血压。此时胎儿长期处于慢性缺氧状态,这与此期孕母血清钙水平下降引起血管平滑肌收缩有一定的关系,血管收缩意外着子宫血供减少,加之高血压导致胎盘钙化,也会影响胎儿获得氧气[5]。(2)产程异常。生产过程中会导致一定程度的缺氧,但多数不会导致出现HIE,然而严重的产程异常使胎儿严重缺氧缺血,这一因素是目前公认的HIE 高危因素[6]。(3)胎盘异常。妊娠高血压可导致胎盘钙化、梗死以及各种因素导致老化、早剥等导致胎盘异常,另外胎盘的部位也会导致出生过程中影响胎儿血供,比如胎盘前置,过度接近宫颈口[7]。(4)胎膜早破。胎膜早破后血管组织受挤压力大增,会影响胎儿血供,而感染会使这一情况更加恶化[8]。(5)胎儿窘迫。上述各因素均可导致胎儿窘迫,其重要性不言而喻。(6)羊水污染。该指标反映胎儿的缺氧情况,可提示HIE 的发生,在新生儿期常提示潜在感染,也十分重要。新生儿方面的因素只有Apgar 评分进入logistic 回归方程,然而这一指标只为反映新生儿窒息的程度,显示窒息程度越重HIE 风险越高。医源性因素非HIE 的独立危险因素。对比已有的文献研究[9]发现,孕母糖尿病也是重要的危险因素,在本研究中未能进入logistic 回归方程,这需要扩大样本进一步研究。
关于新生儿HIE 预后的影响因素,本研究显示HIE 严重程度、Apgar 评分、合并症和治疗开始时间与其关系密切。前两者越严重提示新生儿脑损伤越大,而合并症的存在会加重病情的严重性,并给治疗带来一定的难度,而治疗时间的选择也同样重要,开始越早大脑的损伤会有所减低,可见对于HIE患儿及早发现、及早诊断、治疗意义重大。有研究[10]显示住院天数和治疗持续时间也是重要的危险因素,但在本研究中未能进入logistic 回归方程,可能与本组研究病例治疗周期均较充足有一定的关系,仍需要进一步研究。
综上所述,新生儿HIE 的发生和预后与多种因素有关,明确发病因素有助于早期预防和消除危险因素,而明确预后有关的因素有助于临床治疗更有针对性。
[1]高志平,贾 宁.小儿脑瘫病因学研究进展[J].中国妇幼保健,2012,27(1):149-150.
[2]花少栋.新生儿缺氧缺血性脑病研究进展[J].国际儿科学杂志,2011,38(2):99-101.
[3]中华医学会儿科学分会新生儿学组.新生儿缺氧缺血性脑病诊断标准[J].中华儿科杂志,2005,43(8):584.
[4]伍彩云,刘国瑞,郭天畅,等.新生儿缺氧缺血性脑病的常规MRI和DWI 表现及其与预后的相关性研究[J].实用放射学杂志,2014,30(1):103-107,132.
[5]刘艳龙.新生儿缺氧缺血性脑病早期治疗及预后分析[J].中国妇幼保健,2012,27(8):1166-1167.
[6]Massaro AN,Jeromin A,Kadom N,et al.Serum biomarkers of MRI brain injury in neonatal hypoxic ischemic encephalopathy treated with whole-body hypothermia:A pilot study[J].Pediatric critical care medicine,2013,14(3):310-317.
[7]Lynch NE,Stevenson NJ,Livingstone V,et al.The temporal evolution of electrographic seizure burden in neonatal hypoxic ischemic encephalopathy[J].Epilepsia,2012,53(3):549-557.
[8]林 莉,杨玉丽,谢飞燕,等.窒息新生儿并发缺氧缺血性脑病危险因素分析[J].中国儿童保健杂志,2011,19(2):175-177.
[9]刘松梅,谢冬梅,黄 莉.新生儿缺血缺氧性脑病发生的多因素分析[J].成都医学院学报,2012,7(2):237-239.
[10]Ohshima M,Tsuji M,Taguchi A,et al.Cerebral blood flow during reperfusion predicts later brain damage in a mouse and a rat model of neonatal hypoxic ischemic encephalopathy[J].Experimental Neurology,2012,233(1):481-489.
