微创及开腹胰十二指肠切除术围术期安全性的Meta分析
2015-03-21李成刚唐文博
凤 凤,刘 荣,李成刚,唐文博
解放军总医院 肿瘤外二科,北京 100853
微创及开腹胰十二指肠切除术围术期安全性的Meta分析
凤 凤,刘 荣,李成刚,唐文博
解放军总医院 肿瘤外二科,北京 100853
目的系统评价微创及开腹胰十二指肠切除术的围术期安全性。方法以Cochrane系统评价方法,计算机检索CNKI、万方、PubMed数据库,检索时间1990年1月- 2014年12月,收集微创胰十二指肠切除术和传统开腹手术围术期安全性的对比研究。采用软件Rev Man 5.0对数据进行Meta分析。结果共纳入7个临床试验,557例患者。微创组与开腹组手术时间、术中出血量及住院时间的差异有统计学意义(P<0.05),而术后胰瘘发生率、胃排空障碍发生率和术后死亡率的差异无统计学意义(P>0.05)。结论微创胰十二指肠切除术与传统开腹手术同样安全可行,微创手术具有术中出血少、疼痛轻、恢复快、住院时间短等优点,有良好的发展前景。
胰十二指肠切除术;微创手术;Meta分析
胰十二指肠切除术(pancreaticoduodenectomy,PD)已有近80年的历史[1],是治疗胰头及壶腹周围病变的有效术式[2]。传统开腹胰十二指肠切除术创伤程度大,并发症发生率较高,住院时间较长[3-4]。随着微创技术的发展,腹腔镜胰十二指肠切除术及机器人辅助腹腔镜胰十二指肠切除术已广泛开展[5-6]。然而,微创胰十二指肠切除术(minimally invasive pancreaticoduodenectomy,MIPD)与传统开腹胰十二指肠切除术(open pancreaticoduodenectomy,OPD)围术期的安全性尚不明确,手术方式的选择也存在争议[7]。本文采用系统评价的方法比较两种手术,为临床手术方式的选择提供循证医学依据。
资料和方法
1 资料来源 用计算机检索CNKI、万方、PubMed数据库,检索时间1990年1月- 2014年12月,收集微创方式胰十二指肠切除术和传统开腹手术围术期安全性的对比研究。CNKI及万方数据库检索词为“腹腔镜and胰十二指肠切除术”、“机器人and胰十二指肠切除术”。PubMed数据库检索词为“pancreaticoduodenectomy and laparoscopic or minimally invasive or robotic”。
2 纳入标准 1)文献内容应包括应用微创胰十二指肠切除术和开腹手术方式治疗胰腺肿瘤,并对围术期安全性相关指标对比研究(微创组包括腹腔镜下胰十二指肠切除术和机器人胰十二指肠切除术);2)纳入文献包括前瞻性研究和回顾性研究;3)研究设计为随机对照研究、病例对照研究或队列对照研究。
3 统计学方法 采用软件Rev Man 5.0对数据进行分析。首先进行异质性检验,以I2评估异质性大小,若个体研究存在明显异质性,则采用随机效应模型;若无明显异质性则采用固定效应模型。二分类资料采用相对危险度(relative risk,RR)为合并统计量,连续变量资料采用加权均数差(weighted mean difference,WMD)为合并统计量。P<0.05为差异有统计学意义。
结 果
1 纳入文献特点和质量评分 共检索到9篇文献,其中7篇符合纳入标准[8-14],其中英文文献6篇,中文文献1篇。前瞻性研究2篇,回顾性研究5篇。共包括微创手术249例,其中腹腔镜胰十二指肠切除术144例,机器人胰十二指肠切除术105例;传统开腹手术308例。各研究中的患者年龄、性别、体质量指数(body mass index,BMI)及肿瘤大小差异均无统计学意义。由于检索到的文献缺乏随机对照研究,均为队列对照研究或病例对照研究,因此本文采用NOS量表(modified Newcastle-Ottawa scale)[15]对纳入文献进行质量评估(1 ~ 4 分为低质量,5 ~ 10分为高质量)。见表1。
2 围术期情况比较分析 本文对纳入研究报道的手术时间、术中出血量、术后住院时间、术后胰瘘发生率、胃排空障碍发生率及术后死亡率进行Meta分析,MIPD组的手术时间较OPD组长[(518.0±15.4) min vs (384.3±124.2) min,P<0.01],见图1。4篇研究报道了术中出血量,Meta分析结果提示MIPD组术中出血量少于OPD组[(270.6± 187.1) ml vs (950.6±1 035.0) ml,P<0.01],见图2。对患者术后住院时间进行Meta分析,结果显示MIPD组住院时间较OPD组短[(10.0±4.5) d vs (17.4±21.2) d,P<0.01],见图3。对7篇研究报道的术后胰瘘发生率进行Meta分析,结果显示MIPD组与OPD组的术后胰瘘发生率差异无统计学意义[(18.6±12.0)% vs (20.2±12.0)%,P>0.05],见图4。对4篇研究报道的术后胃排空障碍发生率进行Meta分析,结果显示MIPD组与OPD组的术后胃排空障碍发生率差异无统计学意义[(9.1±9.6)% vs (10.1±9.4)%,P>0.05],见图5。对5篇研究报道的术后死亡率进行Meta分析,结果显示MIPD组与OPD组的术后死亡率差异无统计学意义[(5.0±5.3)% vs (2.5±2.8)%,P>0.05],见图6。
讨 论
胰十二指肠切除术是治疗胰头及钩突部病变的经典手术方式[16]。因其操作复杂、难度大、并发症发生率及死亡率较高,被认为是腹部外科最难的手术[17]。随着微创外科理念的诞生,腹腔镜技术及机器人辅助手术系统逐渐应用到外科各领域,并得到国内外学者们的广泛认可[18]。
尽管国内外已有多篇关于MIPD的报道[19-20],但由于缺乏MIPD和OPD的随机对照研究,二者围术期安全性的优缺点仍不明确,对MIPD的围术期安全性缺乏支持[11]。因此,本文对微创胰十二指肠切除术和传统开腹胰十二指肠切除术进行系统评价,进一步讨论两种手术围术期的安全性,为临床治疗中手术方式的选择提供客观依据。
本文结果表明,MIPD组相较于OPD组手术时间显著延长[(518.0±15.4) min vs (384.3±124.2) min,P<0.001],术中出血量少[(270.6±187.1) ml vs (950.6±1 035.0) ml,P<0.001],住院时间短[(10.0± 4.5) d vs (17.4±21.2) d,P<0.001]。两种手术方式在术后胰瘘发生率、胃排空障碍发生率和术后死亡率的差异均无统计学意义(P>0.05)。上述研究结果表明,MIPD具有术中出血少、住院时间短等优点。在术中出血量和住院时间方面,MIPD组均较OPD组有优势。
但是,MIPD组的手术时间较OPD长。分析其原因,主要是MIPD操作难度较开腹手术大,需更多操作时间。由于MIPD易受器械、设备的影响,镜头的覆盖范围、视野的清晰度等均可影响手术时间,且腔镜器械的灵活性和触感反馈较开腹手术差[20],镜下缝合、打结难度大,因此,尽管节省了开腹和关腹的时间,MIPD组的手术时间仍然显著延长。

表1 纳入文献特点和质量评分Tab.1 Characteristics and quality scores of literatures
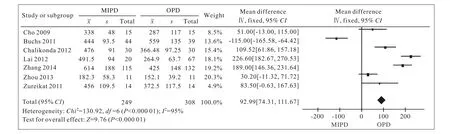
图 1 MIPD组与OPD组手术时间的森林图Fig. 1 Forest plot of operative time
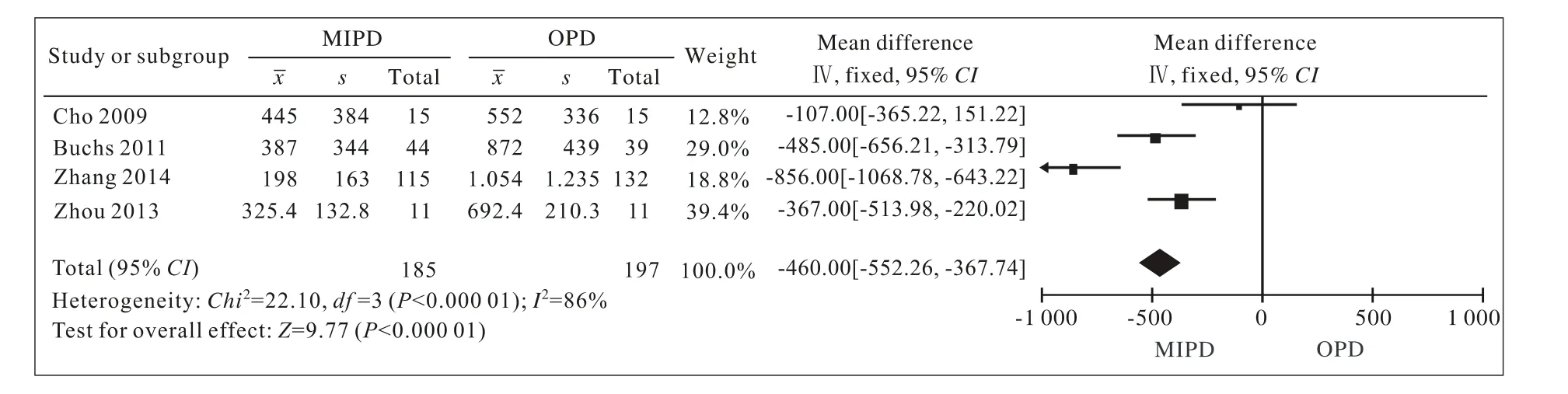
图 2 MIPD组与OPD组术中出血的森林图Fig. 2 Forest plot of blood loss

图 3 MIPD组与OPD组住院时间的森林图Fig. 3 Forest plot of pancreatic fistula
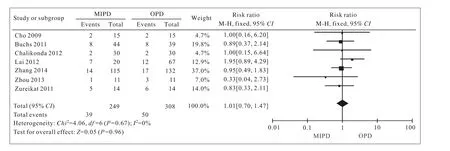
图 4 MIPD组与OPD组胰瘘发生率的森林图Fig. 4 Forest plot of length of pancreatic fistula
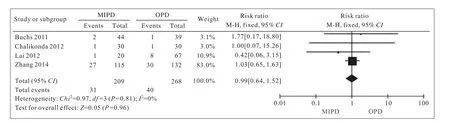
图 5 MIPD组与OPD组胃排空障碍发生率的森林图Fig. 5 Forest plot of length of delayed gastric empty
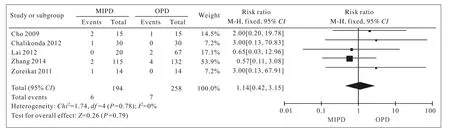
图 6 MIPD组与OPD组死亡率的森林图Fig. 6 Forest plot of length of mortality
机器人手术技术的进步可以解决部分器械和操作的问题,如镜头在视野范围、清晰度、放大比例等方面均优于电视腹腔镜,且镜头由主刀控制,在脏器显露、止血操作等方面减少主刀与扶镜者配合不默契对手术进度的影响。机械臂的灵活度也优于电视腹腔镜器械,可降低镜下缝合、打结的难度。但由于本研究中机器人手术研究例数较少,其对于手术时间的改善仍待远期研究进一步证明。
虽然各统计指标的漏斗图显示纳入文献的偏倚较小(图7),但是本文入选的文献仅7篇,例数较少,且纳入的文献部分为回顾性研究。因此,本文存在一定的局限性。为进一步明确MIPD及OPD的优缺点,未来应行大样本量的随机对照研究。
综上所述,本文结果表明,MIPD的术后并发症发生率和病死率与OPD差异不大,具有术中出血少、住院时间短等优点,随着微创器械的不断改良、医生技术的熟练,MIPD有着良好的发展前景,尤其是机器人胰十二指肠切除术可能会成为其发展趋势。

图 7 各纳入研究漏斗图Fig. 7 Funnel plot of studies
1 Zovak M, Mužina Mišić D, Glavčić G. Pancreatic surgery: evolution and current tailored approach[J]. Hepatobiliary Surg Nutr, 2014,3(5): 247-258.
2 Whipple AO, Parsons WB, Mullins CR. Treatment of carcinoma of the ampulla of vater[J]. Ann Surg, 1935, 102(4): 763-779.
3 Gilsdorf RB, Spanos P. Factors influencing morbidity and mortality in pancreaticoduodenectomy[J]. Ann Surg, 1973, 177(3): 332-337.
4 Monge JJ, Judd ES, Gage RP. Radical pancreatoduodenectomy:a 22-year experience with the complications, mortality rate, and survival rate[J]. Ann Surg, 1964, 160: 711-722.
5 Gagner M, Pomp A. Laparoscopic pylorus-preserving pancreatoduodenectomy[J]. Surg Endosc, 1994, 8(5): 408-410.
6 Giulianotti PC, Coratti A, Angelini M, et al. Robotics in general surgery: personal experience in a large community hospital[J]. Arch Surg, 2003, 138(7): 777-784.
7 卢榜裕, 李建军. 腹腔镜胰十二指肠切除术的难点与对策[J].腹腔镜外科杂志, 2011, 16(3): 164-166.
8 Cho A, Yamamoto H, Nagata M, et al. Comparison of laparoscopyassisted and open pylorus-preserving pancreaticoduodenectomy for periampullary disease[J]. Am J Surg, 2009, 198(3): 445-449.
9 Buchs NC, Addeo P, Bianco FM, et al. Robotic versus open pancreaticoduodenectomy: a comparative study at a single institution[J]. World J Surg, 2011, 35(12): 2739-2746.
10 Chalikonda S, Aguilar-Saavedra JR, Walsh RM. Laparoscopic robotic-assisted pancreaticoduodenectomy: a case-matched comparison with open resection[J]. Surg Endosc, 2012, 26(9):2397-2402.
11 Lai EC, Yang GP, Tang CN. Robot-assisted laparoscopic pancreaticoduodenectomy versus open pancreaticoduodenectomy--a comparative study[J]. Int J Surg, 2012, 10(9):475-479.
12 张超,龚昭,夏辉.腹腔镜与开腹胰十二指肠切除术效果比较[J].现代中西医结合杂志,2014,23(7):719-721.
13 Zhou NX, Chen JZ, Liu Q, et al. Outcomes of pancreatoduodenectomy with robotic surgery versus open surgery[J]. Int J Med Robot,2011, 7(2): 131-137.
14 Zureikat AH, Breaux JA, Steel JL, et al. Can laparoscopic pancreaticoduodenectomy be safely implemented?[J]. J Gastrointest Surg, 2011, 15(7): 1151-1157.
15 郭新峰,温泽淮,老膺荣,等.临床试验质量评价工具及其应用[J].中国循证医学杂志,2004,4(7):484-487.
16 刘洋.胰腺癌综合治疗的临床研究进展[J] .解放军医学院学报,2014,35(1):95-98.
17 Frazee RC, Roberts J, Symmonds R, et al. Combined laparoscopic and endoscopic management of cholelithiasis and choledocholithiasis[J]. Am J Surg, 1993, 166(6): 702-705.
18 赵国栋,胡明根,刘荣.腹腔镜胰体尾切除术与开腹胰体尾切除术对比分析[J].南方医科大学学报,2010,30(12):2756-2758.
19 Li H, Zhou X, Ying D, et al. Laparoscopic pancreaticoduodenectomy[J]. Hepatobiliary Surg Nutr, 2014, 3(6): 421-422.
20 刘荣,赵国栋,罗英,等.完全腹腔镜胰十二指肠切除1例报告[J].军医进修学院学报,2009,30(6):903-904.
Meta-analysis of peri-operative safety of minimally invasive and open pancreaticoduodenectomy
FENG Feng, LIU Rong, LI Chenggang, TANG Wenbo
Department of Hepatopancreatobiliary Oncological Surgery, Chinese PLA General Hospital, Beijing 100853, China
LIU Rong. Email: liurong301@126.com
ObjectiveTo evaluate the safety of minimally invasive surgery and open surgery on the prognosis of pancreaticoduodenectomy.MethodsDatabase including CNKI, WanFang and PubMed (from January 1990 to December 2014) were searched to collect articles on comparing the safety of minimally invasive pancreaticoduodenectomy with open pancreaticoduodenectomy. The Cochrane network RevMan 5.0 software was used for Meta - analysis.ResultsA total of 7 articles with 557 patients were included. The Meta-analysis showed significant differences in operative time, estimated blood loss and length of hospital stays between minimally invasive pancreaticoduodenectomy group and open pancreaticoduodenectomy group (P<0.05). There was no significant difference in pancreatic fistula, delayed gastric empty and mortality between two groups (P>0.05).ConclusionMinimally invasive pancreaticoduodenectomy is as safe and feasible as open pancreaticoduodenectomy, and it has the advantages of less bleeding, milder pain, faster recovery and shorter hospital stay.
pancreaticoduodenectomy; minimally invasive surgery; meta- analysis
R 656.6
A
2095-5227(2015)10-1029-05 DOI:10.3969/j.issn.2095-5227.2015.10.018
时间:2015-05-25 09:53
http://www.cnki.net/kcms/detail/11.3275.R.20150525.0953.002.html
2015-04-16
国家自然科学基金项目(81272374)
Supported by the National Natural Science Foundation of China(81272374)
凤凤,女,在读硕士。研究方向:肝胆胰肿瘤的微创化治疗。Email: nalansurgeon@126.com
刘荣,男,博士,主任医师,教授,博士生导师,主任。Email: liurong301@126.com
