乳腺导管造影联合导管内窥镜对溢液性乳腺疾病的诊断价值
2015-03-18王玉霞
王玉霞
(福建省厦门市中医院放射科,福建 厦门 361009)
非哺乳期乳头溢液是女性乳腺疾病中很常见的症状,对其诊断一般有细胞学涂片、乳腺导管造影及导管内窥镜检查,细胞学涂片检查假阴性率高,只能起辅助作用[1-3]。现回顾性分析我院2009年2月至2014年4月216例溢液性乳腺疾病的资料,所有患者均行乳腺导管造影和导管内窥镜检查,旨在进一步提高溢液性乳腺疾病的诊治水平,现报告如下。
1 资料与方法
1.1 一般资料 本组216例,均为女性;年龄18~76岁,平均43岁。216例中,113例多孔溢液,103例单孔溢液。溢液性质:57例血性,66例浆液性,56例黏稠脓性,37例乳汁样。
1.2 仪器与方法 采用Loard Selenia全景数字化乳腺机、Kodak-6800干式激光打印机及干式激光胶片。乳腺导管造影:消毒用品,2 mL注射器,4号或4号半注射针头(磨钝),300 mgI/mL优维显2 mL。采用北京博莱德FVS-6000MI内窥镜摄像光源系统、乳管扩张器、4号钝头针头等,药品包括麻醉剂(2%的利多卡因)、冲洗液(生理盐水)、治疗液(甲硝唑注射液、地塞米松注射液、维生素B12注射液)。
患者取仰卧位,乳头及乳晕区常规消毒,先用5~8号扩张器依次扩张乳管,用4号平针头注入麻醉剂2%利多卡因0.5~1.0 mL。术者左手固定乳头,右手持镜,沿扩张乳管口插入乳管镜,逐级逐支在监视屏上观察乳管内腔,同时通过图文报告系统摄像保留记录,由助手协助同步推注生理盐水冲洗液,通过进入镜的深度确定病变与乳头表面的距离,以导管内窥镜体表的投照影确定方向,对病变定位,详细描述病变情况。内窥镜检查完毕排出生理盐水后继续行导管造影检查,多孔者选择可疑乳管缓慢注射对比剂,剂量依据患者感觉或操作者的手感而定,以患者感觉胀痛或操作者注射至有阻力感为止,通常为0.2~2.0 mL。注射完毕,嘱患者用手捏紧乳头,以免对比剂外溢,立即拍摄CC位和MLO位片,压力适中,必要时加局部放大片或侧位片。造影检查结束常规注入甲硝唑、地塞米松及维生素B12混合液,乳头表面涂以红霉素眼膏,覆盖自粘性伤口敷料,嘱患者24 h禁浴。
1.3 统计学方法 采用SPSS13.0软件包进行数据处理,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 本组中导管造影检查未见异常17例,单纯导管扩张47例,积乳症12例,导管炎症64例,中央性乳头状瘤58例,外周性乳头状瘤8例,乳腺癌10例。导管内窥镜检查未见异常12例,单纯导管扩张38例,积乳症21例,导管炎症70例,中央性乳头状瘤61例,外周性乳头状瘤7例,乳腺癌7例。
2.2 导管造影检查诊断结果与病理对照情况 病理结果中,中央性乳头状瘤62例,造影诊断56例,符合率90.3%;外周性乳头状瘤9例,造影诊断7例,符合率77.8%;乳腺癌12例,造影诊断10例,符合率83.3%。
导管造影术前诊断中央性乳头状瘤2例,术后病理证实为硬化性腺病及灶性导管内癌。术前诊断局限性导管扩张3例,囊性增生3例,术后病理证实为中央性乳头状瘤。术前诊断外周性乳头状瘤1例,术后病理证实外周性乳头状瘤局灶性癌变。术前诊断导管内炎症2例,术后病理证实外周性乳头状瘤。
2.3 导管内窥镜检查诊断结果与病理对照情况 病理结果中,中央性乳头状瘤62例,内窥镜诊断60例,符合率96.8%;外周性乳头状瘤9例,内窥镜诊断5例,符合率55.6%;乳腺癌12例,内窥镜诊断7例,符合率58.3%。
导管内窥镜术前诊断闭塞性乳管炎症9例,术后病理证实4例为外周性乳头状瘤,2例硬化性腺病伴乳头状瘤形成,3例外周性乳头状瘤伴局部癌变。术前诊断中央性乳头状瘤1例,术后病理证实为乳腺腺病。术前诊断外周性乳头状瘤2例,术后病理证实为多灶性不典型增生、导管内癌。
本组造影检查与内窥镜检查在对乳腺癌、中央性乳头状瘤及外周性乳头状瘤的诊断准确率上,差异无统计学意义(P>0.05)。
3 讨论
3.1 溢液性乳腺疾病的导管造影与内窥镜表现 单纯导管扩张:造影示导管不同程度囊状或柱状扩张,粗细不均(图1a);囊状扩张者,造影显示小导管或末梢导管囊状扩张,形成数个大小不等的囊袋,形似“挂果征”[3-9]。导管内窥镜下可见管腔囊性扩张,主导管下方可见多个分支开口,开口呈“筛孔样”,粗细不均,分支间嵴锐利,管壁光滑,颜色同正常乳管,毛细血管清晰可见,管腔内有时可见少许白色絮状分泌物(图 1b)。
导管炎症:造影表现为导管管壁毛糙模糊,部分对比剂进入间质(图2a)。①一般炎症:内窥镜下可见管壁广泛充血,粗糙无光泽,管腔内白色絮状、团块状或纤维网状大量炎性渗出物,管腔内块状炎性渗出物与导管内隆起性病变鉴别比较困难[6-9]。②出血性炎症:管腔可见多发出血点及出血斑(图2b),管壁多发溃疡伴出血应与导管恶性病变相鉴别[2-3]。③闭塞性乳管炎:管壁及分支正常结构消失,管腔内被大量炎性渗出物、脂类代谢物及纤维网状结构堵塞。
积乳症:造影表现为导管内多发、密度不均、形态不规则的充盈缺损区(图3a)。内窥镜下可见管腔内漂浮大量的烟雾状、雪花样物或乳酪样、粉刺样物呈块状成堆附着于乳管分支处(图3b),易与导管内占位性病变混淆[2-3],导管内大量分泌物潴留,分支导管不同程度狭窄闭塞,管腔内可见度差,给病变定性诊断带来困难。
中央性乳头状瘤:是指发生于大导管或主导管的乳头状瘤,常单发,以浆液性或血性溢液最常见[7-9]。本组62例中,43例为血性溢液,19例为浆液性。造影表现为主导管及分支导管内多发充盈缺损(图4a,5a),近端导管不同程度扩张。导管内窥镜下呈半球形或“桑葚状”,呈黄色、灰黄色或粉红色,多带蒂,瘤体表面一般光滑有光泽(图4b,5b)。
外周性乳头状瘤:起源于终末导管小叶单位的乳头状瘤,为多灶性病变,临床查体类似纤维囊性乳腺病,乳头溢液不常见[7-9]。本组9例中,2例为血性溢液,7例为浆液性。造影表现为导管内圆形或类圆形多发性细小的充盈缺损,近端导管有不同程度扩张(图6a)。内窥镜下可见多发小的扁平或乳头状浅表隆起,呈白色或淡黄色,常伴有导管末梢出血(图6b)。
乳腺癌:本组12例中,10例为血性溢液,2例为浆液性。造影表现为导管不同程度破坏,出现“虫蚀征”、“断续征”、“鼠尾征”(图 7a),以及对比剂渗漏出现“潭湖征”。内窥镜下可见弥漫性灰白色或灰红色不规整半球形隆起性病变,呈宽基底广泛沿导管内壁扩展,管壁及病变周围多发出血糜烂及黄色黏稠网状物,管壁僵硬管腔狭小,病变阻塞末梢导管(图7b)。
3.2 2种检查方法的比较 溢液性乳腺疾病的检查主要依赖于细胞学涂片、超声、乳腺导管造影,以及导管内窥镜等检查方法[2-17]。
导管造影检查对乳腺导管系统有一个整体的了解,对末梢导管的检查较导管内窥镜全面,对于好发于末梢导管的外周性乳头状瘤可作出较准确的定位诊断,此外,结合乳腺X线平片对乳腺癌的定性诊断也较准确[2-3]。内窥镜能在直视下观察导管内病变,对于好发于大导管内的微小乳头状瘤诊断准确性高,本组造影检查对外周性乳头状瘤的诊断准确率为77.8%,乳腺癌为83.3%,中央性乳头状瘤为90.3%;内窥镜分别为55.6%,58.3%,96.8%,由此可看出,导管内窥镜对导管内隆起性病变的检出率与乳腺导管造影检查相比优势并不突出。
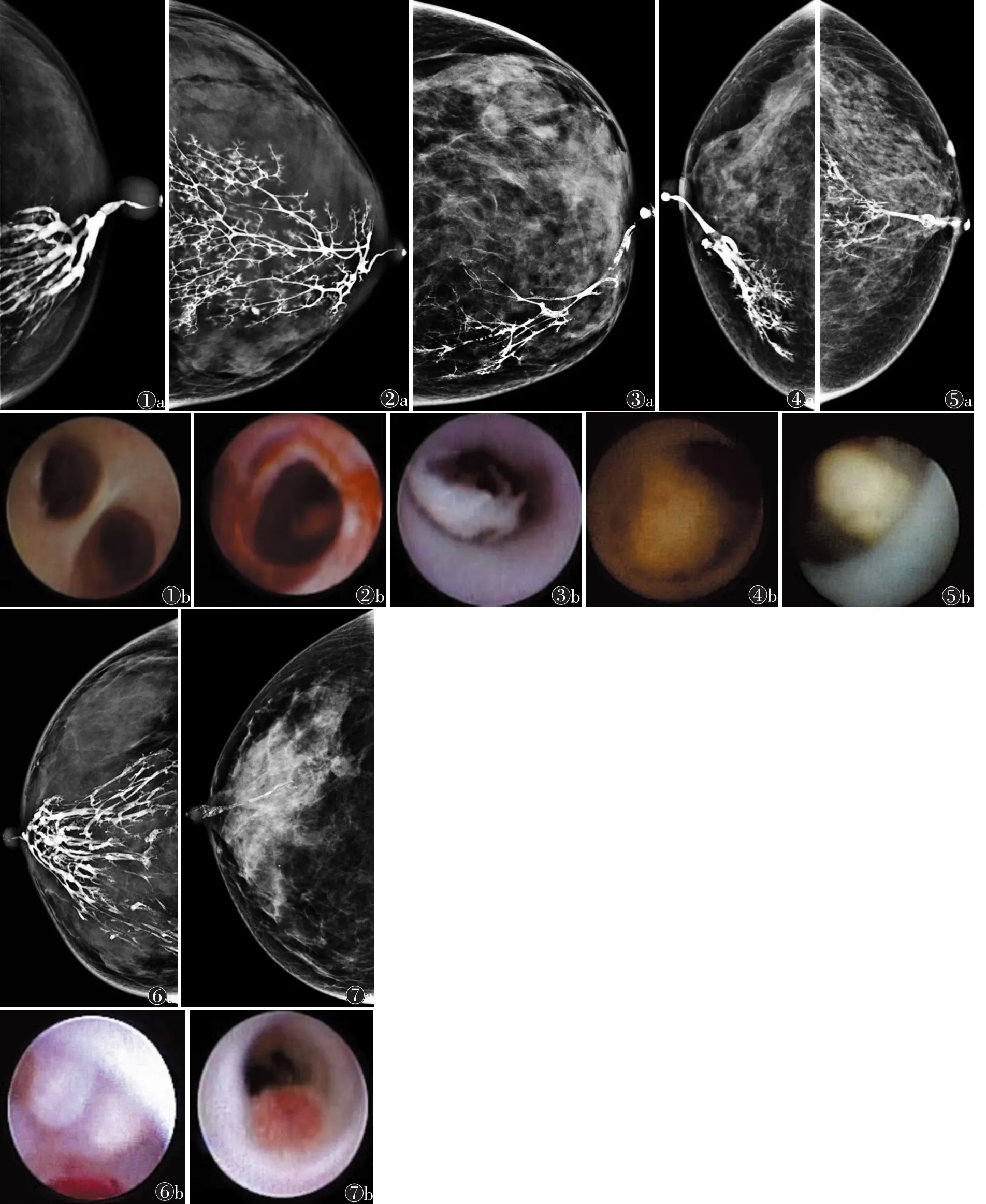
图1 女,32岁,导管扩张 图1a 造影(CC位)示左乳大导管及分支导管柱状扩张 图1b 内窥镜示分支间嵴锐利,管腔呈囊状扩张,管壁光滑 图2 女,28岁,导管炎症 图2a 造影(CC位)示左乳内上大导管及分支导管纤细,末梢导管模糊毛糙,导管炎性改变 图2b 出血性炎症,内窥镜示管壁粗糙无光泽,管腔多发出血点及出血斑 图3 女,29岁,积乳症 图3a 造影(CC位)示左乳内下大导管及分支导管内多发不规则充盈缺损(箭头),分泌物潴留 图3b 内窥镜示导管内块状乳酪样或粉刺样物成堆附着于乳管分支处 图4 女,40岁,导管内乳头状瘤 图4a 造影(CC位)示右乳内下大导管分叉处导管内类圆形充盈缺损,近端导管柱状扩张 图4b 内窥镜示单发、黄色、带蒂肿物,表面及管壁周围光滑 图5 女,46岁,导管内乳头状瘤 图5a 造影(CC位)示左乳内上大导管分叉处导管内充盈缺损(箭头),近端导管柱状扩张 图5b 内窥镜示黄色、带蒂肿物,表面及管壁周围光滑 图6 女,38岁,导管内乳头状瘤病 图6a 造影(CC位)示右乳2、3级导管及末梢导管内可见米粒状充盈缺损 图6b 内窥镜示末梢导管内多发小的扁平或乳头状浅表隆起,呈白色或淡黄色,伴有导管末梢出血 图7 女,50岁,乳腺癌 图7a 造影(CC位)示右乳外下大导管内多发充盈缺损,导管鼠尾样狭窄,呈典型“鼠尾征”,于显影导管的末梢见一毛刺小结节影,结节内可见散在多形性钙化灶 图7b 内窥镜示弥漫性灰红色不规整半球形隆起性病变,呈宽基底广泛沿导管内壁扩展,管壁及病变周围多发出血糜烂及黄色黏稠网状物,管壁僵硬管腔狭小,病变阻塞末梢导管
导管内窥镜可通过局部治疗,减少不必要的手术,本组70例导管炎症,21例积乳症,在内窥镜下用生理盐水反复冲洗至絮状物消失,并在导管内留置甲硝唑、地塞米松及维生素B12混合液,其中63例溢液消失,28例溢液显著减少,34例疼痛减轻,随访6~24个月无复发,故认为内窥镜对导管内炎性病变进行局部治疗效果良好,因此导管内窥镜已逐渐从诊断性应用向介入治疗性应用转变[7-9]。导管内窥镜在检查过程中有一定的并发症,本组2例内窥镜检查后可能由于导管受到机械性刺激出现非哺乳期乳腺炎,故要严格掌握检查适应证及器械消毒灭菌规程,确保患者的安全及检查的顺利进行。
导管造影联合内窥镜检查可提高溢液性乳腺疾病的诊断的准确率[2-13]。本组中3例由于导管内合并有严重的炎症,造影检查为导管扩张、分泌物潴留,经内窥镜生理盐水冲洗,诊断为导管内微小乳头状瘤;导管内窥镜诊断闭塞性乳管炎症1例,造影检查发现末梢导管内多发小米粒样充盈缺损,考虑为外周性乳头状瘤,最终经病理证实。本组资料示,对于导管内合并有炎症的隆起性病变,内窥镜可通过冲洗分泌物后直接观察肿瘤形态,从而对肿物的良恶性诊断提供有力帮助,相比于造影检查具有更大的检查优势。由于导管内窥镜为半硬性管道,无法全面观察小于镜体直径且走行复杂的4级以下末梢导管,同时乳腺恶性病变多起源于终末导管小叶单位上皮细胞[2-17],所以,对于外周性乳头状瘤及乳腺癌的诊断准确率不及导管造影检查。由此可看出,2种检查各有其局限性,联合应用尤为重要。
[1]续哲莉.乳导管内病变彩色图谱1000幅[M].呼和浩特:内蒙古人民出版社,2008:401-420.
[2]龚西騟,丁华野.乳腺病理学[M].北京:人民卫生出版社,2009:273-291.
[3]王嘉伟.乳管镜检查与乳管造影对乳头溢液诊断价值的比较[J].实用医技杂志,2008,15(35):106-108.
[4]周成礼,刘巧刿,屈淑娥,等.高频超声联合乳管内镜检查在乳头溢液疾病中的应用[J]. 中国医学影像学杂志,2012,20(6):447-450.
[5]马宁,李海平,胡崇珠,等.纤维乳管镜临床应用中的问题与争议[J]. 医学与哲学,2012,33(2):70-71,76.
[6] Kapenhas-Valdes E,Feldman SM,Cohen M,et al.Mammary ductoscopy for evaluation of nipple discharge[J].Ann Surg Oncol,2008,15:2720-2727.
[7]王玉霞,李振龙,郑启忠.溢液性乳腺癌的乳腺导管造影表现及病理基础[J]. 中国中西医结合影像学杂志,2013,11(2):142-145.
[8] 邢华,续哲莉,宋昌龙,等.乳管镜的临床应用(3000例报告)[J].中国微创外科杂志,2005,5(9):751-753.
[9] Lewis JT,Hartmann LC,Vierkant RA,et al.An analysis of breast cancer risk in women with single,multiple,and atypical papilloma[J].Am J Surg Pathol,2006,30:665-672.
[10]王玉霞,李振龙,孙妮娜,等.导管内乳头状瘤的乳腺导管造影及病理诊断[J]. 中国中西医结合影像学杂志,2010,8(3):251-253.
[11]阚秀.乳腺癌临床病理学[M].北京:北京医科大学 中国协和医科大学联合出版社,1993:51-82.
[12]朱彩霞,王颀,邓群娣,等.纤维乳管镜检查分级在乳头血性溢液疾病诊断中的应用价值[J/CD].中华乳腺病杂志(电子版),2011,5(2):26-30.
[13]薛明兴,叶春梅,黄自明,等.2000例纤维乳管内视镜检查结果分析[J]. 中华普通外科杂志,2008,23(5):389-390.
[14]张慧明,宣立学.纤维乳管镜技术临床应用进展[J].中国微创外科杂志,2009,9(1):83-85.
[15]刘盈祎,续哲莉.乳管内窥镜在诊治非肿瘤性乳头溢液中的应用[J/CD]. 中华乳腺病杂志(电子版),2009,3(5):517-523.
[16]樊珈榕,地力木拉提·艾斯木吐拉,栾梅香,等.病理性双侧乳头溢液659例临床分析[J/CD].中华乳腺病杂志(电子版),2010,4(1):78-83.
[17]高之振,马诚诚,顾素英,等.全数字化乳腺导管造影在乳头溢液性疾病中的应用[J]. 中华全科医学,2011,9(11):1796-1797.
