急症胃癌患者远期预后的随访研究
2015-03-12陶文雅
陶文雅,王 晨
胃癌是最常见的消化道恶性肿瘤,并具有非常高的死亡率[1]。 大多数胃癌患者临床表现呈慢性过程,但有少数患者以上消大出血、胃穿孔或急性幽门梗阻等急性并发症起病就诊,尤其是基层医疗单位,胃癌急症就诊的比例较高[2]。 有研究证实,胃癌急症影响术前准备、术中病情判断和操作,并且术后并发症和围手术期死亡率均高于非急症起病者[3],但是有关急症起病的胃癌患者的远期预后的报道非常少。 因此,本研究旨在观察急症起病对胃癌患者远期预后的影响,为探讨更合理的临床决策提供理论依据。
1 对象与方法
1.1 研究对象 连续纳入2005 年1 月~2013 年1月至我院诊治的胃癌患者共348 例,其中8 例术后死于围手术期并发症,22 例无法联系排除在外,因此,纳入分析者共318 例,其中男性192 例,女性126 例;年龄38~79(61.1±15.7)岁。
1.2 研究方法 本研究为回顾性随访研究。 通过查阅病历获得患者的临床和病理学资料, 包括性别、年龄、临床表现形式(急症或非急症)、肿瘤部位、Bormann 分型、分化程度、肿瘤分期和治疗方法(分为根治性手术和其他姑息性治疗)。
随访以电话随访为主,辅以住院、门诊随访。 本研究起点事件为入院治疗, 终点事件为因胃癌死亡。随访截止日期为2013 年1 月。对于搬迁的患者利用身份证号码通过派出所查找新地址和联系方式;或通过联系家属间接找到患者;部分死亡患者经由派出所通过身份证查找死亡居民档案库,确认死亡时间及死亡原因。
1.3 统计学方法 使用SPSS16.0 统计软件分析,连续变量用±s 表示, 分类变量用绝对数和构成比表示。 两独立样本之间的比较采用t 检验或χ2检验,生存率计算应用Kaplan-Meier 法,两条生存曲线之间的比较采用log-rank 检验。 所有的检验均为双侧检验,P <0.05 表示差异有统计学意义。
2 结果
2.1 患者分组 318 例病例中,53 例 (16.7%)急症起病(急症组),包括31 例幽门梗阻,2 例胃穿孔和20 例上消大出血;男性38 例,女性15 例;年龄(62.8±16.1)岁。 其余265 例(83.3%)无急症表现(非急症组), 男性154 例, 女性111 例, 年龄 (60.8±15.5)岁。
2.2 两组临床病理特点比较 急症组Ⅳ期患者和姑息性治疗者比例高于非急症组,余指标无明显差异。 见表1。
2.3 生存率分析
2.3.1 总体生存率比较 总生存时间为2~96 个月,中位数为20.5 个月。 8 例死于其他疾病如心肌梗死、外伤等,与胃癌无关;235 例死于胃癌复发,75例生存。Kaplan-Meier 分析显示,急症组1 年、3 年、5年的生存率分别为62.5%、26.8%、14.8%,非急症组分别为74.9%、38.7%、16.6%,两条生存曲线之间具有显著差异(χ2=4.072,P <0.05,图1)。
2.3.2 调整肿瘤分期后的生存率比较 急症组Ⅳ期患者较多, 为了排除分期不同对生存率的影响,将两组Ⅳ期患者共81 例去除后, 再次比较两组的生存率。 分析显示,急症组1 年、3 年、5 年的生存率分别为76.9%、40.4%、24.2%, 非急症组分别为77.1%、44.4%、22.0%, 两条生存曲线之间无显著差异(χ2=0.452,P <0.05,图2)。
2.3.3 调整治疗方法后的生存率比较 急症组姑息性治疗方法较多,为了排除治疗方法对生存率的影响,将两组姑息性治疗的患者共69 例去除后,再次比较两组的生存率。分析显示,急症组1 年、3 年、5 年的生存率分别为75.2%、34.2%、19.0%, 非急症组分别为76.8%、43.7%、20.0%,两条生存曲线之间无显著差异(χ2=0.948,P <0.05,图3)。
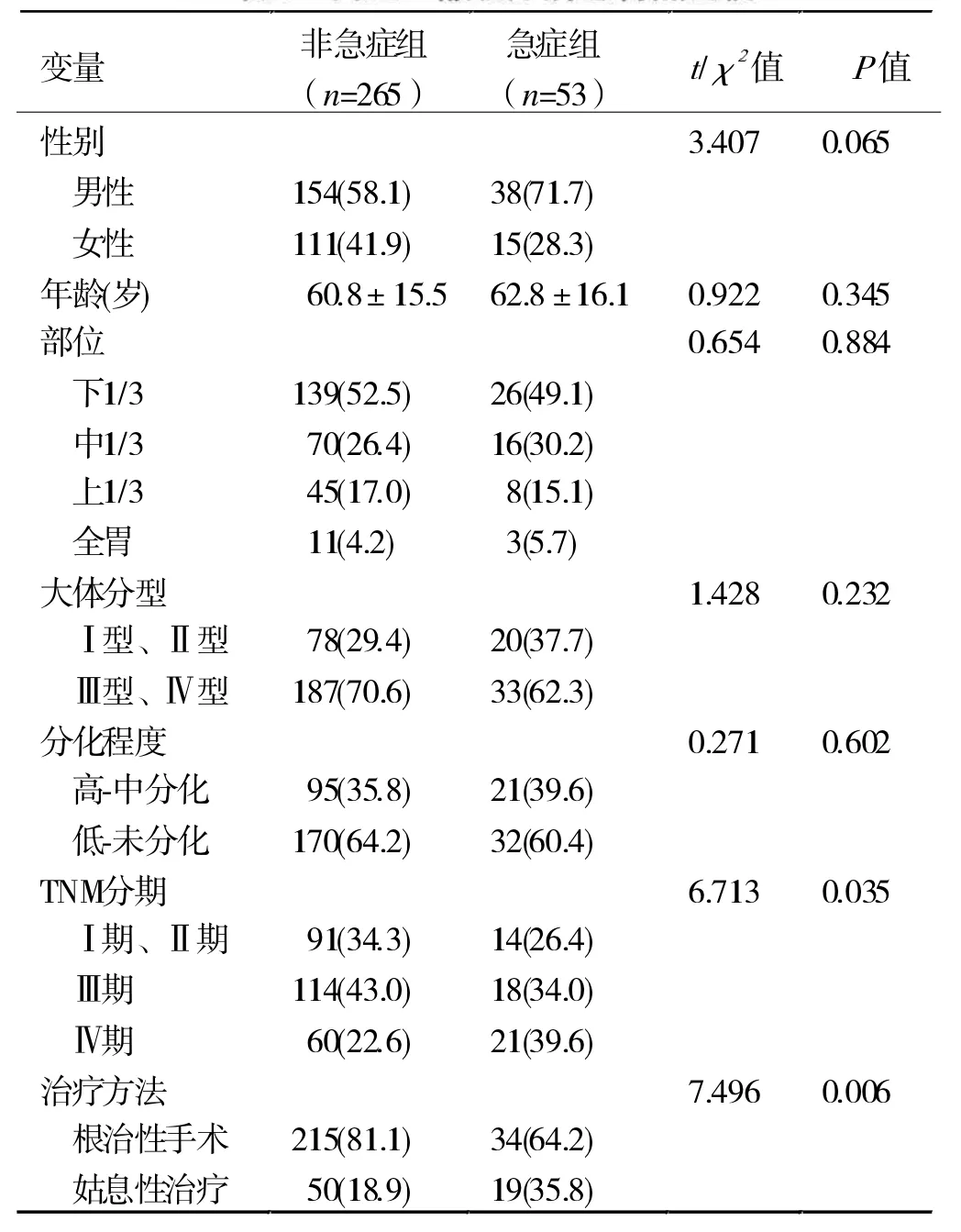
表1 两组一般临床病理特点比较

图1 两组总体生存曲线比较

图2 调整分期后的生存曲线比较

图3 调整治疗方法后的生存曲线比较
3 讨论
早期胃癌常无明显临床表现, 随着病变进展,瘤体增大、出血,逐渐影响到胃功能或全身状态,从而出现不同程度的症状。 因此,胃癌临床表现多呈慢性过程, 但仍有部分患者以急性并发症起病就诊。 国内有关胃癌急症的研究多局限于手术方式和围手术期恢复情况,并且样本量少,或无非急症组作为对照[4-5],而有关远期预后的研究未见报道。本研究是国内较早探讨急症起病对胃癌患者长期预后影响的研究,并且样本量较大,随访时间较长,结果较为准确可信,对于临床实践有一定的指导意义。
研究表明,胃癌的急症表现与肿瘤分期较高相关[6],本研究发现急症组Ⅳ期患者的比例明显高于非急症组,进一步证实前面的观点。 这从病理学的角度不难解释,因为当分期较早时,肿瘤体积通常较小、浸润深度较浅,因此多不会导致幽门梗阻,也较少累及浆膜层导致穿孔或侵蚀大血管引起大出血。 由于肿瘤分期较晚,并且急症起病者无足够时间进行术前准备,患者一般情况较差,通常也会影响手术范围,最终必然会影响手术根治情况。 在本研究中,急症组根治手术比例较低,也进一步阐释了这个问题。
本研究的重要结果是,急症起病的胃癌患者预后较差,其生存率要低于非急症起病者。 这虽然可能与急症状态下机体功能恶化、营养状态较差等因素有关,但更可能的是与病理分期较高、根治性手术较少有关。 因此,为了排除病理分期的影响,本研究去除了Ⅳ期患者,使两组之间的病理分期具有可比性,在此基础上再次比较了两组的生存率,结果发现,经调整病理分期后,两组生存曲线无显著差异,提示急症组之所以生存率较低,较高的病理分期是一关键因素。 由于两组间根治术比例也存在差异,因此,调整手术方式后再次分析发现两组之间的生存率也无明显差异,这进一步证实急症组较低的生存率与急症本身无关,急症表现并非一个独立的判断胃癌预后的因素。 因此,加强胃癌一级预防、早期诊断和治疗仍是改善胃癌预后的关键。
总之,本研究证实,急症起病的胃癌患者生存率较低, 但是急症本身并非影响预后的独立因素,较高的病理分期和较低的根治性手术比例是急症胃癌患者预后不良的主要原因。
[1] Liu C, Zhang R, Lu Y, et al. Prognostic role of lymphatic vessel invasion in early gastric cancer: a retrospective study of 188 cases[J]. Surg Oncol, 2010, 9(1):4-10.
[2] 张法强,姜淮芜,肖仕明. 胃癌急症及其手术对策探讨[J].临床和实验医学杂志,2007,6(1):53-55.
[3] Lee HJ, Parkdo J, Yang HK, et al. Outcome after emergency surgery in gastric cancer patients with free perforation or severe bleeding[J]. Dig Surg, 2006, 23(4): 217-223.
[4] 陆深泉. 急诊手术治疗胃癌合并大出血的临床探讨[J]. 中国现代普通外科进展,2011,14(12):976.
[5] 陈权. 急诊手术治疗胃癌76 例的疗效分析与体会[J]. 当代医学,2012,18(7):123-124.
[6] Blackshaw GR, Stephens MR, Lewis WG, et al. Prognostic significance of acute presentation with emergency complications of gastric cancer[J]. Gastric Cancer, 2004, 7(2):91-96.
