急性脑卒中患者院内感染回顾性分析
2015-03-11刘小团
刘小团
急性脑卒中患者院内感染回顾性分析
刘小团
目的分析急性脑卒中患者院内感染临床特点以便提出治疗及预防措施对策。方法回顾性分析450例脑卒中患者病历资料, 分析医院感染的发生率﹑危险因素﹑感染部位及病原菌分布, 并进行总结。结果本研究期间脑卒中急性期医院感染事件发生率为9.8%, 高于同期全院平均感染事件发生率1.4%, 两者比较差异有统计学意义(P<0.05);院内感染发生与住院时间﹑高龄﹑吸烟﹑卒中类型﹑侵入性操作﹑意识障碍﹑基础疾病等因素密切相关(P<0.05);部位以下呼吸道和泌尿系感染比例最高,病原菌以革兰阴性菌感染率最高, 占75.0%。结论脑卒中急性期患者是院内感染的高危人群, 住院时间﹑高龄﹑吸烟﹑卒中类型﹑侵入性操作﹑意识障碍﹑基础疾病等是高危因素, 部位以下呼吸道和泌尿系感染比例最高, 应重点防治。
急性脑卒中;院内感染; 相关因素; 预防对策
院内感染是脑卒中急性期常见的并发症之一, 其不仅影响疾病的转归, 并且需延长住院时间, 增加住院费用, 甚至可危及生命, 其发病率与很多因素相关。为了了解本院脑卒中院内感染情况, 以加强脑卒中患者院内管理, 预防院内感染发生, 本文对本院450例脑卒中患者资料进行回顾分析,探讨医院感染的危险因素﹑特征及其防治对策, 现报告如下。
1 资料与方法
1.1 一般资料 本院2014年1~12月脑卒中患者450例,其中男289例, 女161例;年龄32~86岁, 平均年龄(65.0±9.2)岁。出血性脑卒中122例, 缺血性脑卒中328例。所有患者均发病在1 周内, 均经临床及头颅CT 或MRI确诊, 剔除发病72 h 内死亡﹑短暂性脑缺血发作和资料不完整病例。本组患者临床症状均符合第四届全国脑血管会议的诊断标准[1]。
1.2 方法 应用回顾性调查方法, 统计分析医院感染的发生率﹑感染部位﹑病原菌分布及构成比, 分析研究感染的各项危险因素。院内感染诊断标准:判断标准参照2001 年中华人民共和国卫生部(现卫计委)《医院感染诊断标准》[2]。送检患者标本, 包括痰﹑血液﹑尿液﹑咽试子﹑分泌物﹑粪便﹑胸水﹑腹水。
降低医院感染的应对措施, 包括:①治疗过程中应该严格遵守无菌原则, 尤其是侵入性操作时;②严格遵守抗生素使用原则;③加强护理, 保持口腔﹑肛周的卫生;④对昏迷患者或重症患者尽量采取侧卧位, 注重翻身拍背, 注意呼吸道通畅;在鼻饲或进食时应该半卧位, 进食之后保持半卧位>30 min, 避免胃容物反流发生者误吸;⑤加强营养﹑支持治疗, 依据病情补充白蛋白﹑能量及维生素, 保持水电解质的平衡, 充分提高机体免疫力;⑥缩短患者住院时间;⑦如伴有吞咽困难, 咳嗽反射和吞咽反射消失或减弱等情况时, 早期应鼻饲饮食, 既能及时补充充足的血容量, 又能避免误吸,病情稳定后再拔除胃管。
1.3 统计学方法 采用SPSS19.0统计学软件对数据进行统计分析。计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 本研究期间450例脑卒中急性期患者中, 发生医院感染患者44例, 发生率为9.8%, 远高于同期全院平均感染事件发生率1.4%, 两者比较差异有统计学意义(χ2=47.04, P<0.01)。见表1。
2.2 急性脑卒中并院内感染与相关因素关系 急性脑血管病患者发生医院感染与年龄﹑吸烟史﹑住院时间﹑基础疾病﹑意识障碍﹑侵入性操作﹑卒中类型明显相关(P<0.05), 与性别无关(P>0.05)。见表2。

表1 脑卒中患者院感发病率与同期住院患者院感发病率比较(n,%)
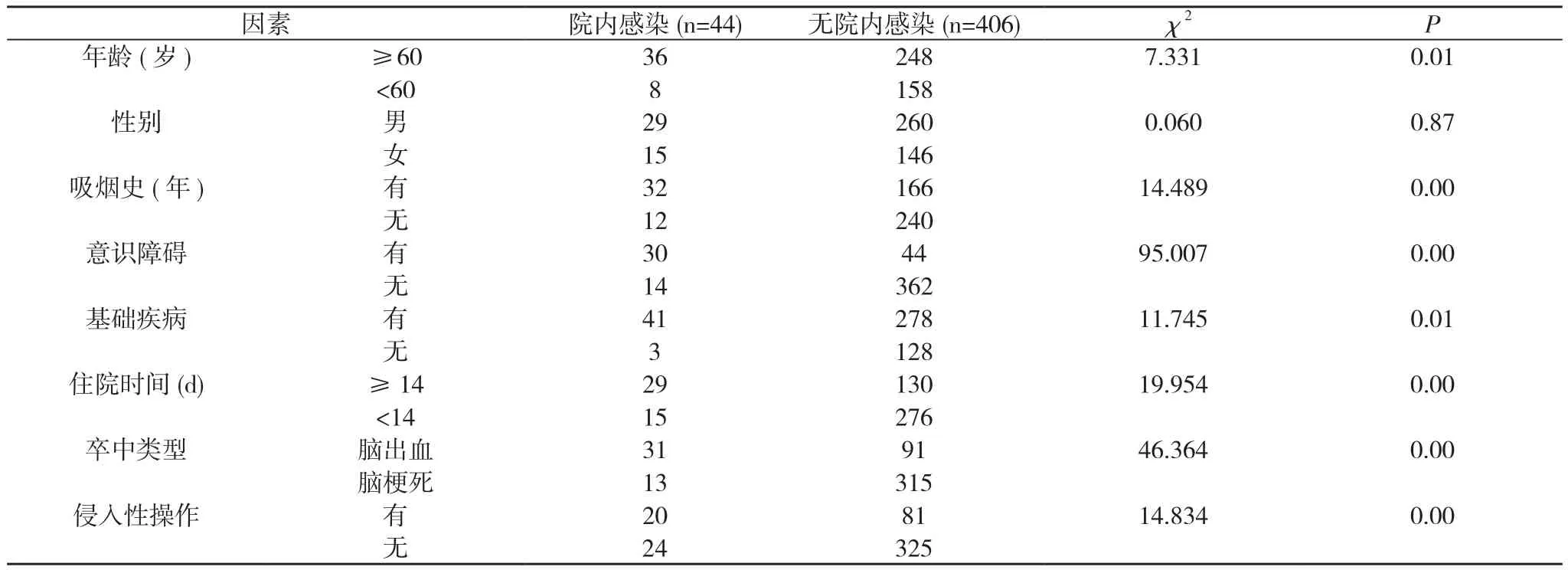
表2 影响脑卒中患者并发院内感染的危险因素分析(n)
2.3 送检患者标本 分别为痰﹑血液﹑尿液﹑咽试子﹑分泌物﹑粪便共91份样本, 检出菌株48株。院内感染病原菌分布及构成比为:革兰阴性菌36 株(75.0%), 大肠埃希菌11 株(22.9%), 克雷伯菌属8 株(16.7%), 铜绿假单胞菌6 株(12.5%),鲍曼不动杆菌5 株(10.4%), 奇异变形杆菌2株(4.2%),阴沟肠杆菌2株(4.2%), 洋葱伯克霍尔德菌1 株(2.1%), 嗜麦芽窄食假单胞菌1 株(2.1%);革兰阳性菌6株(12.5%), 金黄色葡萄球菌5株(10.4%), 粪肠球菌1 株(2.1%);真菌6 株(12.5%),以白色念珠菌为主。
2.4 感染部位分布 44 例医院感染患者感染部位按降序排列依次为: 下呼吸道24例(54.5%), 泌尿系统10例(22.7%),上呼吸道4 例(9.1%), 消化道2 例(4.5%), 皮肤软组织2例 (4.5%), 其他2例(4.5%), 以下呼吸道和泌尿系感染比例最高。
3 讨论
脑血管病发病率逐年上升, 而感染则是本病的常见合并症, 本院脑卒中急性期患者医院感染发生率为9.8%, 远高于同期全院平均感染事件发生率1.4%, 感染部位以下呼吸道为主, 其次是泌尿道,与国内相关报道一致[3,4]。说明脑卒中为院内感染的高危人群, 脑卒中患者大多数卧床体位, 咳嗽反射减弱, 痰液浓稠堆积肺内, 为细菌繁殖提供了环境, 容易引起呼吸道感染, 气管插管﹑导尿管的置入增加了呼吸道﹑泌尿道的感染。有研究认为脑卒中患者的免疫机能明显降低,认为脑卒中患者感染发生与机体免疫能力下降有关[5]。
从病原体种类组成情况看, 以G- 菌感染为主(75.0%), 其次为G+菌(12.5%)和真菌(12.5%) 。前三位依次为大肠埃希菌﹑克雷伯菌属﹑铜绿假单胞菌; 真菌以白色念珠菌为主。提示革兰阴性菌是医院感染主要致病菌, 这些条件致病菌已发展成为当今医院感染的常见致病菌。真菌感染排第二位,多发生于应用抗生素和皮质激素的患者以及粒细胞减少患者。长时间使用广谱抗生素可导致二重感染﹑耐药菌株增多﹑菌群失调及抗生素治疗作用下降。诸多资料显示, 急性脑卒中患者预防性使用抗生素, 院内感染率显著升高[6,7], 预防性使用抗生素是院内感染发生的主要危险因素, 本科基于此原则, 均未预防性使用抗生素。
本研究显示, 年龄﹑吸烟史﹑住院时间﹑基础疾病﹑意识障碍﹑侵入性操作﹑卒中类型为急性脑卒中并院内感染的独立危险因素。①年龄:老年人各脏器老化或出现病理性损害, 生理机能减退, 免疫功能下降, 使自身对外界或本身的感染源缺乏抵抗力, 易发生感染;②基础疾病:由于老年患者和慢性基础疾病导致防御功能下降, 各种生理机制降低﹑免疫功能低下, 其组织器官发生退行性变化[8], 特别是糖尿病患者高血糖中性粒细胞趋化吞噬, 杀菌能力减弱, 易发生院内感染。③出血性卒中:出血性卒中患者病重者多, 意识障碍者多, 卧床时间长, 活动量少, 呼吸运动减弱, 咳嗽反射减弱, 气管﹑支气管分泌物易潴留, 易发生下呼吸道感染;出血性卒中大部分患者使用甘露醇﹑速尿等脱水剂, 使痰液粘稠不易咳出, 增加了病菌滋生的机会;因病情重, 常伴有多种侵袭性操作, 增加了院内感染机会。④意识障碍:急性脑卒中伴意识障碍, 咳嗽反射迟钝, 吞咽功能受影响, 气管及口腔分泌物不能及时排出, 易致下呼吸道及口腔感染;意识障碍患者侵袭性操作增多, 亦增加了院内感染机会。⑤吸烟:吸烟是慢性支气管炎﹑肺气肿和慢性气道阻塞的主要诱因之一。 吸烟可引起中央性及外周性气道﹑肺泡及毛细血管结构及功能发生改变, 同时对肺的免疫系统产生影响, 从而导致肺部疾病的产生。⑥侵入性操作:急性脑卒中常见的侵袭性操作有插胃管﹑插导尿管﹑气管插管﹑深静脉置管等,上述侵袭性操作, 可损伤组织黏膜, 使作为第一道防线的黏膜失去了其防御作用, 为病菌的入侵创造了条件;同时管腔留置压迫黏膜, 导致黏膜水肿渗出, 也有利于病菌生长繁殖。⑦住院时间:住院时间越长, 交叉感染机会越多。
综上所述,急性脑卒中患者为院内感染的高危人群, 针对各项危险因素及常见部位, 加强患者的管理, 严格清洁,控制传染源, 综合应对采取措施以提高疗效。
[1]全国第四届脑血管病学术会议.各类脑血管疾病诊断要点. 中华神经科杂志, 1996, 29(15):379-380.
[2]邢红霞, 张红鹰. 落实医院感染管理规范预防医院感染. 中华医院感染学杂志, 2003, 13(8):793.
[3]李静, 李艳丽. 神经内科发生医院感染的影响因素分析.中华医院感染学杂志, 2013, 23(5):3090-3092.
[4]章泽豹. 脑卒中住院患者医院感染部位分布与病原菌监测. 中华医院感染学杂志, 2010, 20(7):945.
[5]吴怀志, 蒋昌荣, 陈文笔, 等.急性脑卒中患者的免疫功能与医院感染.中华医院感染学杂志, 2009, 19(4):111-113.
[6]潘洪飞.急性脑卒中并发肺部感染危险因素分析与对策.中国实用神经疾病杂志, 2011, 14(4):54-56.
[7]马贵林.急性脑卒中患者合并肺部感染的危险因素分析与防治. 现代中西医结合杂志, 2010, 19(10):1225-1226.
[8]吕冬苗, 孙玉玺, 刘喜梅. 3055例神经内科患者医院感染调查分析.中华医院感染学杂志, 2003, 13(8):738-740.
10.14164/j.cnki.cn11-5581/r.2015.23.030
2015-08-25]
361000 厦门市中医院
