妊娠期高血压疾病对母婴结局的影响
2015-03-08谭丽嫦吴云雁曾丽萍黄丽珊李尚珠
谭丽嫦 吴云雁 曾丽萍 黄丽珊 李尚珠
妊娠期高血压疾病对母婴结局的影响
谭丽嫦 吴云雁 曾丽萍 黄丽珊 李尚珠
目的探讨妊娠期高血压疾病对母婴结局的影响。方法256例孕妇, 根据血压情况分为高血压组74例和非高血压组182例。高血压疾病患者中重度子痫前期24例, 轻度子痫前期21例,妊娠期高血压29例。比较两组母婴并发症发生情况:早产、剖宫产、产后出血、新生儿黄疸、新生儿高胆红素血症等发生率。结果高血压组孕产妇早产(17.6%)、剖宫产(79.7%)、产后出血率(12.2%)均比非高血压组高, 且差异具有统计学意义(P<0.05);重度子痫前期组孕产妇出现早产(50.0%)高于轻度子痫组(4.7%)和妊娠期高血压组(0), 且差异具有统计学意义(P<0.05)。结论妊娠期高血压可增加产妇的早产率、剖宫产率、产后出血率及新生儿的并发症发生率, 因此, 孕期保健, 及时确诊妊娠期高血压和及时有效的治疗至关重要。
妊娠期高血压疾病; 母婴并发症; 母婴结局
妊娠期高血压疾病是妊娠期特有的疾病。本病发生于妊娠20周以后, 根据1988年《妊娠高血压疾病的相关因素的临床研究》显示:我国发病率9.4%, 国外7%~12%[1]。多数病例在妊娠期出现一过性高血压、蛋白尿症状, 分娩后即随之消失。该病严重影响母婴健康, 是孕妇和围生儿发病和死亡的主要原因[2]。现对本院256例孕妇临床资料进行回顾性分析, 了解其对母婴结局的影响。现报告如下。
1 资料与方法
1.1 一般资料 选取2011年9月~2013年5月在本院住院并分娩的256例孕产妇, 根据血压情况分为高血压组和非高血压组。其中高血压疾病孕妇74例, 平均年龄(30.2±2.3)岁,非高血压孕妇182例, 平均年龄(29.1±2.1)岁, 高血压组早产13例, 剖宫产59例, 产后出血9例, 新生儿黄疸15例,头颅血肿0例, 新生儿高胆红素血症5例;非高血压组早产4例, 剖宫产30例, 产后出血0例, 新生儿黄疸18例, 头颅血肿3例, 新生儿高胆红素血症4例。其中重度子痫前期24例, 轻度子痫前期21例, 妊娠期高血压29例。两组一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。
1.2 诊断标准 重度子痫前期:血压(BP)≥160/110 mm Hg (1 mm Hg= 0.133 kPa), 尿蛋白≥2.0 g/24 h或随机尿蛋白≥(++), 血清肌酐>106 μmol/L, 血小板<100×109/L, 血乳酸脱氢酸(LDH)升高, 血清谷丙转氨酶(ALT)或天门冬氨酸氨基转移酶(AST)升高, 持续性头痛或其他脑神经或视觉障碍, 持续性上腹不适;轻度子痫前期:妊娠20周以后出现BP≥140/90 mm Hg;尿蛋白≥0.3 g/24 h或随机尿蛋白≥(+), 可伴有上腹不适、头痛等症状;妊娠期高血压:妊娠期首次出现BP≥140/90 mm Hg, 并于产后12周恢复正常,尿蛋白(-), 少数患者可伴有上腹部不适或血小板减少。
1.3 观察指标 各组孕产妇妊娠结局如早产、新生儿黄疸、新生儿高胆红素血症、剖宫产率等情况。
1.4 质量控制
1.4.1 调查问卷的质控 调查员培训、预调查考评、问卷完整性质控、问卷逻辑检查和复核调查等。
1.4.2 调查实施的质控 确临床诊断以及疾病的定义, 孕妇年龄选取在20~40岁, 并且排除多胎妊娠。选取病例时根据住院号严格按照随机抽样方法抽取样本。
1.4.3 数据的质控 信息有缺失的病例排除, 采用数据双重录入、逻辑检错、异常数据处理。
1.5 统计学方法 用Epidata录入病例相关信息, 采用双份录入, 控制数据质量。采用SPSS13.0统计学软件对数据进行统计分析。计量资料以均数±标准差(±s)表示, 采用t检验;计数资料采用χ2检验。P<0.05为表示差异具有统计学意义。
2 结果
2.1 高血压组与非高血压组孕产妇和围生儿的比较 两组临床资料比较:高血压组孕产妇早产(17.6%)、剖宫产(79.7%)、产后出血率(12.2%)均比非高血压组高, 且差异具有统计学意义(P<0.01);采用Fisher精确概率法分析, 两组新生儿高胆红素血症发生率与新生儿头颅血肿发生率比较差异无统计学意义(P>0.05)。见表1。
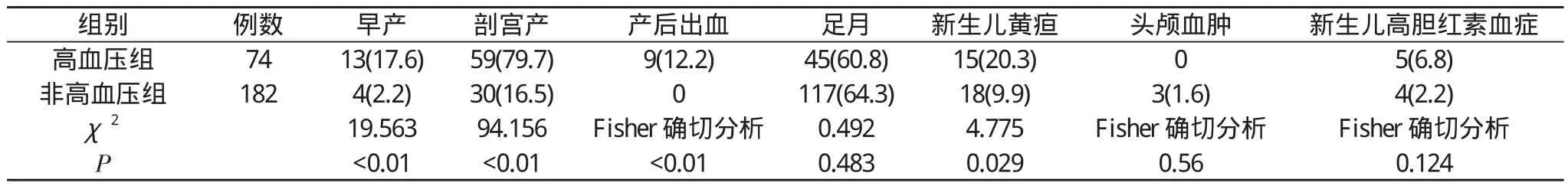
表1 高血压组与非高血压组孕产妇临床资料比较[n(%)]
2.2 各型妊娠期高血压疾病的孕产妇与围生儿的比较 各组临床资料比较:重度子痫前期组孕产妇剖宫产率(95.8%)高于轻度子痫组(71.4%)和妊娠期高血压组(72.4%), 且差异具有统计学意义(P<0.05);而产后出血几率, 各组基本相等;高血压疾病孕产妇产足月新生儿, 妊娠期高血压患者(65.5%)比重度子痫和轻度子痫期的患者多, 且差异具有统计学意义(P<0.05)。用Fisher精确概率法, 重度子痫前期组孕产妇出现早产(50.0%)高于轻度子痫组(4.7%)和妊娠期高血压组(0),且差异具有统计学意义(P<0.05)。
3 讨论
从调查结果显示①早产:高血压组孕产妇早产发生率17.6%, 非高血压组2.2%, 且差异具有统计学意义(P<0.05)。而在各型高血压患者中, 重度子痫前期组孕产妇出现早产(50%)高于轻度子痫组(4.7%)和妊娠期高血压组(0), 且差异具有统计学意义(P<0.05)。②剖宫产率:高血压组孕产妇早产发生率80.8%, 非高血压组16.4%, 且差异具有统计学意义(P<0.01)。而在各型高血压患者中, 重度子痫前期组孕产妇剖宫产率(95.8%)高于轻度子痫组(71.4%)和妊娠期高血压组(72.4%), 且差异具有统计学意义(P<0.05)。③产后出血率:高血压组孕妇产后出血率12.3%, 非高血压组0, 且差异具有统计学意义(P<0.01)。
临床上通常考虑孕妇的安全而采取及时终止妊娠, 越到妊娠晚期病情可能会逐渐加重, 危害母子健康, 对于宫颈不成熟, 母亲病情恶化或胎儿出现异常或阴道分娩过程中产程停滞或合并产科情况者应果断选择剖宫产[3-5]。剖宫产可避免阴道分娩的不利因素, 从而提高围生儿存活率和保证产妇安全。孕期保健, 及时确诊妊娠期高血压和及时有效的治疗毫无疑问是至关重要, 而当病情发展较后时, 选择剖宫产方式对改善围生儿预后有重要的意义。
[1]林燕, 李少君, 杨彩虹, 等.237例妊娠期高血压疾病患者母婴结局分析.中外医疗,2010,237(20):5-6.
[2]郭含珠.妊娠期高血压疾病对母婴结局的影响.海南医学,2012,23(8):68-69.
[3]夏建丽, 刘娇兰, 余卢妹. 妊娠高血压疾病的相关因素的临床研究.当代医学,2010,16(16):43-44.
[4]全国妊高征科研协作组.全国妊高征的流行病学调查.中华妇产科杂志,1991,26(1):67-70.
[5]杨孜.重度子痫前期临床发病类型及特点与围产结局的关系.中华妇产科杂志,2006,41(5):302-306.
10.14164/j.cnki.cn11-5581/r.2015.06.010
2014-12-15]
523560 东莞市常平医院分院门诊
谭丽嫦
