新生儿重度高间接胆红素血症的病因和治疗及预后分析
2015-03-03鲁金玲李晓军
鲁金玲,李晓军
(武汉市汉口医院儿科, 武汉 430012)
新生儿重度高间接胆红素血症的病因和治疗及预后分析
鲁金玲※,李晓军
(武汉市汉口医院儿科, 武汉 430012)
摘要:目的分析新生儿高间接胆红素血症(NHB)的病因、治疗方法以及预后,为新生儿NHB的治疗提供参考。方法对2010年2月至2012年6月武汉市汉口医院收治住院的确诊为NHB的110例新生儿的临床资料进行回顾性分析。结果新生儿NHB的病因依次为溶血性疾病(35.5%)、继发感染(18.2%)、外源性母乳性黄疸(17.3%)等。经积极治疗,NHB的总有效率为96.0%。胆红素脑病主要是由溶血疾病、继发感染、围生因素等引起,处于痉挛期的患儿的病死率较高。结论新生儿NHB的病因较多,应采取积极措施进行预防,实时监测新生儿黄疸的水平,避免发展胆红素脑病。
关键词:高间接胆红素血症;病因;治疗;预后
新生儿高间接胆红素血症(neonatal hyperbilirubinemia,NHB)是新生儿科的常见疾病,其病情差异较大,对新生儿的健康有不同程度的危害。研究表明,NHB可穿透血脑屏障,对患儿脑部产生较大伤害(胆红素脑病);新生儿智力发育低下与NHB的严重程度呈正相关;NHB对新生儿多方面的生理功能、身高、体质量、神经行为及智力发育等有较大影响[1-3]。因此,对于该病必须予以足够重视,并争取早发现、早治疗。本研究主要对NHB患儿的临床资料进行分析,探讨新生儿NHB的病因、治疗方法及预后,以期为新生儿NHB的临床治疗提供参考,现报道如下。
1资料与方法
1.1一般资料选取2010年2月至2012年6月武汉市汉口医院收治住院确的诊为NHB的新生儿110例(总胆红素水平≥342 μmol/L),其中男76例、女34例,早产儿29例、足月儿81例,68例新生儿日龄≤7 d,42例,日龄为8~30 d;新生儿出生时体质量<2500 g者7例、2500~4000 g 者96例,体质量>4000 g者7例。
1.2治疗方法参考全国新生儿黄疽与感染学术研讨会纪要《不同日龄足月儿黄疸干预推荐标准》[4]进行治疗。其中,14例患儿采用双面蓝光治疗(蓝光治疗组),54例患儿接受光疗+白蛋白综合治疗(光疗+白蛋白治疗组),余42例患儿给予光疗+白蛋白+换血疗法治疗(光疗+白蛋白+换血疗法治疗组)。光疗+白蛋白+换血疗法治疗组患儿中,32例患儿接受1次换血、10例患儿接受2次换血,39例经由外周动静脉同步换血、3例由脐周血管换血。
1.3统计学方法应用Excel表格对数据进行分析,计数资料采用百分比表示。
2结果
2.1110例NHB患儿的病因分析本研究中NHB的主要病因是溶血性疾病39例(ABO血型不合致溶血者33例、Rh血型不合致溶血者4例、葡萄糖磷酸脱氢酶缺乏者2例),其次为继发感染20例(肺部感染13例、皮肤感染脓疱疮5例、败血症2例),其余依次为外源性母乳性黄疸19例,围生因素15例(新生儿胎内窘迫5例、胎膜早破5例、头颅血肿5例),原因不明17例,见表1。

表1 110例NHB患儿病因分析
NHB:新生儿高间接胆红素血症
2.2110例NHB患儿的预后分析依据《不同日龄足月儿黄疸干预推荐标准》对患儿进行治疗,其治疗的总有效率较高(96.0%),见表2。治疗过程中,19例患儿出现胆红素脑病症状,表现为易激惹、肌张力明显增高、早期头后仰、抽搐等,其总胆红素为445~750 μmol/L,患儿均接受换血治疗。发生胆红素脑病的患儿主要是由溶血疾病引起,其余依次为继发感染、围生因素等,见表3。19例胆红素脑病患儿治疗后随访1年,12例警告期患儿神经功能基本恢复(其中2例行走不能、1例发育滞后);7例痉挛期患儿中3例神经功能基本恢复正常,1例发育滞后,3例放弃治疗死亡,患儿病死率为42.9%。

表2 110例NHB患儿治疗后情况
NHB:新生儿高间接胆红素血症
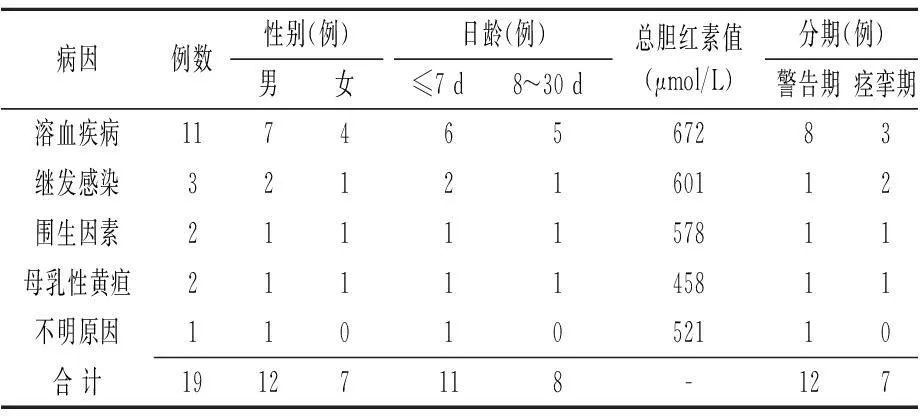
表3 19例胆红素脑病患儿的病因及一般情况
3讨论
胆红素是血红蛋白的代谢产物,未结合的胆红素可抑制脑组织对氧气的利用,有较强的脑细胞毒性[5-6]。新生儿血脑屏障的通透性较高,胆红素极易通过,对患儿危害较大,严重者可致死亡。近年来,学者们对NHB的研究不断深入,通过对病因的研究、治疗方法的改进,有效降低了该病的病死率,大大改善了患儿的预后。但NHB仍然是威胁新生儿生长发育的重要因素[7-8]。因此,对新生儿NHB病因的研究,对其治疗和预后起着十分重要的作用。
新生儿NHB多发生在新生儿出生早期,由于胆红素生成过多,肝脏的吸收处理能力相对较弱,肝-肠循环明显增加,导致NHB发生[9-10]。本研究表明,男婴NHB的发病率远高于女婴,其原因可能与原发疾病在男婴中的发病率较高有关。在多种致病因素中,溶血性疾病所占比例最高(39/110,35.5%),其中ABO血型不合是发生溶血性疾病主要原因。该类病因导致的NHB多发生于新生儿出生早期,且黄疸严重,患儿病情危急,危害较大。因此,建议做好产前夫妇双方血型检查以及产后黄疸指标的监测。其次,继发感染是新生儿发生NHB的第2大类致病因素(18.2%),表明对于新生儿预防院内感染应摆在特别重要的位置。母乳性NHB(17.3%)的发病机制尚不明确,新生儿出生后应注意母乳喂养的方式方法,动态监测新生儿黄疸水平,必要时给予配方奶粉喂养。新生儿NHB发生的原因较多,因此必须做好围生期的护理保健工作,对新生儿黄疸进行早监测,并实施积极有效的早期干预是预防NHB发生的重要措施。
新生儿NHB的最大危害是高胆红素脑病,其对患儿的中枢神经系统有较大的损伤,影响患儿的正常发育,严重的可导致患儿死亡[10-11]。本研究中,19例患儿发生了不同程度的胆红素脑病,其中12例处于警告期,表现为易激惹、四肢肌张力明显降低;7例处于痉挛期,表现为抽搐、角弓反张等。19例患儿均接受换血治疗,该法能快速、有效地去除患儿体内过多的非结合胆红素,降低黄疸水平,有效预防核黄疸。研究结果表明,胆红素脑病患儿的治疗效果不佳,12例处于警告期的患儿治疗后有2例行走不能,1例发育滞后;7例处于痉挛期的患儿中有3例死亡,死亡率较高(3/7,42.9%),因此对于胆红素脑病必须给予重视。
总之,新生儿NHB的病因较多,应加强预防,实时监测新生儿黄疸水平,避免发展至NHB,尤其应避免发生胆红素脑病。
参考文献
[1]张宁.新生儿高间接胆红素血症对婴幼儿生长发育的远期影响研究[J].实用心脑肺血管病杂志,2013,21(6):88-89.
[2]常久利.新生儿高间接胆红素血症影响婴幼儿生长发育的分析[J].现代中西医结合杂志,2012,21(32):3555-3556.
[3]杨璇,唐军.新生儿重度高间接胆红素血症90例临床分析[J].西部医学,2012,24(12):2308-2309.
[4]中华医学会中华儿科杂志编辑委员会,中华医学会儿科学分会新生儿学组.全国新生儿黄疸与感染学术研讨会纪要[J].中华儿科杂志,2001,39(3):184-187.
[5]Manganaro R,Marseglia L,Mami C,etal.Serum alpha-fetoprotein (AFP) levels in breastfed infants with prolonged indirect hyperbilirubinemia[J].Early Hum Dev,2008,84(7):487-490.
[6]杜开先,任春锋,张艳,等.单纯高间接胆红素血症足月新生儿血清胆红素与尿酸关系的分析[J].中国妇幼保健,2012,27(6):957-958.
[7]程光清,杨坤,蔡凯乾,等.换血疗法治疗新生儿高间接胆红素血症的临床研究[J].中国医师进修杂志,2012,35(27):68-70.
[8]Masuda T,Beppu T,Nakagawa S,etal.Assessment of safety in hepatic resection for hepatocellular carcinoma focusing on indirect hyperbilirubinemia[J].J Hepatobiliary Pancreat Sci,2013,20(3):370-374.
[9]彭好,蒲友华,胡波,等.足月新生儿高间接胆红素血症的围生因素分析[J].四川医学,2012,33(3):443-445.
[10]高晓燕,冯琳.换血治疗重度新生儿高间接胆红素血症47例临床分析[J].华夏医学,2012,25(4):625-626.
[11]陈姝姝,王多德,胡佳,等.外周动静脉同步换血治疗新生儿高胆红素血症21例疗效观察[J].贵州医药,2010,34(6):517-518.
Analysis on the Etiology,Treatment and Prognosis of Severe Neonatal Unconjugated HyperbilirubinemiaLUJin-ling,LIXiao-jun.(DepartmentofPediatrics,HankouHospital,Wuhan430012,China)
Abstract:ObjectiveTo analyze on the etiology,treatment and prognosis of neonatal unconjugated hyperbilirubinemia(NHB),in order to provide reference for clinical treatment.MethodsClinical data of 110 cases of neonates with NHB admitted to Hankou Hospital from Feb.2010 to Jun.2012 were retrospectively analyzed.ResultsThe descending orders of etiological factors of NHB were hemolytic disease(35.5%),secondary infection(18.2%),exogenous breast milk jaundice(17.3%),etc.After aggressive treatment,the total effective rate was 96.0%.NHB was mainly caused by hemolytic disease,secondary infection and perinatal factors,the mortality rate of children in spasm stage was high.ConclusionThe etiologies of NHB are various,integrated methods should be adopted to enhance the prevention and real-time monitoring of neonatal jaundice level to avoid the development of NHB and bilirubin encephalopathy.
Key words:Neonatal unconjugated hyperbilirubinemia; Etiology; Treatment; Prognosis
收稿日期:2013-09-29修回日期:2014-03-26编辑:辛欣
doi:10.3969/j.issn.1006-2084.2015.02.060
中图分类号:R:725. 7
文献标识码:A
文章编号:1006-2084(2015)02-0344-02
