微小病变性肾病综合征激素抵抗的多因素分析
2015-02-24王明军张金荣徐婉梅张影华张元元何建静廖蕴华
王明军, 张金荣, 徐婉梅, 黎 伟, 张影华, 张元元, 何建静, 廖蕴华
(广西医科大学第一附属医院肾内科,广西南宁530021)
微小病变性肾病综合征激素抵抗的多因素分析
王明军, 张金荣, 徐婉梅, 黎 伟, 张影华, 张元元, 何建静, 廖蕴华
(广西医科大学第一附属医院肾内科,广西南宁530021)
目的:探讨微小病变性肾病综合征激素抵抗的相关危险因素.方法:回顾性调查68例经肾组织活检确诊为微小病变性肾小球肾炎患者临床资料,实验室检查结果及随访情况,将患者分为激素抵抗组(30例)及非抵抗组(38例),采用SPSS17.0软件,进行单因素分析,对有意义的单因素采用二分类Logistic回归进行多因素分析,绘制受试者工作特性曲线(ROC)评价检验指标在预测微小病变性肾病综合征激素抵抗时的敏感度,特异度和最佳临界值.结果:单因素分析显示合并感染、尿镜下红细胞水平、总胆固醇、24h尿蛋白定量、高尿酸,血清白蛋白及补体C4下降是激素抵抗型微小病变性肾病综合征的相关因素(P≤0.05),有统计学差异.多因素分析显示感染、尿镜下红细胞水平、24 h尿蛋白定量是激素抵抗型微小病变性肾病综合征的独立危险因素,OR(95%IC)分别为4.265(1.033~17.609,P=0.045)、2.468(1.124~5.420,P=0.024)、1.001(1.000~1.002,P=0.039).ROC曲线分析显示当尿镜下红细胞≥3.5/HP,24 h尿蛋白定量超过5.57 g/d,总胆固醇高于9.49 mmol/L是判断激素抵抗型微小病变性肾病综合征的最佳诊断临界值.结论:(1)感染、血尿、24 h尿蛋白定量是激素抵抗型微小病变性肾病综合征的独立危险因素.(2)当出现血尿,24 h尿蛋白定量≥5.57 g/d,总胆固醇≥9.49 mmol/L时应警惕激素抵抗型微小病变性肾病综合征的发生.
激素抵抗; 微小病变; 肾病综合征; 多因素分析
微小病变性肾病综合征是一种临床常见的原发性肾小球疾病,儿童对糖皮质激素治疗较敏感.成人微小病变性肾病综合征对激素治疗的敏感性较儿童差,1/3左右的患者会频繁复发或存在激素依赖,但复发频度明显低于儿童[1].本研究通过对经肾组织穿刺活检确诊为微小病变性肾病综合征的68例患者的年龄、性别、主要实验室指标、肾组织糖皮质激素受体的两种亚型GRα和GRβ的阳性表达率等多因素进行分析,探讨激素抵抗型的危险独立因素.
1 资料与方法
1.1 一般资料
选取2011年1月1日至2013年4月30日在广西医科大学第一附属医院肾内科住院经肾活检确诊的初发微小病变性肾病综合征,未经激素及免疫抑制剂治疗的患者68例,年龄16~60岁.排除继发肾脏病如系统性红斑狼疮、肾淀粉样变性等;原发性肾小球疾病如膜性肾病,局灶节段性肾小球硬化症,系膜增生性肾小球肾炎等;及3个月内未应用激素或免疫抑制剂治疗的患者.每例患者起始均用强的松[质量分数为1 mg/(kg·d)]治疗;将治疗12周后蛋白尿仍>3.5 g/d或尿蛋白较基础值下降<50%,血浆白蛋白<30 g/L,定为病例组(激素抵抗型微小病变性肾病综合征),完全缓解(尿蛋白<0.2 g/d,血浆白蛋白>35 g/L)和部分缓解(尿蛋白0.2~2.0 g/d,或尿蛋白0.2~3.5 g/d,尿蛋白较基础值下降>50%),定为对照组(非激素抵抗型微小病变性肾病综合征).激素抵抗组有30例,男20例,女10例,男女比例为2∶1.其中有2例合并急性肾损伤,有17例合并感染(56.7%),其中肺部感染15例(占50%),细菌性腹膜炎1例(占3.3%),皮肤蜂窝织炎1例(占3.3%).非抵抗组有38例,男31例,女7例,男女比例为4.4∶1.其中2例合并血栓栓塞症,有14例合并感染(36.8%),其中肺部感染10例(占26.3%),扁桃体炎2例(占6.7%),腹膜炎1例(占2.6%).
1.2 研究方法
对两组患者的性别,年龄,有无感染,血常规,肝肾功能,电解质,尿镜下红细胞,血脂,24 h尿蛋白定量,免疫球蛋白3项,补体2项,甲状腺功能,血沉,超敏C-反应蛋白、肾小球滤过率、肾组织糖皮质激素受体的两种亚型GRα和GRβ的阳性表达率等进行分析.比较两组患者的临床表现及主要实验室指标,并通过电话访问或门诊复查的方式进行随访,随访内容包括尿常规,24 h尿蛋白定量,追踪两组患者治疗后的转归情况.
1.3 统计学方法
采用SPSS 17.0统计软件进行处理.先将各因素进行单因素分析,计数资料用百分率(%)表示,两组间比较采用χ2检验,计量资料比较采用t检验.采用二分类Logistic回归检验对有统计学意义的单因素进行多因素分析,并对其进行受试者工作(ROC)曲线分析,评价各因素最佳临界值的诊断价值,P<0.05为差异,有统计学意义.
2 结果
2.1 单因素分析
激素抵抗组的尿镜下红细胞水平、总胆固醇、24 h尿蛋白定量及尿酸均较非抵抗组高(P<0.05),血清白蛋白及补体C4较非抵抗组低(P<0.05),且合并感染也是激素抵抗的相关因素(P<0.05).见表1.

表1 微小病变肾病综合征激素抵抗的单因素分析结果Table 1 Univariate analysis of steroid-resistant minimal change nephrotic syndrome
2.2 Logistic回归检验
将具有统计学差异的单因素采用Logistic回归检验进行多因素分析,剔除了总胆固醇(P= 0.219),血清白蛋白(P=0.407),尿酸(P=0.105),补体4(P=0.139).结果见表2.

表2 微小病变肾病综合征激素抵抗的多因素分析结果Table 2 Multivariate analysis of steroid-resistant minimal change nephrotic syndrome
2.3 ROC曲线分析
结果显示24 h尿蛋白定量的曲线下面(AUC)超过0.7,诊断价值较总胆固醇、尿镜下红细胞、感染等因素高.尿镜下红细胞>3.5/HP,24 h尿蛋白定量超过5.57 g/d,总胆固醇高于9.49 mmol/L是判断激素抵抗型微小病变性肾病综合征的最佳诊断临界值.见图1及表3.
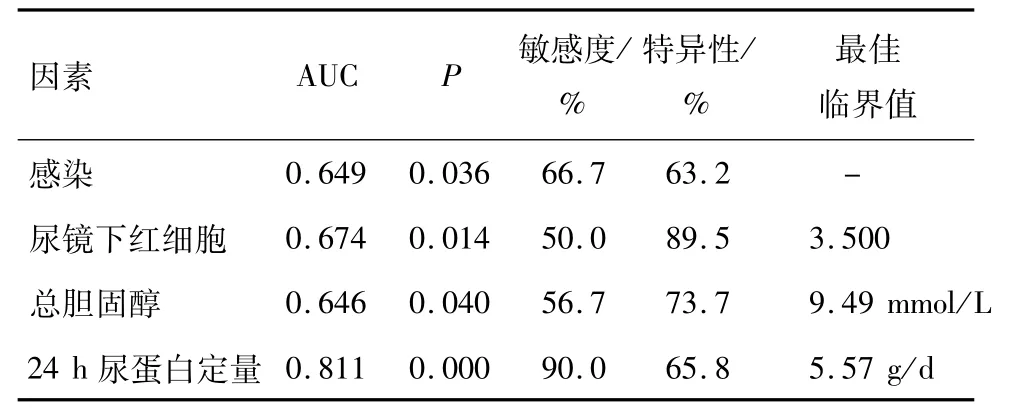
表3 微小病变性肾病综合征激素抵抗的单因素ROC曲线分析结果Table 3 Analysis of univariate ROC curve of steroid-resistant minimal change nephrotic syndrome
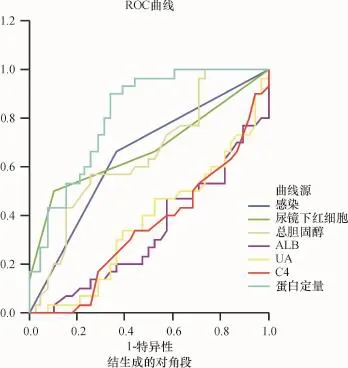
图1 单因素ROC曲线分析结果Fig.1 Analysis of univariate ROC curve
3 讨论
本研究中抵抗组的平均起病年龄(27.70± 14.26)岁,较非抵抗组的平均起病年龄(25.84± 13.33)岁大,与文献[2]报道的数据基本相似.激素抵抗组感染率为56.7%,非抵抗组感染率为36.8%,可见激素抵抗组的感染率较非抵抗组的高,且以肺部感染多见.表明感染是糖皮质激素抵抗的独立危险因素,故积极预防感染或控制感染在微小肾病综合征的病人中是非常必要的.
肉眼血尿在微小病变性肾病综合征中是较罕见的[3].与局灶节段性硬化性肾小球肾炎、IgA肾病等原发性肾病综合征相比,成人微小病变性肾病综合征对激素反应性最好,可单独应用激素而不联合免疫抑制剂治疗,但对伴有血尿、高血压、或45岁以上患者,需根据病情制定激素联合免疫抑制剂治疗个体化方案[4-5].由此可见,血尿,尤其是变异型血尿影响糖皮质激素疗效.本研究ROC曲线显示当合并血尿时,需警惕激素抵抗的发生,但其敏感度较低,可联合其他相关因素整体评估是否存在激素抵抗.
本研究结果显示24 h尿蛋白定量是糖皮质激素抵抗型微小病变性肾病综合征的独立危险因素,且24 h尿蛋白定量为5.57 g/d是判断糖皮质激素抵抗的最佳诊断点.目前认为尿蛋白加重肾脏损伤主要有以下几种途径[6-7]:1)尿蛋白大量沉积,刺激肾小管产生活性氧,释放氧自由基,直接破坏肾组织.2)可诱导肾小管上皮细胞纤维化因子及炎症因子上调.3)持续的刺激,可促进肾小球硬化,诱导肾小管间质纤维化.可见尿蛋白水平越高,糖皮质激素抵抗的可能性就越大.
微小病变性肾病综合征的血脂异常以血清总胆固醇,甘油三酯,低密度脂蛋白、脂蛋白A升高为主,而高密度脂蛋白则以成熟抑制为其特征之一[8-9].研究表明[10],高脂血症的严重程度及持续时间与肾病的严重程度及复发频率相关,其可促进肾病综合征时慢性进行肾损伤.其作用途径可能有以下几个方面[11-12]:①刺激肾小球系膜细胞增殖及细胞外基质合成增加;②促进肾小管间质纤维化;③影响肾小球血液动力学,导致毛细血管内压升高,诱导球旁细胞肾素分泌和释放,促使肾小球入球小动脉收缩,通过肾小球的血流量就会减少,从而促进肾小球硬化发生.当肾脏发生器质性病变时,也会影响糖皮质激素的疗效.
本研究激素抵抗组和非抵抗组的总胆固醇、血清白蛋白进行单因素分析显示抵抗组的总胆固醇平均水平高于非抵抗组,血清白蛋白平均水平低于非抵抗组,P均<0.05,表明总胆固醇升高及血清白蛋白降低与糖皮质激素抵抗有关联.虽然多因素分析显示总胆固醇P>0.05,但单因素分析显示其OR为2.643,相对危险度很高,说明其对激素抵抗的影响很大,并行ROC曲线分析后结果提示总胆固醇(AUC=0.646,敏感度56.7%)对糖皮质激素抵抗的最佳诊断临界值为9.49 mmol/L,虽然其非激素抵抗的独立危险因素,但对激素抵抗的预测有一定的指导意义.Scr,UA,C4,P均<0.05,表明3者与糖皮质激素抵抗微小病变性肾病综合征有关,但进行多因素分析时,P均大于0.05,并行ROC曲线评价,提示本研究中此3者对判断激素抵抗型微小病变性肾病综合征的意义较小.目前尚无文献表明它们对激素抵抗有影响.
4 结论
本研究显示,感染、血尿、24 h尿蛋白定量是激素抵抗型微小病变性肾病综合征的独立危险因素.当出现血尿,24 h尿蛋白定量≥5.57 g/d,总胆固醇≥9.49 mmol/L时应警惕激素抵抗型微小病变性肾病综合征的发生.但仍存在局限性,如该研究的样本量太少,只选用了广西医科大学第一附属医院住院的病例,未能在多个医院选取大量病例,可能存在选择偏倚,本研究随访时间短,可能存在信息偏倚,使研究结果与真实情况可能存在系统误差.所以,以后仍需继续收集大量样本,更完整的资料进行统计分析研究报道判断糖皮质激素抵抗微小病变性肾病综合征的敏感因素,为临床的诊疗提供更多的依据.
[1] 黄 雯.成人微小病变性肾病的治疗[J].北京医学,2012,34(4):245-246.
[2] DONATTI T L,KOCH V H.Final height of adults with childhood-onset steroid-responsive idiopath nephrotic syndrome[J].Pediatr Nephrol,2009,24(12):2401-2408.
[3] MATSUKURA H,FUEHIZAWA T,HIGUCHI O,et al.Gross hematuria as an unusual manifestation in minimal change nephrotic syndrome[J].Clin Nephrol,2008,69(2):142-144.
[4] KODNERC.Nephrotic Syndrome in Adults:Diagnosis and Management[J].Am Fam Physician,2009,80(10):1129-1134.
[5] HODSON E M,WILLIS N S,CRAIG JC.Cortieosteroid therapy of nephrotic syndrome in children[J].Cochrane Database Syst Rev,2009,76(4):1533.
[6] BURTON C,HARRISK P.The role of proteinuria in the progression of chronic renal failure[J].Am J Kidney Dis,1996,27(6):765.
[7] ROVIN B H,TAN L C.LDL,stimulates mesangial ibronect ion production and chemoat tractant expression[J].Kidney Int,1993,43(6):218.
[8] SEUNGYEUP Han,NOSRATOLA D,VAZIRI J,et al.Hepatic fatty acid and cholesterol metabolism in nephrotic syndrome[J].Am J Transl Res,2013,5(2):246-253.
[9] VAZIRI N D,GOLLAPUDI P,HAN S,et al.Upregulation of hepatic HDL endocytic receptor and PDZK-1 dependent downregulation of HDL docking receptor in nephritic syndrome[J].Nephrol Dial Transplant,2011,103(10):524-533.
[10]MEROUANI A,LEVY E,MONGEAU JG,et al.Hyperlipidemic profiles during remission in childhood idiopathic nephritic syndrome[J].Clin Biochem,2003,36(7):571-574.
[11]NISHIDA Y,ODA H,YORIOKA N.Effect of lipoproteins on mesangial cell proliferation[J].Kidney Int,1999,56(71):51-53.
[12]司晓芸,贾汝汉,黄从新,等.肾小球足细胞损伤在脂质肾损害中的作用[J].广西医科大学学报,2002,19(2):42.
[责任编辑:刘蔚绥]
Multiple factors analysis of steroid resistance of minimal change nephrotic syndrome
WANG Mingjun, ZHANG Jinrong, XU Wanmei, LI Wei, ZHANG Yinghua,ZHANG Yuanyuan, HE Jianjing, LIAO Yunhua
(Nephrology Department,the First Affiliated Hospital,Guangxi Medical University,Nanning 530021,China)
Aim:To evaluate risk factors of steroid-resistant minimal change nephrotic syndrome.Methods:retrospectively analysed 68 patients who were confirmed as minimal-change nephritic syndrome by renal biopsies,and divided as group steroid-resistant group(n=30)and non steroid-resistant group(n=38).A univariate analysis was performed firstly.Then the significant ones were performed a multivariate analysis by using binary Logistic regression model.Lastly,the sensitivity,the specificity,and the best threshold value of the indexes,which as indicating the steroid-resistant minimal change disease,was testified by drawing a receiver operating characteristic curve(ROC).Results:(1)combined infection(P=0.014),red blood cell count(P=0.005),total cholesterol(P=0.015),24 h urinary protein(P=0.000),serum albumin(P=0.011),high urine uric acid(P=0.045),C4 decrease(P=0.028)were all the risk factors of steroid-resistant minimal change disease(P<0.05).(2)And infection(OR 4.265,95%IC=1.033~17.609 P=0.045),red blood cell count(OR 2.468,95%IC=1.124~5.420 P=0.024),24 h urinary protein(OR=1.001,95%IC=1.000~1.002,P=0.039),were independent risk factors of steroid-resistant minimal change disease.(4)Red blood cell count in urine>3.5/HP,24 h urinary protein>5.57 g/d total cholesterol>9.49 mmol/L were the best threshold value indicating steroid-resistant minimal change disease.Conclusion:(1)infection,hematuria,24 h urinary protein quantitative is independent risk factors of Steroid-resistant minimal change nephrotic syndrome.(2)when Occur hematuria,24 h urinary proteind≥5.57 g/d,total cholesterol≥9.49 mmol/L,,Should be alert to the occurrence of Steroid-resistant minimal change nephrotic syndrome.
steroid-resistant; minimal change disease; nephrotic syndrome; multivariate analysis
R313
A
1000-9965(2015)03-0228-05
10.11778/j.jdxb.2015.03.007
2015-01-09
广西壮族自治区卫生厅自筹经费科项目(Z2008114);广西壮族自治区卫生厅中医药民族医药自筹经费科项目(gzzc1137)
王明军(1971-),男,副主任医师,研究方向:肾脏病理与临床
廖蕴华,女,教授,研究方向:肾脏疾病,Tel:0771-5356707;E-mail:yunhualiao@sina.com
