营养指导与饮食控制对老年慢性肾脏病患者的干预效果
2015-02-20王艳
王艳
(解放军总医院,北京 100853)
营养指导与饮食控制对老年慢性肾脏病患者的干预效果
王艳
(解放军总医院,北京 100853)
目的 探讨个体化的营养指导与饮食控制对老年慢性肾脏病患者的干预效果,改善老年慢性肾脏病(CKD)患者营养状况。方法 将本院2012年10月-2013年3月收治的84例高龄慢性肾脏病患者随机分为观察组和对照组,每组42例。对照组采用常规治疗,观察组在对照组的基础上,采用以护士为主体的健康指导师,为患者开展一对一的饮食营养咨询,制订营养方案,并连续12个月的跟踪管理,观察患者饮食营养干预前、干预12个月后肾功能及营养状态。结果 观察组患者肾功能及营养状态明显优于对照组,差异有统计学意义(P<0.05)。结论 对老年慢性肾脏病患者进行营养指导与饮食控制的干预,可以提高患者的肾功能及营养状态。
营养指导; 饮食控制; 老年患者; 慢性肾脏病
Nutrition guidance; Control diet; The aged patients; Chronic kidney disease
随着人们生活方式的改变和我国老龄化步伐的加快,慢性肾脏病(Chronick kidney disease,CKD)的发病率越来越高。1997年世界卫生状况报告中就强调指出:不良的饮食习惯和生活方式,是造成人类许多慢性非传染性疾病的主要危险因素。慢性肾脏病和糖尿病、高血压、心血管疾病一样,是一种与生活方式、膳食有关的疾病。研究发现,治疗过程中,透析前患者存在营养不良约占60%~86%,血液透析患者营养不良约占23%~73%,腹膜透析患者营养不良约占20%~40%[1]。由于厌食和消化功能障碍,蛋白质、能量摄入不足以及内分泌代谢失调,使得CKD患者营养不良的发生率较高[2]。因此,营养状况是影响CKD患者预后的重要因素,评估和改善患者的营养状况,对于提高患者的生活质量、降低死亡率有重要意义[3]。为此,笔者对老年CKD患者进行了营养指导与饮食控制,取得良好效果,现报告如下。
1 资料与方法
1.1 一般资料 选择2012年10月-2013年3月在我院肾内科治疗,符合CKD标准的患者84 例,入选标准:(1)意识清楚,能够配合本次调查者。(2)参与本研究的患者在调查期间病情相对稳定,均无心、脑、肺等严重并发症。(3)年龄>60岁。排除标准:排除恶性肿瘤患者、急性感染及大手术后和严重残疾的患者。将患者随机分为观察组和对照组各42例,对照组男性 20 例,女性 22例,年龄(68.2±4.7)岁,平均病程(6.8±3.1)年;观察组男性21例,女性21例,年龄(66.1±3.4)岁,平均病程(7.1±2.2)年。两组患者年龄、性别、体质量、病情等方面比较,差异无统计学意义(P>0.05)。
1.2 方法 对照组给予治疗护理常规 观察组在对照组的基础上,采用以护士为主体的健康指导,对患者开展一对一的饮食营养咨询,制订营养方案。
1.2.1 营养评估 护士在患者入院24 h内完成营养评估。采用简易营养状态评估表(Mini-nutritional assessment,MNA)[4]对患者的营养状况进行评估,项目包括患者的身高、体质量;过去3个月有无食欲不振、消化问题、咀嚼和吞咽困难;过去3个月有无体质量下降;活动能力评估;有无心理创伤、急性疾病、精神心理问题以及体质量指数。总计6个条目,每个条目设0~3分;总分12~14分为正常、8~11分为有营养不良风险、0~7分为营养不良。1.2.2 制订饮食营养方案 营养治疗在慢性肾脏疾病的综合治疗中占有重要地位[5-6]。为保证个体化的饮食疗法,应由护士协同主管医生及营养师共同完成,摄入量及营养要素应根据患者的年龄、性别、体质量、身高、肾功能及机体生理和病理状态确定。方案的制订遵循以下原则:(1)CKD患者在接受低蛋白饮食(LPD)治疗的同时需保证有足够的热量摄入,添加维生素B、叶酸、铁、锌、钙等必需营养素。(2)低蛋白饮食中提供较高比例的高生物价蛋白质或补充必需氨基酸或酮酸,以保证氮平衡,所含必需氨基酸的动物蛋白占 50%~70%。(3)保持状态稳定(排除基础营养状况较差、年龄过高或合并慢性消耗性疾病、感染等因素)的透析前CKD患者可以同正常人群一样,刺激机体产生对LPD的适应性反应。(4)降磷:CKD患者常常存在血磷增高、限制磷的摄入,每日摄入量不超过10 mg/kg。(5)补钙:血钙偏低,这样会影响骨骼的变化,引起肾性佝偻病。(6)限盐:高盐饮食习惯会导致高血压疾病,增加心、脑、血管疾病致死的概率。水肿及高血压患者,要根据具体情况限制食盐入量,予低盐或无盐饮食。(7)限制钾的摄入:钾在慢性肾功能不全的少尿患者体内容易蓄积而致高血钾,血钾过高会引起严重的心脏传导和收缩异常,甚至导致患者死亡。对低钾血症患者,应注意补充含钾多的食物。(8)严格控制水的摄入,除了牛奶、水果、饮料外,食物中也含水分。肾功能不全早期尿量正常,不必严格限制进水量。晚期肾功能不全患者肾小管对水的调节功能下降,应限制进水量,依据前1 d总尿量加500~800 mL作为饮水量。
1.2.3 饮食与营养的管理 营养师会根据患者评估结果和治疗计划,以及年龄、文化背景、饮食习惯拟定方案,为病人提供适合的饮食。医生采用营养师推荐的营养方案开出医嘱,再由护士监督执行,护士参与患者饮食的准备、处理、储存和发放,保证在规定时间内为患者提供正确的饮食,并定期对治疗饮食的厨师及配餐员进行培训,尽可能根据患者的营养状况提供多种食物的选择。
1.2.4 重复评估的重要性 护士要与主管医生、患者、营养师保持密切联系,保持营养适时监测。每3~6月监测一些常规的营养指标,营养方案不是一成不变的,要根据患者的营养状况不断调整。如果CKD患者的饮食实施成功,可以继续保持;如果营养指标出现恶化,要及时与医生、营养师沟通,考虑制订新的营养方案。
1.2.5 患者和家属共同宣教 由于老年患者的饮食通常由家属负责,护士改变对患者单一的宣教方式,鼓励家属参与到饮食的培训和制订中,采取口头讲解、视频教学、实物模型、宣传展板和材料发放等方式向患者和家属讲解疾病与饮食的关系、药物与饮食的影响等。定期请营养师和厨师示教疾病饮食的烹调方法,教会病人吃什么、怎么吃,才能在不影响疾病治疗的情况下保证营养的均衡。在患者出院前给予个性化的饮食菜单,对关键的营养要素标示其中含量;出院后通过电话、短信、网络等沟通方式进行随访、指导和反馈。
1.3 观察指标 连续12个月跟踪管理,采用回顾法分析,观察肾功能监测指标:血肌酐(Scr)、血尿素氮(BUN)、24 h尿蛋白定量(Upro);营养状态监测指标:血清白蛋白(ALB)、前白蛋白(PA)、转铁蛋白(TF)、人体测量指数(BMI),等,观察患者饮食营养干预前、干预12个月后肾功能及营养状态。护理人员均经过培训考核,使用统一的指导用语,避免因人为因素导致的研究结果偏倚。
2 结果
2.1 两组老年CKD患者干预前后肾功能指标比较 见表1。
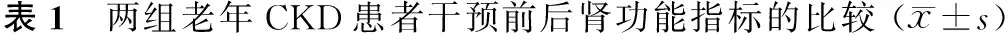

组别例数Scr/μmol/L干预前干预后BUN/mmol/L干预前 干预后Upro/g/24h干预前 干预后对照组42602.59±53.02565.82±54.0231.11±9.1325.09±8.641.98±0.541.81±0.36观察组42603.52±54.12511.35±54.6330.64±8.2621.53±8.012.04±0.621.29±0.47P>0.05<0.05>0.05<0.05>0.05<0.05
2.2 两组老年CKD患者干预前后营养状态监测指标比较 见表2。
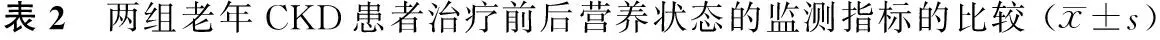

组别例数ALB/g/L干预前干预后PA/mg/dL干预前 干预后TF/g/L干预前 干预后BMI干预前 干预后对照组4231.21±4.2533.54±5.21273.54±9.13304.24±35.63.44±0.753.62±0.5123.86±2.2023.62±2.32观察组4231.25±6.2237.62±6.35281.36±8.26341.82±40.13.48±0.243.74±0.6323.88±2.1623.60±2.36P>0.05<0.05>0.05<0.05>0.05>0.05>0.05>0.05
3 讨论
早在1869年即开始采用限制饮食蛋白疗法来治疗肾脏疾病[7]。而老年患者由于内脏器官功能多呈现生理性衰退,消化吸收功能存在不同程度下降,且多数伴有糖、脂等代谢紊乱,需要限制碳水化合物和脂肪的摄入,如再限制蛋白的摄入,可能会造成营养不良[8]。研究发现,老年CKD患者入院时营养状态评估中有20.2%存在营养不良风险,73.8%存在营养不良。营养物质摄入不足可造成老年患者的生活质量下降、贫血加重、免疫力下降、感染增多、多个系统功能紊乱和死亡率的增高;而营养物质摄入过多,又会加重肾脏负担,导致老年肾功能的进一步恶化。因此,老年CKD患者的营养治疗应保持营养摄入和肾功能之间的平衡,使其既不发生营养不良,又不增加肾脏负担。
对于老年CKD患者而言,除了正确的药物治疗外,科学合理的饮食管理也非常重要,其可明显影响CKD患者的预后[9]。早期营养指导与饮食控制是根据老年CKD患者疾病的特点,制订各种不同的膳食配方,从而缓解症状,改善营养状况和饮食结构。本研究结果显示:干预后观察组患者Scr、BUN以及Upro的改善优于对照组,差异有统计学意义(P<0.05),表明营养指导与饮食控制可以有效改善老年CKD患者的肾功能代谢指标,且观察组患者干预后的ALB和PA改善较为明显,差异有统计学意义(P<0.05),表明个体化的营养治疗方案能够改善老年CKD患者的营养状况。
综上所述,营养不良导致的各种感染风险仍是加速CKD进展的高危因素之一[10]。营养指导与饮食控制以及患者良好的依从性能有效改善患者的营养状况,延缓慢性肾脏病的发展进程。因此,医护人员应对住院老年CKD患者的营养状况进行筛检和评估,及早发现营养不良并进行干预,对提高其生活质量、改善疾病预后有重要意义。
[1] Qureshi AR,Alvestrand A,Danielsson A,et al.Factorspredicting Malnutrition in Hemodialysis Patients:a Cross-sectional study [J].Kidney Int,1998,53(3):773-782.
[2] Mak RH,Ikizler TA,Kovesdy CP,et al.Wasting in Chronic Kidney Disease[J].J Cachexia Sarcopenia Muscle,2011,2:9-25.
[3] Bonanni A,Mannucci I,Verzola D,et al.Protein-energy Wasting and Mortality in Chronic Kidney Disease[J].Int J Environ Res Public Health,2011,8:1631-1654.
[4] Guigoz Y,Vallas BJ,Garry PJ.Assessing the Nutritional Status of the Elderly:the mini nutritional assessment as part of the geriatric evaluation[J].Nutr Rev,1996,54:59-65.
[5] 张玉侠.慢性肾脏病防治新理念[J].实用药物与临床,2006,9(4):203-205.
[6] 王雪梅,赵静静.慢性肾脏疾病营养治疗[J].医学信息,2011,5(5):2642-2645.
[7] Kopple JD.History of Dietary Protein Therapy for the Treatment of Chro-nicrenal[J].disease from the mid 1800,2002,22:278-283.
[8] Koromath FS,Sumarmi,Hermawan AG. Infectious Disease Pattern Andserum Albumin Levels in Elderly People Hospitalized at Dr. MoewardiHospital Surakarta during 2004[J]. Acta Med Indones,2008,40:114-116.
[9] 阮晶,黄萍,林洁,等.慢性肾脏病在社区的筛查和干预-困惑与挑战[J].中国全科医学,2010,13(1):260.
[10] 刘旭利,程庆砾.营养治疗在老年慢性肾脏病患者中的应用及进展研究[J].中华临床医师杂志,2013,7(10):4493-4495.
王艳(1981-),女,北京,本科,主管护师,从事临床护理工作
R473.6,R692
B
1002-6975(2015)17-1623-03
2015-03-25)
