甲状腺功能减退症患者的血细胞计数及红细胞变化的临床意义
2015-01-16孙家忠
张 淳 湛 疆 孙家忠
甲状腺功能减退症(hypothyroidism),简称甲减,是多种病因所致甲状腺组织破坏,导致血循环中甲状腺激素分泌不足,机体代谢水平严重减低,从而引起的一组症群,是临床常见的一种内分泌疾病[1~3]。该病起病常隐匿,临床表现复杂多样化,故常易误诊漏诊。甲状腺激素生理功能非常广泛,可影响机体的生长发育、组织分化、糖脂类代谢等,从而涉及到诸多器官的生理功能,其中包括造血系统功能。一旦甲状腺功能低下或甲状腺激素分泌缺乏,可严重影响造血系统导致贫血。研究表明,甲减患者往往伴有不同程度的贫血症状,临床上称为甲减性贫血[4,5]。因此,本研究拟检测临床甲减患者的血细胞计数及红细胞变化情况,以期为临床诊断及治疗甲减合并贫血提供一定的辅助诊疗价值,现将分析结果报道如下。
资料与方法
1.一般资料:选取笔者医院内分泌科于2013 年1 ~12 月收治的甲状腺功能减退症患者(甲减组)102 例,同期健康体检患者(对照组)118 例。入选标准:①所有临床甲减患者均经临床明确诊断,即TSH >10mIU/L,FT3、FT4均降低,临床症状较明显;②排除急慢性感染、其他重要脏器疾病、肿瘤、其他内分泌异常及其他自身免疫性疾病患者;③对照组患者各项检查指标均正常的身体健康者。甲减组患者年龄范围为3 ~34 岁,平均年龄为14.1 ±5.2 岁;男性39 例,女性63 例,其中85 例为初发原发性甲减患者,17 例为自身免疫性甲减患者。对照组患者年龄范围为2 ~30 岁,平均年龄为15.2 ±5.1 岁;男性46 例,女性72 例。
2.方法:(1)仪器设备:甲状腺激素水平的测定采用日本AIA-1800 全自动化学发光免疫分析仪进行检验;血细胞计数与红细胞主要参数的测定采用美国雅培CELL -DYN1600全自动血细胞分析仪进行检验。(2)甲状腺激素的测定:两组患者均为无抗凝剂管清晨空腹采集静脉血3ml,分离血清后2h 内完成检测。其中促甲状腺激素(thyroid stimulating hormone,TSH)采用双抗体夹心光化学法;血清游离甲状腺素(free thyroxine,FT3)和游离三碘甲状腺原氨酸(free triiodothyronine,FT4)均采用直接竞争免疫发光法。(3)血细胞计数与红细胞主要参数的测定:两组患者均为乙二胺四乙酸二钾(EDTA-K2)抗凝管清晨空腹静脉抽血,采用美国雅培CELL-DYN1600 全自动血细胞分析仪及配套试剂做血细胞分析,主要检测指标有:红细胞(red blood cell,RBC)、白细胞(white blood cell,WBC)、血小板(platelet,PLT)计数、血红蛋白(hemoglobin,Hb)、血细胞比容(hematocrit,HCT)、红细胞平均容积(mean corpuscular volume,MCV)、红细胞平均血红蛋白量(mean corpuscular hemoglobin,MCH)、红细胞平均血红蛋白浓度(mean corpuscular hemoglobin concentration,MCHC)和红细胞分布宽度(red blood cell distribution width,RDW)。
3.统计学方法:采用统计软件SPSS 16.0 对数据进行分析,计量资料以均数±标准差(±s)表示,并采用独立样本t检验,相关性分析采用Spearman 分析,以P <0.05 为差异有统计学意义。
结 果
1.两组患者的激素水平:两组患者的甲状腺激素水平如表1 所示。与对照组相比较,甲减组患者的TSH、FT3和FT4均显著降低,差异具有统计学意义(P <0.05)。

表1 两组患者的激素水平比较
2.两组患者的血细胞计数水平:两组患者的血细胞计数情况如表2 所示。与对照组相比,甲减组患者的RBC 明显降低[(3.50 ±0.32)×1012/L],差异具有统计学意义(P <0.05);而WBC 和PLT 在两组间比较,差异无统计学意义(P >0.05)。
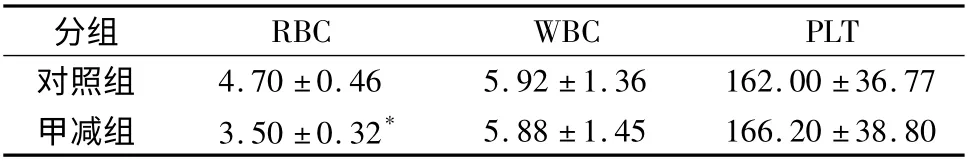
表2 两组患者的血细胞计数水平比较(×1012/L)
3.两组患者的红细胞主要参数变化情况:两组患者的红细胞主要参数变化情况如表3 所示。与对照组相比,甲减组的红细胞平均容积(MCV)、红细胞平均血红蛋白量(MCH)、红细胞平均血红蛋白浓度(MCHC)、血红蛋白(Hb)、血细胞比容(HCT)和红细胞分布宽度(RDW)差异均具有统计学意义(P <0.05)。
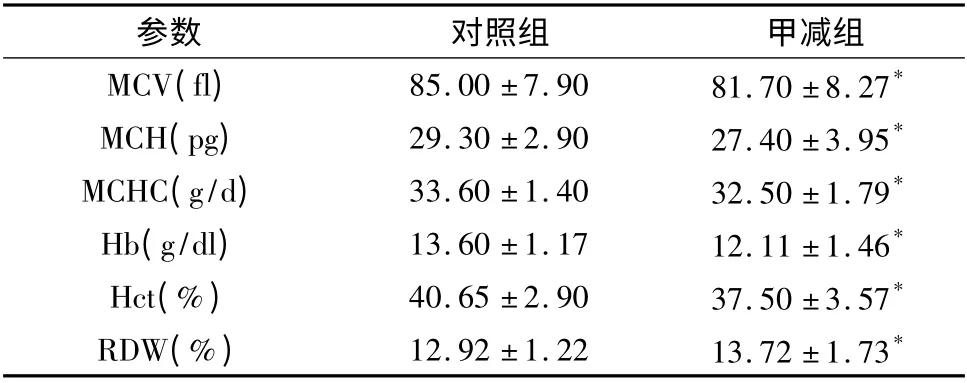
表3 两组患者的红细胞主要参数变化情况比较
4.两组患者的红细胞主要参数变化情况与甲状腺激素水平的相关性:如表4 ~6 所示,甲减组患者的红细胞主要参数MCV、MCH、MCHC、Hb、HCT 和RDW 与TSH 呈负相关,而与FT3、FT4呈正相关(P <0.05)。
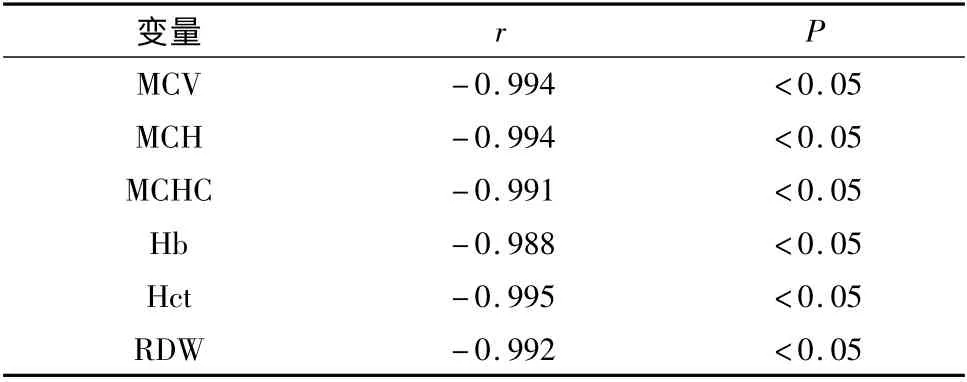
表4 MCV、MCH、MCHC、Hb、HCT、RDW 水平与TSH 水平的相关性
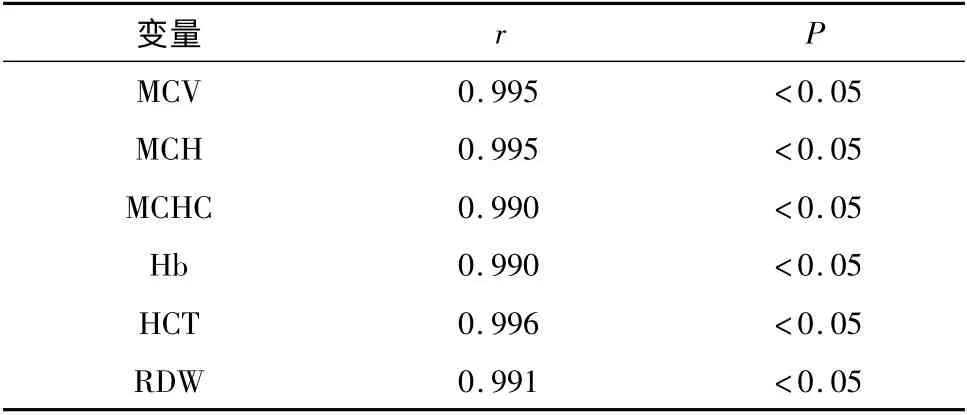
表5 MCV、MCH、MCHC、Hb、HCT、RDW 水平与FT3 水平的相关性
讨 论
甲状腺是人体最大的内分泌腺体,其主要功能是合成甲状腺激素(T3和T4),作用于多种细胞和器官,调节机体代谢。甲状腺激素分泌缺乏时,可导致造血组织代谢率降低,血浆及红细胞内铁更新率降低,组织耗氧量下降导致促红细胞生成素(erythropoietin,EPO)分泌减少。此外,甲状腺激素本身可直接通过调节肾上腺素能神经系统刺激血细胞生成,一旦其分泌减少,该作用将明显减弱,从而导致造血功能异常发生贫血等症状。
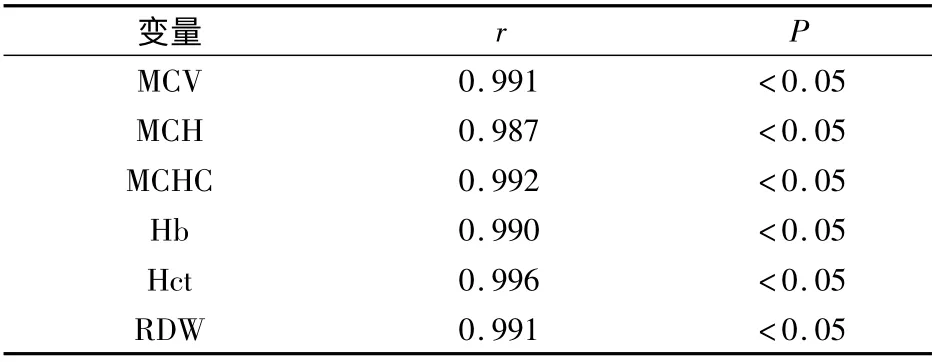
表6 MCV、MCH、MCHC、Hb、HCT、RDW 水平与FT4 水平的相关性
Geetha 等[6]研究发现与甲状腺功能正常者比较,甲亢及甲减患者的RDW 和MCV 差异明显。Kawa等[7]报道甲减患者RBC、Hb、MCH、MCHC 较正常对照组均显著降低。而本研究结果发现与正常健康者相比较,甲减患者的RBC 及其主要参数MCV、MCH、MCHC、Hb 及HCT 均降低,且与TSH、FT3和FT4具有显著相关性,而WBC 和PLT 并未表现出统计学差异。由此可见,甲状腺功能减退症患者的RBC 及红细胞主要参数均表现出不同程度的异常。究其原因可能在于以下几点:①甲状腺素缺乏抑制造血功能,EPO 合成减少[8];②部分甲减患者属于自身免疫性甲减,机体内可能存在程度不一的抗红细胞抗体,从而引起自身免疫性溶血性贫血[9];③甲状腺激素分泌缺乏时,患者常食欲不振,胃酸分泌减少,胆囊收缩减弱,可影响铁吸收,造成合成红细胞及血红蛋白的原料不足[10];④此外,甲状腺激素减低者往往自身免疫功能异常,可造成胃黏膜萎缩、内因子缺乏,也可影响造血功能[11,12]。
由此可见,RBC 主要参数Hb 等的水平检测对甲状腺功能减退症的临床诊断和治疗具有重要的辅助价值,如若贫血患者合并有甲减其他临床表现如甲状腺肿大等可进一步明确是否存在甲减。此外,这些指标的定期监测可在一定程度上作为甲减合并贫血患者病情的观察指标或疗效指标之一,严重贫血患者应给予甲状腺素治疗之外的抗贫血治疗,用于判断甲减患者贫血症状是否纠正,从而能进一步避免病情的恶化。因此,临床诊断及治疗过程中应对RBC 及其主要参数予以高度的重视。
1 Dayan CM,Panicker V. Hypothyroidism and depression[J]. Eur Thyroid J,2013,2(3):168 -179
2 Sharma AK,Arya R,Mehta R,et al. Hypothyroidism and cardiovascular disease:factors,mechanism and future perspectives[J]. Curr Med Chem,2013,20(35):4411 -4418
3 Gessl A,Lemmens -Gruber R,Kautzky -Willer A. Thyroid disorders[J]. Handb Exp Pharmacol,2012,(214):361 -386
4 Bashir H,Bhat MH,Farooq R,et al. Comparison of hematological parameters in untreated and treated subclinical hypothyroidism and primary hypothyroidism patients [J]. Med J Islam Repub Iran,2012,26(4):172 -178
5 Baranowski E,Hfigler W. An unusual presentation of acquired hypothyroidism:the Van Wyk-Grumbach syndrome[J]. Eur J Endocrinol,2012,166(3):537 -542
6 Geetha JP,Srikrishna R. Role of red blood cell distribution width(rdw)in thyroid dysfunction[J]. Int J Biol Med Res,2012,3(2):1476 -1478
7 Kawa MP,Grymula K,Paczkowska E,et al. Clinical relevance of thyroid dysfunction in human haematopoiesis:biochemical and molecular studies[J]. Eur J Endocrinol,2010,162(2):295 -305
8 Ng YY,Lin HD,Wu SC,et al. Impact of thyroid dysfunction on erythropoietin dosage in hemodialysis patients[J]. Thyroid,2013,23(5):552 -561
9 Wémeau JL,Proust-Lemoine E,Ryndak A,et al. Thyroid autoimmunity and polyglandular endocrine syndromes[J]. Hormones:Athens,2013,12(1):39 -45
10 田杰,闫吉. 甲减性贫血患者血清中SF、FA、VB12的水平及临床意义[J].放射免疫学杂志,2003,16(2):120 -121
11 楚能武,吴庆彬,章秋.自身免疫性甲状腺病相关肾病的研究进展[J].安徽医药,2009,13(5):467 -468
12 Boelaert K,Newby PR,Simmonds MJ,et al. Prevalence and relative risk of other autoimmune diseases in subjects with autoimmune thyroid disease[J]. Am J Med,2010,123(2):183.e1 -e9
