输注新鲜或库存红细胞悬液对患者术后影响的临床研究
2015-01-16韩静霏
韩静霏 张 秦 范 涛 郑 宏
输血是现今临床诊疗工作中一项基本的治疗与抢救措施,随着血液保护技术的发展,临床需血量的增多,输血的目的不仅限于改善患者的血容量,输注后带来的有效性与安全性也受到医师更多的关注与探讨。红细胞( RBC) 需要经过采集、离心、过滤等一系列的保存技术进行体外储存,而在储存期间随着时间的延长,会发生形态的变化、聚集性的改变、携氧能力的下降、免疫原性的增加,这些改变都可能会增加患者输血相关不良并发症的风险。输注储存时间较长的红细胞悬液对重大手术患者的预后会产生什么样的影响,国内未见明确的报道[1~3]。本研究纳入骨科重大手术,因此类手术具有创伤大、失血量多、围术期输注红细胞悬液比例高,易受输血相关因素影响预后。本研究根据红细胞“储存损伤”的特点,评价输注库存红细胞悬液是否增加了手术患者的输血相关不良并发症,同时评价输血量对手术患者输注新鲜或库存红细胞悬液预后的影响,为临床输血的合理应用提供理论依据,减少输血相关并发症的发生,改善手术患者预后,提高输血质量。
资料与方法
1.临床资料:本研究为单中心前瞻性队列研究,(1) 纳入标准:①2013 年1 ~12 月择期首次行骨科手术; ②年龄15 ~65 岁,BMI 指数18 ~25kg/m2,性别种族不限; ③ASA 分级Ⅰ~Ⅱ级;④围术期出血量大于全身血容量的20%;⑤围术期输注红细胞≤10U;⑥凝血功能正常者。( 2) 排除标准: ①合并恶性肿瘤患者;②慢性心血管疾病患者; ③合并血液疾病; ④术前已存在发热、感染; ⑤术前有放化疗史; ⑥使用免疫抑制剂患者;⑦不稳定心绞痛及近期3 个月发作心绞痛患者;⑧凝血功能障碍者;⑨肺部疾病患者。
2.麻醉方法: 入手术室开放外周静脉,常规吸氧,监测心电图、血压、氧饱和度。静脉注射咪达唑仑0.05mg/kg、丙泊酚2mg/kg、芬太尼3 ~5μg/kg、罗库溴铵0.5mg/kg 麻醉诱导,气管插管后行机械辅助通气,监测呼气末二氧化碳分压35 ~45mmHg。麻醉维持:静脉泵注丙泊酚3 ~5mg/( kg·h) ,罗库溴铵0.15mg/( kg·h) ,间断静脉注射芬太尼5 ~12μg/kg,维持术中血压及心率平稳,使其波动幅度不超过基础值的20%。根据患者基础水平及术中出血量,术中给予琥珀酰明胶和0.9%氯化钠注射液,密切监测患者血红蛋白变化,依据《临床输血技术规范》血红蛋白≤7g/dl 为标准给予红细胞悬液输注。
3.分组:(1) 患者根据围术期输注红细胞的储存天数进行分组,围术期输注红细胞储存时间≤14 天为新鲜组,输注红细胞储存时间>14 天为库存组,由于红细胞在储存2 周后开始发生明显改变[4]。将新鲜红细胞与库存红细胞的分组确定在14 天; 且14 天的分组也符合较多国外文献关于库存红细胞研究的界定。围术期输注混合红细胞( 兼有输注≤14 天和>14 天的红细胞悬液) 排除在本临床研究之外,减少了混杂因素的干扰。且红细胞储存期限为35 天。(2) 根据患者输注红细胞悬液的量,分为≤2U、3 ~4U、≥5U 3 组,并且每组再分为新鲜组( ≤14 天) 和库存组( >14 天) 。评价不同输血量时,新鲜或库存红细胞对手术患者预后的影响。
4.观察及预后指标:记录患者人口学基本资料、术前血红蛋白、术中总出血量、术后24h 血红蛋白等。(1) 预后判断指标:肺部感染、术后再次输血率、切口愈合情况、心血管不良事件的发生、降钙素原( PCT) 水平、血浆D -二聚体浓度、两组住院天数、ICU 转入率。( 2) 肺部感染诊断指标: 影像学检查肺部炎症阴影或不张,气管支气管炎症,临床出现咳嗽咳痰≥3 天,听诊肺部出现啰音等4 项中任意1 项。(3) 术后再输血率:术后24h 内再次输注红细胞。(4) 切口愈合情况: 甲级愈合:切口未出现红、肿、脓等感染; 乙级愈合: 切口延迟愈合或拆线。心血管不良事件以美国心脏病学会( AHA) 为诊断标准:①围术期出现恶性心率失常: 伴有严重血流动力学障碍( 血压或心率下降幅度超过术前水平的30%) ,出现心房颤动或室性期前收缩、室性心动过速等;②心肌缺血:ECG 显示ST段下斜压低≥1mm;③不稳定型心绞痛:术后心前区疼痛时间≥30min,或ECG 出现Q 波、ST 段压低或弓背抬高;④心源性死亡:由于心肌梗死、心力衰竭和心律失常等导致的死亡。
5.统计学方法:采用SPSS 15.0 统计学软件进行分析。正态分布的计量资料以均数±标准差(±s) 表示,组间比较采用成组t 检验,计数资料比较采用卡方χ2检验。以P <0.05为差异有统计学意义。
结 果
根据纳入标准,本研究共纳入273 例患者,共输注1003U 红细胞悬液。由表1 看出,两组患者人口学基本资料比较差异无统计学意义,纳入的手术类型中,以脊柱畸形、椎体病变、四肢骨折为主。两组患者术后24h 血红蛋白相比,差异有统计学意义( P <0.05,表2) ,其余手术情况差异无统计学意义。两组患者预后指标的判断看出,术后再输RBCs 率、肺部感染发生比、心血管不良事件发生数、降钙素原PCT,比较差异有统计学意义( P <0.05,表3) 。表明输注>14 天的库存组术后可能需要输注更多的红细胞悬液,发生肺部并发症及心血管不良事件的风险要高于输注新鲜红细胞组。由表4 看出随着输血量的增多,ICU 转入率、术后再输RBCs 率、肺部感染发生比、心血管不良事件发生数的比例增高。输注3 ~4U红细胞悬液时,术后再输RBCs 率、肺部感染发生比、心血管不良事件发生数的差异有统计学意义,输注≥5U红细胞悬液时,肺部感染发生比、心血管不良事件发生数的差异有统计学意义。

表1 两组患者人口学一般资料
表2 两组患者手术一般情况(±s)

表2 两组患者手术一般情况(±s)
与新鲜组比较,* P <0.05
手术观察指标 新鲜组( ≤14 天) 库存组( >14 天)11.606 ±1.445 11.214 ±1.771总失血量( ml) 1082.857 ±514.306 978.571 ±482.21总输RBCs 量( U) 3.886 ±1.841 3.634 ±1.328术后24h 血红蛋白( g/dl) 10.174 ±0.739 8.727 ±0.83*手术时间( h)术前血红蛋白( g/dl)4.114 ±1.078 4.669 ±0.749

表3 两组患者预后指标的判断[n( %) ]
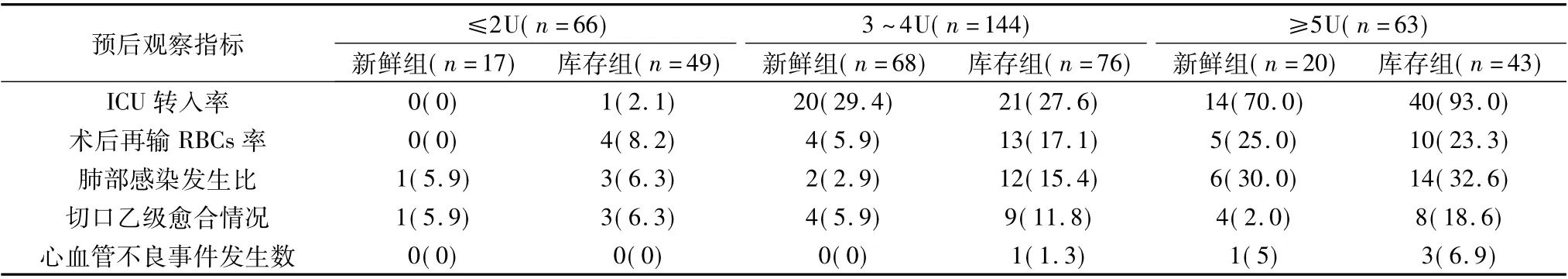
表4 输血量对两组患者预后指标的影响[n( %) ]
讨 论
本研究围绕输注新鲜红细胞悬液与库存红细胞悬液对手术患者的临床预后进行分析与探讨。近年较多文献研究围绕着不同的临床患者,输注储存时间较长的库存红细胞后,其术后院内感染、机械通气时间、心血管不良事件、多器官功能衰竭等较新鲜红细胞输注的发生率增加[5,6]。也有研究表明非心脏手术患者输注库存红细胞对术后增加的病死率并无直接相关性[7]。其研究结果存在较多不同。骨科手术占各综合医院手术比例中的重要位置,出血量多、需血要求大,临床医生对骨科手术要求高,若切口出现感染可能存在二次手术的风险,且骨科手术输血量跨度较大,从本研究结果看出,纳入对象的输血量为2~10U,且输注的红细胞数量均≤10U,有研究表明,大量输血会增加患者输注后严重并发症的发生率[8]。因此,本研究同时评价了输血量对患者输注新鲜或库存红细胞悬液预后的影响。
本研究结果显示,两组患者术前Hb、术中总出血量、术中总输注RBCs 量差异无统计学意义( P >0.05) ,但术后24h Hb 的差异具有统计学意义( P <0.05) 。造成这种结果可能是因为红细胞在储存期间糖酵解能量代谢逐渐停止,2,3 - 二磷酸甘油酸(2,3 -DPG) 会逐渐消耗,造成氧解离曲线的左移,减弱了氧的传递,增加了黏度和聚合力,影响血液的质量、降低红细胞运输和释放氧的能力、有效携氧量减少,虽然输注红细胞后,进入体内的2,3 -DPG 可部分可逆的恢复,但是2,3 -DPG 的功能恢复是漫长的过程,且其功能只能恢复输注血液后原有基础的50% ~70%[9]。库存红细胞的功能下降,血红蛋白将氧运送至组织的携氧能力下降,影响输注红细胞的有效性,降低了输血疗效。如果要达到相同的术后Hb量,还需输注更多的红细胞悬液来提供血红蛋白,术后可能会再次输血。这种机制的改变称为红细胞的储存损伤[10]。
本研究结果显示输注库存血患者的PCT 浓度明显高于输注新鲜红细胞组,且库存组患者术后肺部感染的发生率高于新鲜红细胞组,差异存在统计学意义( P <0.05) 。可能的原因是红细胞自身存在免疫原性,在储存后期,红细胞免疫原性增加,且同种异体血液的输注会增加患者自身免疫抑制的产生,可能会造成非溶血性的发热反应及输血相关性肺损伤[11]。
随着储存时间的延长,红细胞的结构和理化性质发生了一系列可逆或不可逆的变化,红细胞的形状由双凹圆盘状变为棘状球形,其变形能力降低,不能通过微脉管,易导致微循环障碍,易形成血栓[12]。血浆D-二聚体是交联纤维蛋白的降解产物,其浓度升高是血栓形成和继发纤溶的标志。机体血管内有活化的血栓形成、肺栓塞、急性静脉血栓形成时升高。本研究结果显示两组患者血浆D -二聚体浓度虽无统计学意义,但输注库存红细胞悬液组的血浆D-二聚体平均浓度高于输注新鲜红细胞组,可为临床预知血栓形成提供指导意义。
红细胞储存期间,NO 水平的降低和腺苷磷酸的聚集逐渐减少,会使血管舒张功能降低,导致局部组织细胞缺血、缺氧[13,14]。围术期心血管不良事件是影响患者预后的重要指标,本研究结果显示,新鲜红细胞组围术期发生1 例恶性心律失常频发室性期前收缩,使用药物进行纠正; 库存红细胞组共发生4 例心血管不良事件( 1 例心肌缺血,ST 段下斜压低≥1mm;1 例不稳定型心绞痛;2 例围术期恶性心律失常) 。骨科手术系较大手术,围术期心血管系统处于应激状态,任何不良因素都可能使心血管反应性增加,产生不良预后。本研究结果也显示两组患者心血管不良事件的发生率差异有统计学意义( P <0.05) ,输注储存时间较长的库存红细胞悬液需要严密监测患者的心功能变化,预防心血管不良事件的发生。
本研究结果显示,随着输注红细胞悬液量的增多,患者术后ICU 转入率、术后再输RBCs 率、肺部感染发生比、心血管不良事件发生数的比例逐渐增高,特别是输注红细胞量≥5U 时。这表明输血量越多,患者术后不良事件的发生率越高,有研究也显示大量输血会增加患者输注后严重并发症的发生率,是由于患者基础情况较差、术中出血量多、合并症复杂等原因造成[8]。同时,本研究显示与输注红细胞悬液的量≤2U 相比,输血量≥3U 时,术后再输RBCs 率、肺部感染发生率、心血管不良事件的发生率的差异具有统计学意义( P <0.05) ,尤其在输血量≥5U 时,心血管不良事件的发生率较高。
综上所述,对输注储存较长时间红细胞悬液的患者,需严密监测血红蛋白、感染等指标,观察患者肺部感染并发症及心血管不良事件的发生,在输血量≥3U 时,应尽量选择新鲜的红细胞悬液输注。根据患者病情及需要科学合理有效的输血,以减少输血相关并发症的发生。
1 Koch CG,Li L,Duncan A,et al. Morbidity and mortality risk associated with red blood cell and blood-component transfusion in isolated coronary artery bypass grafting[J]. Crit Care Med,2006,34( 6) :1608 -1616
2 Banbury MK,Brizzio ME,Rajeswaran J,et al. Transfusion increases the risk of infection after cardiovascular surgery[J]. J Am Coll Surg,2006 ,202(1) :131 -138
3 Koch CG,Li L,Sessler D,et al. Duration of red -cell storage and complications after cardiac surgery[J]. N Engl J Med,2008,358(12) :1229 -1239
4 Ho J,Sibbald WJ,Chin-Yee IH.Effects of storage on efficacy of red cell transfusion: when is it not safe? [J]Crit Care Med,2003,31(12) :S687 -S697
5 Weinberg JA,McGwin G Jr,Vandromme MJ,et al. Duration of red cell storage influences mortality after trauma[J]. J Trauma,2010 ,69(6) : 1427 -1432
6 Andreasen JJ,Dethlefsen C,Modrau IS,et al.Storage time of allogeneic red blood cells is associated with risk of severe postoperative infection after coronary artery bypass grafting[J]. Eur J Cardiothorac Surg,2011,39(3) : 329 -334
7 Saager L,Turan A,Dalton JE,et al. Erythrocyte storage duration is not associated with increased mortality in noncardiac surgical patients[J]. Anesthesiology,2013,118(1) :51 -58
8 Turan A,Yang D,Bonilla A,et al.Morbidity and mortality after massive transfusion in patients undergoing non-cardiac surgery[J]. Can J Anaesth,2013,60(8) :761 -770
9 Van de Watering L. Red cell storage and prognosis[J]. Vox Sang,2011,100(1) :36 -45
10 Hess JR. Red cell storage[J]. J Proteomics,2010,73(3) :368 -373
11 Long K,Meier C,Bernard A,et al.T-cell suppression by red blood cells is dependent on intact cells and is a consequence of blood bank processing[J].Transfusion,2014,54(5) :1340 -1347
12 Berezina TL,Zaets SB,Morgan C,et al. Influence of storage on red blood cell rheological properties[J]. J Surg Res,2002,102(1) :6-12
13 Gladwin MT,Kim-Shapiro DB. Storage lesion in banked blood due to hemolysis - dependent disruption of nitric oxide homeostasis[J].Curr Opin Hematol,2009,16(6) :515 -523
14 Jordan A,Weinberg. The deleterious effect of red blood cell storage on microvascular response to transfusion[J]. J Trauma Acute Care Surg,2013,75(5) :807 -812
