静脉血栓栓塞诊治过程中的困惑与思考
2015-01-12张福先
张福先
(首都医科大学附属北京世纪坛医院血管外科,北京 100038)
•专家论坛•
静脉血栓栓塞诊治过程中的困惑与思考
张福先*
(首都医科大学附属北京世纪坛医院血管外科,北京 100038)
多年来,临床虽然已在静脉血栓栓塞(VTE)的诊治方面积累了较丰富的经验,但仍然存在许多困惑。如:①急性深静脉血栓(deep vein thrombosis, DVT)形成后,有些患者通过正规的抗凝、溶栓治疗后效果良好,而有些患者则治疗效果不理想;②急性DVT形成后,患者是卧床休息?还是离床活动? 如果离床活动,何时为好?③在出现同种类型的急性DVT患者中,为何有些会发生肺动脉栓塞(PE),而有些却不会发生? ④为何有些急性DVT形成患者在积极治疗后获得良好的临床效果,但渡过急性期后,短期内又出现复发?此外,还有一些其他难以解释的问题等,值得深入探讨。
1.稳定VTE与不稳定VTE
德国著名病理学家Virchow在很早就提出了关于DVT形成的3个基本因素,即血液成分的改变(高凝状态)、血管壁的损伤(内皮细胞的破坏)以及血流的缓慢。其实,VTE是一种较为特殊的疾病,因为血栓形成与血栓消除是一对矛盾,而任何矛盾的出现都有正反两个方面。首先,血栓形成可以被认为是人体面对各种原因造成损伤后的一个反应,这种反应对机体有防御作用,也有修复作用,这是有利的一面。但血栓形成后发生的一系列血液动力学改变及炎性过程,对人体也可以产生负面反应。这种负面反应最初可以在不影响人体的正常生理过程中默默地进行自我调整,最终达到新的平衡。当新的血栓形成小于自身的抗凝与溶栓能力时,疾病则向好的方面发展,甚至可以在无需就诊的情况下自愈,这种平衡被称为正面平衡。当新的血栓形成与自身的抗凝与溶栓能力相等时,这种平衡被称为稳定平衡,疾病处于稳定状态。而只有当新的血栓形成大于自身的抗凝与溶栓能力时,这种平衡被称为不稳定平衡或负平衡,此时疾病向不良方向发展。而在临床上需要干预的,正是那些产生负平衡的人群。临床干预的目的,就是要使负平衡状态转向正平衡或稳定平衡状态。然而,在临床上如何掌握好干预的方法和力度,并非是一个简单的问题。因为在临床干预之前,机体的自身调整已经开始。只有正确地把握好干预的方法和力度,疾病才能向好的方向发展,治疗才有良效;反之,治疗就无效或不理想。
近日注意到,在国际上关于VTE的相关文献中,出现“稳定(stable)和不稳定(unstable)”的报道。Stein and Matta 报告[1],21 390 例不稳定VTE患者,抗凝+溶栓与单纯抗凝相比,死亡率为14.5% vs 47.0% ,危险因素减少了69.0%。另一组6 630例不稳定VTE患者植入滤器(unstable) +溶栓,致死性PE发生率为 7.6%;而没有接受植入滤器 (unstable) +溶栓的38 000例患者中,致死性PE发生率为52.0%。表明对不稳定VTE患者,
有效的防治措施可以减少了85%的危险因素,而植入滤器可以明显减少患者的住院死亡率。对稳定VTE患者,在接受溶栓治疗的同时,滤器植入可以明显减少患者的住院死亡率;而对于没有同时接受溶栓治疗的患者,滤器植入并没有明显减少患者的住院死亡率[2]。(图1)。因此在VTE治疗中,判断VTE的稳定与不稳定非常重要。但如何界定VTE的稳定与不稳定,目前在国际上还没有明确的规范。有一点可以明确,即发病时间的长短不是判断VTE稳定与不稳定的主要或唯一标准。患者的临床症状、彩色多谱勒超声检查、D2-聚体检查等,可能对VTE稳定与不稳定的判断有一定的指导意义。对于不稳定VTE,治疗应该是积极的;而对于稳定VTE,过度的积极治疗往往不但不能带来益处,反而会引起不良反应。因为在人体机体内和周围环境中,时刻存在着有害因素,治疗的目的是要避免、降低、预防由这些有害因素带来的不良反应的出现,而不是刺激或者激惹其出现。
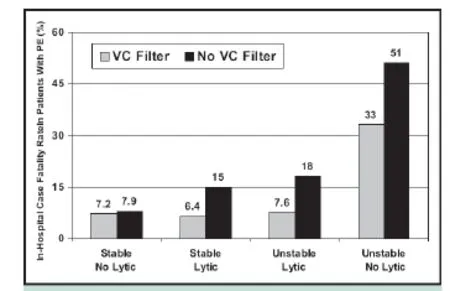
图1 稳定与不稳定血栓与致死性PE发生的关系
2.急性DVT形成后,患者是卧床休息?还是离床活动? 如果离床活动,何时为好?
按照传统的观念,考虑早期活动可能增加血栓脱落并增加PE发生的风险,因此对急性深静脉血栓形成患者,多要求其严格卧床休息一段时间。这种理论缺少有力的事实依据,但是在过去的几十年中,却一直是临床医生所遵循的治疗方式。虽然,适当的运动是预防血栓形成的好方法,但对于急性DVT形成后的患者,早期离床活动,是否会增加PE发生?目前谁也说不清楚。
1997年,Kiser和 Stefan[3]的一项回顾性研究发现,患者48~72 h卧床,48 h后下床活动者比48 h前下床活动者,PE发生率低(P=0.018);72 h后下床活动比72 h前下床活动者,PE发生率低(P=0.059)。其他一些随机对照试验及大病例的前瞻性研究均提示,在给予抗凝治疗的情况下,早期活动并不增加肺栓塞或致死性肺栓塞的发生率,这里不仅包括单纯DVT患者,还有DVT合并PE患者。
早在1999年的随机对照试验中,Schellong等[4]入选了126例近端DVT患者,其66%核素扫描确诊为无症状PE,对有症状PE不纳入研究。患者均给予抗凝及弹性压迫治疗,一组患者下肢抬高2天后自由活动6天,另一组患者严格卧床8天,之后行核素扫描显示,两组肺栓塞的发生率分别为14/63 (22%)和10/59(17%)(P= 0.25),差异无统计学意义。2001年,Aschwanden等[5]将129例患者随机分为卧床组和活动组,分别卧床和弹力绷带压迫活动4天(活动≥4 h/d),第4天时行V/Q扫描确定肺栓塞发病情况。入组时,卧床组和活动组的肺栓塞发生率分别为53.0%和44.9%;第4天时,两组肺栓塞发生率分别为10.0%和14.4%(P= 0.44)。随访3个月后,两组各有1例死于肺栓塞,总体死亡率分别为4.3%和3.3%。因此,从PE、致死性PE、总体死亡发生情况等方面综合考虑,早期活动是安全的。而目前包含病例数最多的是2005年RIETE成员做的一项前瞻性对比研究[6]。此研究在国际上首次单独分析了PE患者,研究共纳入2 650例患者,卧床组患者(DVT 1 050例,PE 385例)严格卧床3天,活动组患者(DVT 988例,PE 227例)自由活动。第15天时,行核素扫描或CTA检查。DVT患者中,卧床和早期活动患者PE发生率分别为0.7%和0.4%;PE患者中,卧床和活动患者PE复发率为0.5%和0.9%。所有患者中,共有5例发生致死性肺栓塞,其中卧床组患者3例,早期活动组患者2例。各组PE及致死性PE发生率差异无统计学意义。该项研究认为,活动既不增加DVT患者PE的发生率,也不增加非大面积PE患者的复发率。2006年,Jünger等[7]的多中心随机对照试验入选了102例近端DVT患者,其中,卧床组50例,卧床5天;活动组52例,两组均给予抗凝及弹力袜治疗,肺栓塞的发生情况分别为 8/50和3/52,卧床组患者PE发生率相对较高,但差异无统计学意义。虽然试验提前终止,且病例数有限,但研究者更倾向于推荐早期下床活动。2008年,Romera-Villegas等[8]入选了219例患者,对活动组及卧床组症状性肺栓塞的发生情况进行了研究。卧床组患者住院卧床5天,早期活动组患者在家穿弹力袜活动。结果显示,卧床组症状性肺栓塞发生率为1.9%,而活动组为2.6%(P=0.54),两组症状性肺栓塞发生率差异无统计学意义。
关于DVT的延伸,卧床会引起静脉血流瘀滞,其本身就是DVT发病的重要危险因素,特别是老年患者。因
此,DVT患者早期卧床是否会增加血栓延伸的可能,是临床一直所担心的问题。早在20多年前就有一项回顾研究提示,卧床会增加血栓的延伸,连续卧床5天以上的DVT患者,血栓延伸率达26%;而第0~2天可早期活动者,血栓延伸率仅1%[9]。既往许多相关卧床DVT患者的研究均显示,虽然给予了正规的普通肝素治疗,但血栓延伸仍然达到20%~30%[10]。
为进一步探索急性下肢深静脉血栓形成后,在血栓机化的不同时期,制动或早期活动对肺栓塞的影响,首都医科大学附属北京世纪坛医院血管外科,在国内率先开展了动物实验研究。方法是将48只新西兰白兔,根据血栓机化的不同时期,随机分为血栓机化前期组、血栓机化中期组以及血栓机化晚期组,每组再分为固定组和活动组。右侧股静脉结扎48 h,制作下肢深静脉血栓模型。血栓模型成功后,均给予抗凝治疗。血栓机化前期组中,固定组给予固定3天,活动组自由活动3天,然后两组均处死取肺行病理检查,观察肺栓塞发生率;血栓机化中期组中,固定组和活动组均固定3天,之后固定组继续固定4天,活动组放归自由活动4天,然后两组处死取病理;血栓机化晚期组中,固定组和活动组均固定7天,之后固定组继续固定7天,活动组放归自由活动7天,之后处死取病理。结果发现,血栓形成后,血栓机化前期组中,固定组和活动组兔肺栓塞发生率分别为50.0%、37.5%,肺叶栓塞发生率分别为17.5%、15.0%;血栓机化中期组中,固定组和活动组兔肺栓塞发生率分别为37.5%、25.0%,肺叶栓塞发生率分别为12.5%、10.0%;血栓机化晚期组中,固定组和活动组肺栓塞发生率分别为37.5%、37.5%,肺叶栓塞发生率分别为12.5%、15.0%。血栓机化的3个阶段中,固定组和活动组肺栓塞、肺叶栓塞发生率,差异均无统计学意义。由此认为,兔急性下肢深静脉血栓形成后,在抗凝治疗前提下,在血栓机化的不同时期,早期活动并不提高肺栓塞的发生率。虽然无论是国际文献报道,还是上述动物实验,都有一些良性结果提示,急性肢体深静脉血栓形成后,患者早期离床活动是安全和有益的。但目前在临床实践上,还不敢贸然鼓励急性下肢深静脉血栓形成后的患者早期离床活动,其原因是多方面的。
3.急性肢体深静脉血栓形成后,哪些患者可能发生PE?
肢体深静脉血栓形成后,给人体带来的危害除血栓本身外,主要是PE和血栓术后综合征。然而在相同的疾患群中,为什么有人发生PE,有人不发生?显然对于VTE,尚有很多问题没有研究清楚。但是,早日理清这些问题却非常重要。因为在当前的临床实践中,针对肢体深静脉血栓形成后的患者,很少有人常规去筛查PE。只有当一些患者出现症状性PE后,才会引起重视,并采取相关治疗、预防措施及手段。显然这是相当被动的,有时还会产生一些不良后果。关于肢体深静脉血栓形成后与PE发生的关系中,有一点是可以明确的,即在血栓出现在右侧肢体的患者中,更容易发生PE。其原因为:① 腔静脉与左髂静脉成钝角,与右髂静脉成锐角;② 右髂总动脉走行于左髂静脉前,对其有压迫作用;③ 部分人左髂静脉与股静脉交界处有先天性狭窄和膜状结构。由于上述原因,左下肢静脉回流要比右下肢缓慢,易发生血栓,但形成静脉血栓后却不易脱落,故不易发生肺动脉栓塞。相反,右下肢静脉回流要好于左下肢,发生血栓的机会少于左下肢,但一旦形成血栓,其发生肺动脉栓塞的机会却要多于左下肢。有关这些问题,在既往的研究中已经得到证明。
首都医科大学附属北京世纪坛医院血管外科对2002年至2008年入院治疗并有详细资料记载的188例急性肢体深静脉血栓形成的患者进行了系统研究。所有入组病例被分为未发生PE和发生PE两组,并进行不同程度的详细分析和对比,分析内容包括患者的年龄、性别、血栓部位、DVT分型、DVT发生原因、合并疾病、血液生化指标(包括ALT、AST、TRIG、CHOL、LDH、CPK、CK-MB、GLU、CRE)和凝血功能检测等。结果表明:①DVT发生的部位对于PE的发生有明显影响,近端肢体的DVT和发生在右下肢的DVT,更易发生PE,其中,发生在近端者36例,远端者10例(表1);②相关危险因素的存在容易导致DVT的发生,同时也增加了PE发生的危险(图2、图3及表2)。当然,还有待进一步深入细致的调查和研究。
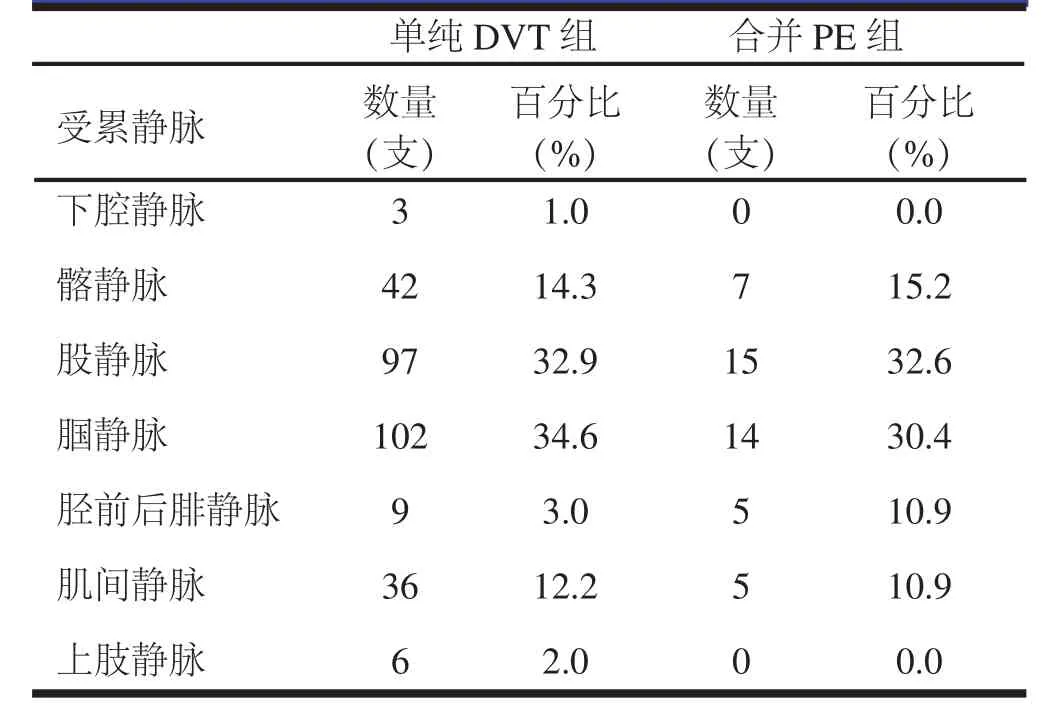
表1 DVT发生部位在两组的分布情况
4.为何有些急性VTE形成患者通过积极治疗后,获得良好临床效果,但渡过急性期后,短期内又出现复发?
VTE疾病是一个血栓繁殖与溶解相互转变的动态发展过程。在不同时期,血栓的繁殖与溶解平衡会发生变化,由此导引着疾病趋向于好转或恶化。而在没有进行有效治疗和良好控制的VTE患者中,至少会有1/3的患者病情发生恶化。因此,积极治疗该类疾病非常重要。然而在临床实践中发现,尽管对于急性VTE下肢深静脉血栓形成后患者进行了正规的抗凝治疗,但仍然会有一些患者出现复发。当VTE渡过急性期后,复发的主要原因有:①造成VTE发生的原因是否消失;②急性期VTE的治疗是否及时有效。有一组1 021例VTE患者在接受规范的抗凝治疗期间,VTE复发率为:7天为1.5%,14天为3.2%,21天为4.1%,3个月为 6%[11]。之所以会出现VTE复发,说明在相关的各个方面没有很好地认清和控制复发者的病情。应该记住,对于VTE的治疗,规范不等于有效。因为规范仅代表着大多数情况,但缺乏对特殊情况下的处理能力。因此,需要针对不同患者制定不同的治疗方案,以及渡过急性期后的抗凝计划,这就是个体化治疗。同时,更要重视对造成VTE发生的原因进行有效的干预和控制。
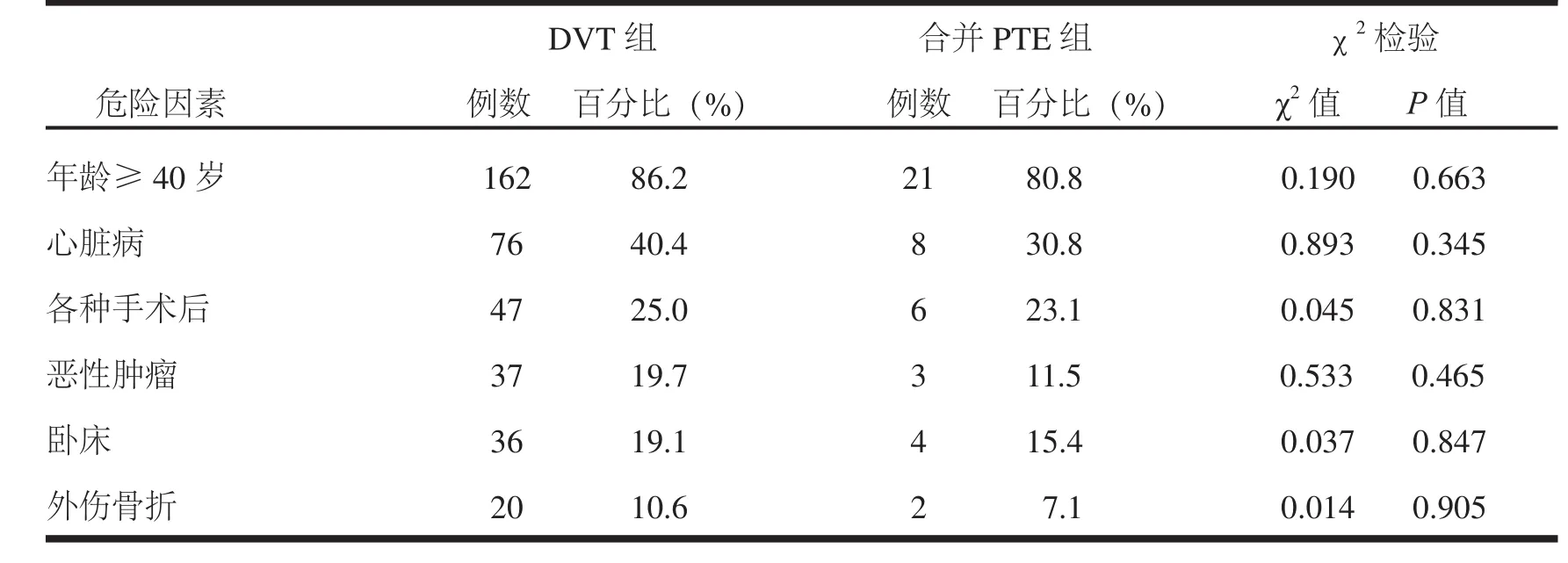
表2 危险因素在DVT组与DVT合并PE组中的比较
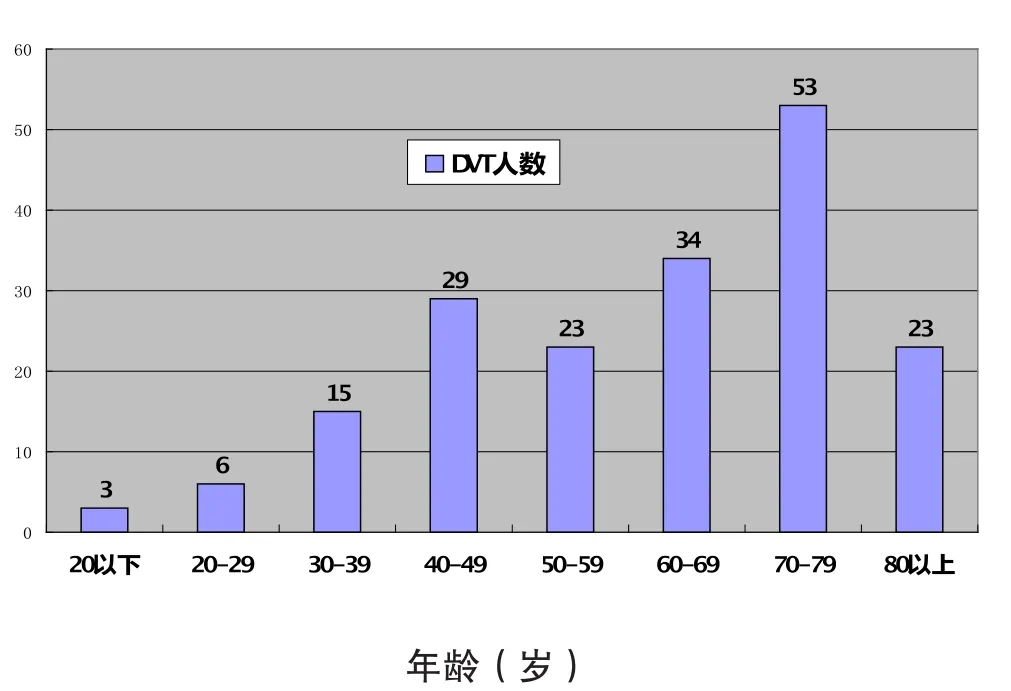
图2 188例DVT患者的年龄分布
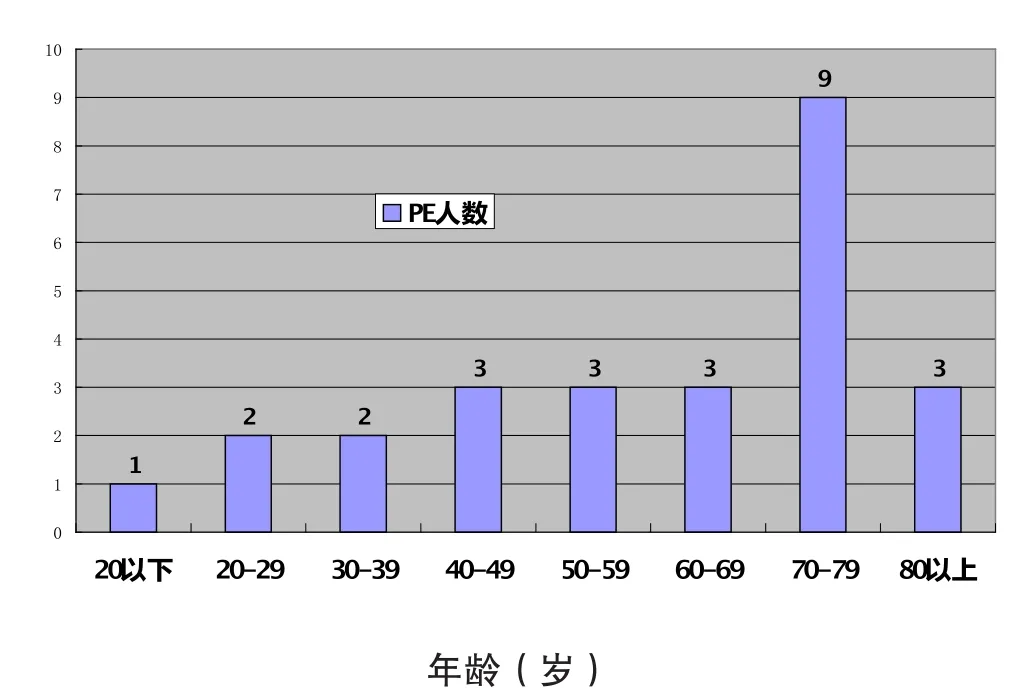
图3 DVT合并PE患者的年龄分布
[1] Stein PD, Matta F.Thrombolytic therapy in unstable patients with acute pulmonary embolism: saves lives but underused.Am J Med, 2012, 125:465-470.
[2] Stein PD, Matta F, Keyes DC, et al.Impact of vena cava filters on in-hospital case fatality rate from pulmonary embolism.Am J Med, 2012, 125:478-484.
[3] Kiser TS, Stefan VA.Pulmonary embolism in rehabilitation patients: relation to time before return to physical therapy after diagnosis of deep vein thrombosis.Arch Phys Med Rehabil, 1997, 78:942-945.
[4] Schellong SM, Schwarz T, Kropp J, et al.Bed rest in deep vein thrombosis and the incidence of scintigraphic pulmonary embolism.Thromb Haemost, 1999, 82(suppl 1):127-129.
[5] Aschwanden M, Labs KH, Engel H, et al.Acute deep vein thrombosis: early mobilization does not increase the frequency of pulmonary embolism.Thromb Haemost, 2001;85:42-46.
[6] Trujillo-Santos J, Perea-Milla E, Jiménez-Puente A, et al.RIETE Investigators.Bed rest or ambulation in the initial treatment of patients with acute deep vein thrombosis or pulmonary embolism: findings from the RIETE registry.Chest, 2005;127:1631-1641.
[7] Jünger M, Diehm C, Störiko H, et al.Mobilization versus immobilization in the treatment of acute proximal deep venous thrombosis: a prospective, randomized, open, multicentre trial.Curr Med Res Opin, 2006;22:593-602.
[8] Romera-Villegas A, Cairols-Castellote MA, Vila-Coll R, et al.Early mobilisation in patients with acute deep vein thrombosis does not increase the risk of a symptomatic pulmonary embolism.Int Angiol, 2008;27(6):494-499.
[9] Schulman S: Studies on the medical treatment of deep vein thrombosis.Acta Med Scand Suppl, 704:1-68, 1985.
[10] Egermayer P.The effects of heparin and oral anticoagulation on thrombus propagation and prevention of the postphlebitic syndrome: a critical review of the literature.Prog Cardiovasc Dis, 2001;44:69-80.
[11] Douketis JD, Foster GA, Crowther MA, et al.Clinical risk factors and timing of recurrent venous thromboembolism during the initial 3 months of anticoagulant therapy.Arch Intern Med, 2000, 160:3431-3436.
*通信作者:张福先,E-mail:fuxian@263.net
