CT对胰腺实性假乳头状瘤的临床诊断价值:26例病例报告
2015-01-03
(中国医科大学附属第一医院胃肠外科,沈阳 110001)
CT对胰腺实性假乳头状瘤的临床诊断价值:26例病例报告
Significance ofCTfor ClinicalDiagnosisofSolid Pseudopapillary Tumor of Pancreas:A Reportof26 Cases
李阔,盛伟伟,周建平,李昱骥,孔凡民,董明
(中国医科大学附属第一医院胃肠外科,沈阳 110001)
分析手术治疗的26例胰腺实性假乳头状瘤患者的CT特征,并与病理对照。胰腺实性假乳头状瘤的CT表现具有一定的特异性,通过影像学分析结合病史,可以做出正确的术前诊断。
胰腺肿瘤;胰腺实性假乳头状瘤;CT;诊断
胰腺实性假乳头状瘤(solid pseudopapillary tumor of the pancreas,SPTP)是一种少见的良性或低度恶性的胰腺肿瘤,占全部胰腺肿瘤的0.13%~2.7%,胰腺外分泌肿瘤的1%~2%[1]。外科手术是目前主要的治疗方法,预后良好。本文就SPTP患者的CT表现进行分析探讨。
1 材料与方法
1.1 临床资料
收集我院2009年12月至2013年10月期间手术确诊为SPTP的26例患者的临床资料。其中男性3例,女性23例,男女比例1∶7.7。年龄14~63岁(平均37.5岁)。16例以腹痛为首发症状就诊,7例为体检时发现,2例为治疗其他疾病时偶然发现,还有1例以血尿为首发症状就诊。本组患者中5例未进行肿瘤标记物检测,18例肿瘤标记物检测未见异常;余者1例CA125为44 U/mL(正常值上限为35 U/mL);1例CA199为49 U/mL(正常值上限为27 U/mL),甲胎蛋白为32 μg/L(正常值上限为7 μg/L);1例癌胚抗原为4.75 μg/L(正常值上限为4.3 μg/L)。所有病例均无恶病质症状。
1.2 方法
所有病例均采用我院64排螺旋CT检查,肘静脉注入对比剂100 mL,注射速度为2~3 mL/s。观察平扫、动脉期(20~25 s)及延迟期(100~120 s)的CT影像特征,包括肿瘤位置(胰头、胰颈、胰体、胰尾)、大小、形状(圆形、卵圆形、贝壳形、分叶形)、包膜(完整、中断、无包膜)、囊实比(囊性为主、实性为主、囊实相当)、生长方式(外生、浸润、膨胀)、与周围组织关系、血管侵袭、转移、胰导管直径、淋巴结改变、强化方式、出血、钙化,并结合病理探讨CT影像学特点与病理之间的关系。
1.3 统计学分析
2 结果
2.1 CT特征
所有病灶均为单发,6例位于胰头,1例位于胰颈,6例位于胰体,11例位于胰体尾,2例位于胰尾。瘤体的长轴为2.2~12.2 cm,平均直径为6.1 cm。其中,2.2~4.0 cm的8例,4.1~6.0 cm的6例,6.1~8.0 cm的7例,8.1~10.0 cm的3例,10.1~12.2 cm的2例。
病灶为圆形16例,卵圆形6例,分叶状4例(其中1例表现为哑铃型)。包膜完整者20例,不完整者3例,无包膜者3例。20例包膜完整的病例中,平扫CT多不能明确分辨出包膜结构。CT增强后,病灶与周围组织形成了清晰的分界(图1A),术中观察及术后病理均证实包膜完整。20例表现为膨胀性生长,2例为外生生长,4例为浸润生长(病理证实为恶性)。膨胀与外生生长主要表现为周围组织器官及血管的压迫。其中2例包绕血管,但并未见血管塌陷,血管造影也未见血管受侵。4例浸润性生长的病例中,1例为胰腺内部浸润,1例侵袭左肾,1例侵袭胃、横结肠及部分小肠,还有1例侵袭横结肠系膜与脾静脉。所有病例均无远处淋巴结转移。
3例表现为胰导管轻度扩张。其中2例肿瘤位于胰头,1例位于胰体。所有病例均未见活动性出血。本组有5例存在钙化。其中3例位于肿瘤内部,呈粗大样钙化,并聚集成团。另外2例表现为边缘钙化,呈现“蛋壳征”(图1B)。
17例患者表现为囊实混杂影(图1C),虽于不同层面上囊实比例略有差异,但并未表现出绝对的优势比。6例患者以实性成分占主体,3例患者以囊性成分占主体。除1例患者增强后无强化外,其余患者均表现为实性部分轻度强化,而囊性部分几乎无强化。肿瘤实性部分平扫CT均值为(38.1±5.0)HU,动脉期CT均值为(56.3±11.9)HU,延迟期CT均值为(66.4±14.1)HU。肿瘤平扫CT值与动脉期和延迟期CT值有统计学差异(P<0.05),而动脉期和延迟期CT值比较无统计学差异(P=0.79)。肿瘤部分的强化一般低于正常胰腺组织,可表现出明显的边界。外周强化一般大于内部,呈渐进性特点。
2.2 手术及病理结果
26例患者均行手术治疗,其中接受胰十二指肠切除术4例,胰体尾切除术8例,保留脾脏的胰体尾切除术9例,肿瘤局部切除术4例,胰尾及脾切除1例。术后病理均证实为SPTP。大体标本切面呈分隔、出血坏死、囊性变。镜下可见肿瘤存在完整或不完整包膜。瘤细胞大小一致,片状聚集,沿血管轴心呈假乳头状排列。
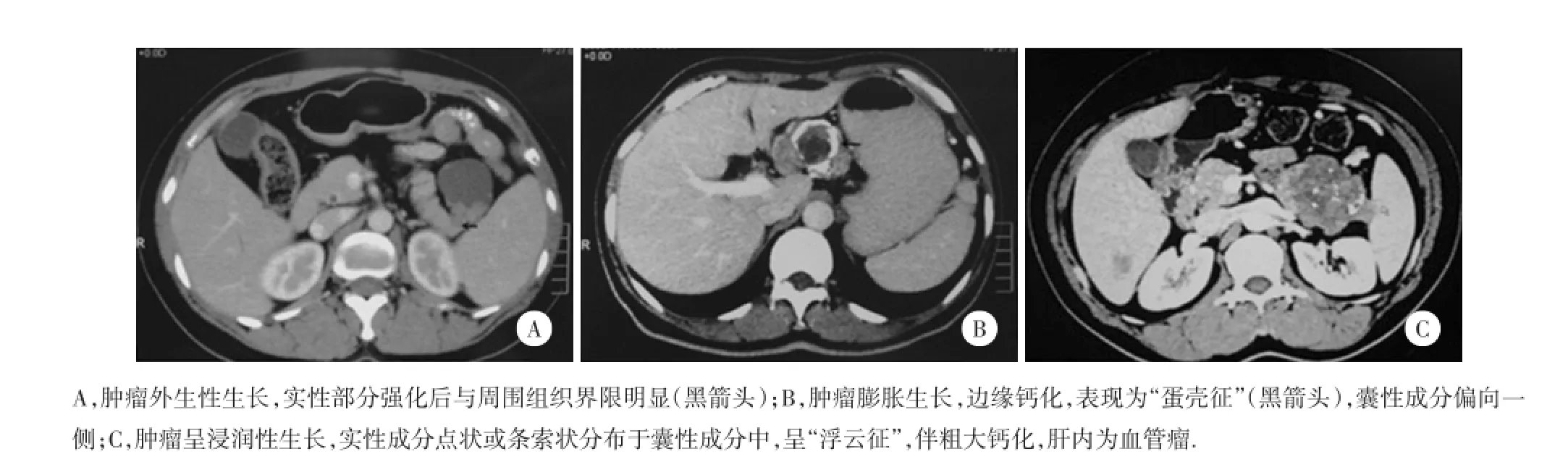
图1 SPTP的3个特征性影像
3 讨论
3.1 肿瘤概述
1959年Frantz首次报道SPTP,并将其命名为胰腺良性或恶性乳头状肿瘤,而后学者又使用过其他一些描述性的名称。直至1996年,WHO根据国际统一的组织学分类将其命名为SPTP[2]。当出现局部浸润及转移等现象时,则诊断为实性假乳头状癌。SPTP好发于年轻女性,本组26例患者中女性患病率达88.5%,其中又以20~40岁最多。通常SPTP以良性肿瘤常见,但也有少部分的表现为恶性。有研究表明[3],当男性或老年人患SPTP时,更易表现为恶性。病理学上,SPTP内部呈现沿血管分布的假乳头状结构。囊性处为远离血管的瘤组织的缺血坏死灶。
SPTP患者多缺乏特异性的临床表现,本组患者绝大多数就诊的原因为腹痛和体检时偶然发现。本组6例位于胰头的患者中,无1例以黄疸为临床症状,提示SPTP很少引起胆道梗阻,另有2例伴有轻微的胰管扩张。该病的血清学检查一般无异常,本组进行肿瘤标志物检查的21例患者中,18例未见异常表现,其余3例也仅见轻微的升高。因此,本组病例肿瘤标志物变化无助于诊断。
SPTP患者的手术切除率可达95.7%[4],胰腺远端的肿瘤亦可采取腹腔镜下切除[5]。即使存在侵袭及转移,手术也可获得较好效果,放化疗效果并不确切[6]。由于SPTP的亚临床性及临床表现的非特异性,使得早期发现及术前确诊非常困难。目前临床医生通过对影像学检查来早期发现及评估SPTP寄予厚望。
3.2 CT特征
SPTP多为单发包块,好见于胰体尾部,通常位于胰头部的肿瘤直径相对较小,而位于胰体尾部的肿瘤直径相对较大。本组病例中,胰头颈部肿瘤平均直径为4.6 cm,胰体尾部肿瘤平均直径为6.7 cm。虽然有研究表明[7],当肿瘤的直径超过5 cm时肿瘤更易表现出恶性的生物学行为,但在本组患者中并无此倾向。
SPTP多存在完整的包膜,平扫时不易被观察,增强后包膜处首先强化且强化程度最高。多数时候SPTP包膜的完整性提示着肿瘤的侵袭性。包膜完整的SPTP为良性,不完整或无包膜时极有可能为恶性[8]。也有文献报道[9]包膜完整的SPTP患者发生了肝转移。本组患者中,20例包膜完整的患者均表现为膨胀或外生性生长,而6例包膜中断或无包膜的患者中只有2例表现为膨胀性生长,其余4例均为浸润性生长。
SPTP是一种恶性度较低的肿瘤。恶性SPTP的主要表现为周围组织的侵袭,较少发生远处转移及淋巴转移。若出现转移,则多发生在肝脏。即使发生了脏器转移,淋巴结也多无异常。这提示SPTP很可能通过血行转移,而非淋巴转移。本组26例患者均无转移。少数CT上看到的淋巴结肿大,也都为反应性增生所致。3例局部浸润中,2例发生在与胰腺相毗邻的胃、小肠、结肠、肠系膜、脾静脉处,还有1例包膜不完整的患者,肿瘤直径12.2 cm,侵袭左肾,导致血尿,而其他脏器未见异常。以上说明恶性SPTP以局部浸润为特点。
胰导管因胰头处的压迫而轻度扩张的发生率低,亦无特异性。即使较大的恶性SPTP也很少引起胰管扩张[10]。病理证实,肿瘤内部囊性部分多为坏死、出血所致,但CT检查中,很少见活动性出血。尽管有学者认为[11]瘤内出血为SPTP的一个较为特征的表现,但本组26例患者中均未出现。
钙化为SPTP较为特异的影像学特征,且钙化形式多样化,多位于肿瘤周边,团簇样或线条样聚集。研究表明[12],分散的小钙化仅出现在良性的SPTP中,而粗大聚集的钙化可同时出现在良、恶性的SPTP中。本组病例钙化率为19.2%(5/26)。钙化多表现为粗大钙化,同时有2例患者表现为边缘蛋壳样钙化。
SPTP中囊实成分没有特异的比例,因其病理特征而表现出不同,实性主导、囊实混合、囊性主导均可见于肿瘤之中。但相对来说,以囊实混合多见。本组病例亦如此。实性成分可能呈弥漫条索样分布于囊性成分之中(常被称作“浮云征”),也可能将囊性成分包绕其中,形成一个囊性池,还可能囊实呈偏心性分布,各占据肿瘤的一侧,这主要跟内部的血供有关。因为囊性成分为坏死组织,所以血供相对较差的部位囊性成分相对较多。实性成分则依附于血管周围。
在本组病例中,肿瘤的强化均低于正常胰腺组织,一般起自周边,表现出逐渐向内填充的趋势。囊性成分无强化,周边强化程度最高,内部实性成分延迟期CT值多高于动脉期。有学者认为[13],肿瘤内部的纤维组织玻璃样变为这种延迟强化的基础。增强剂进入这种纤维组织与被清除的速率均较其余部分慢,导致这种延迟强化特点。
本组病例提示,除少数不典型病例外,SPTP的CT表现具有一定的特征性:(1)位于胰腺包膜完整的膨胀性生长的低密度包块,多无周围侵袭,无血管侵袭,无其他脏器转移。(2)内部表现为囊实混合密度,尤其当实性成分以点状存在囊性成分中,或成索条状分隔囊性成分。(3)增强后病灶强化低于周围组织且分界清,囊性部分无强化。外周最先强化且CT值最高,实性成分轻度强化,有时位于实性成分轴线上可见血流样强化,延迟期强化强于动脉期。(4)可能出现病灶边缘钙化或蛋壳样钙化。
3.3 鉴别诊断
SPTP需与胰腺其他病变相鉴别,常见的有胰腺癌、胰腺假性囊肿和一些囊实性肿瘤。当肿瘤直径偏小且以实性成分为主时,影像学易与胰腺癌混淆。胰腺癌表现为浸润性生长的胰腺占位,临床症状与体征明显。可有明显的腹痛、黄疸、恶病质,肿瘤标志物也多明显增高。胰腺假性囊肿多继发于其他胰腺损伤之后,囊内无分隔。相对常见的胰腺囊实性肿瘤包括黏液性囊腺瘤、导管内黏液乳头腺瘤、无功能内分泌肿瘤等[14]。黏液性囊腺瘤几乎以囊性成分为主,表现为较大的单房厚壁囊肿,偶尔分隔与边缘附壁结节。导管内黏液乳头腺瘤主要表现为胰导管扩张,并且囊性成分通常与胰管相通。无功能内分泌肿瘤当伴有内部坏死时与SPTP表现极为相似,通常不易区分。需注意其囊性成分通常略多于实性成分。强化后,周围组织强化程度高于胰腺。对于胰腺占位性病变,术前不能排除恶性者,不能因一味强调术前诊断而失去手术诊疗时机。
综上所述,SPTP的CT表现具有特征性,结合病史术前多能明确诊断。
[1]Ng KH,Tan PH,Thng CH,et al.Solid pseudopapillary tumor of the pancreas[J].ANZ J Surg,2003,73(6):410-415.
[2]Coleman KM,Doherty MC,Bigler SA.Solid-pseudopapillary tumor of the pancreas[J].Radio Graphics,2003,23(6):1644-1648.
[3]Lam KY,Lo CY,Fan ST.Pancreatic solid-cysticpapillary tumor:clinicopathologic features in eight patients from Hong Kong and re-view of the literature[J].World J Surg,1999,23(10):1045-1050.
[4]姚殿波,董明,董齐,等.胰腺实性假乳头状瘤临床特征与诊治:附9例报告并文献复习[J].中华普通外科杂志,2010,19(3):298-300.
[5]孔静,吴硕东,范莹,等.腹腔镜胰体尾切除及胰腺假性囊肿内引流手术体会[J].中国医科大学学报,2009,38(9):690-691.
[6]Mohammadi TA,Rahmani Sh,Mozaffar M,et al.Solid pseudopapillary tumor of pancreas:presentations and management[J].Shiraz E Med J,2008,9(3):149-157.
[7]Yu MH,Lee JY,Kim MA,et al.MR imaging features of small solid pseudopapillary tumors:retrospective differentiation from other small solid pancreatic tumors[J].AJR Am J Roentgenol,2010,19(6):1324-1332.
[8]Chung YE,Kim MJ,Choi JY,et al.Differentiation of benign and malignant solid pseudopapillary neoplasms of the pancreas[J].J Comput Assist Tomogr,2009,33(5):689-694.
[9]Zheng XJ,Tan XZ,Wu B.CT imaging features and their correlation with pathological findings of solid pseudopapillary tumor of pancrease[J].J Biomed Engineering,2014,31(1):107-112.
[10]Ye JH,Ma MZ,Cheng DF,et al.Solid-pseudopapillary tumor of the pancreas:clinical features,pathological characteristics,and origin[J].J Surg Oncol,2012,106(6):728-735.
[11]Cantisani V,Mortele KJ,Levy A,et al.MR imaging features of solid pseudopapillary tumor of the pancreas in adult and pediatric patients[J].AJR Am J Roentgenol,2003,181(2):395-401.
[12]Yin QH,Wang ML,Wang CS,et al.Differentiation between benign and malignant solid pseudopapillary tumor of the pancreas by MDCT[J].Eur J Radiol,2012,81(11):3010-3018.
[13]傅熙博,郝志强,贺金云,等.胰腺实性假乳头状瘤的增强CT和临床病理对比研究[J].中华普通外科杂志,2014,29(9):673-676.
[14]Sidden CR,Mortele KJ.Cystic tumors of the pancreas:ultrasound,computed tomography and magnetic resonance imaging features[J].Semin Ultrasound CT MR,2007,28(5):339-356.
(编辑陈姜)
R735.9
A
0258-4646(2015)04-0375-03
李阔(1989-),男,硕士研究生.
董明,E-mail:cmudongming@sohu.com
2014-12-24
网络出版时间:
