Wiltse入路椎弓根螺钉固定治疗腰椎间盘突出症的疗效观察
2014-11-26康建平
杨 剑,康建平,王 松,雷 飞
引起腰腿痛的原因很多,一般认为椎间盘退变引起的疾病(disc degeneration diseases,DDD)是引起腰腿痛最常见的原因,且尤以腰椎间盘突出症(LDH)为最常见[1]。随着现代生活节奏加快,其发病年龄逐渐年轻化,治疗腰椎间盘突出症的手术方法亦不断创新。近年来椎间植骨融合内固定术治疗腰椎间盘突出症获得了国内外专家的青睐[2]。本院自2010 年1月~2013年6月采取Wiltse 入路以及传统后正中入路椎间植骨融合内固定两种手术方式治疗腰椎间盘突出症,其近期效果满意,现报告如下。
1 资料与方法
1.1 一般资料 本组病例285例,随机分为两组。A组120例,男72例,女48例;年龄27~64 岁,平均51岁;行Wiltse 入路椎弓根螺钉固定减压,椎间cage 支撑植骨融合术;B 组165例,男93例,女72例;年龄32~68 岁,平均57 岁;行传统后正中入路椎弓根螺钉固定减压,椎间cage支撑植骨融合术。两组患者在年龄、性别、术前椎间隙高度、术前腰腿痛VAS 评分、ODI 评分及JOA 评分方面相比均无统计学差异(P>0.05)。A组平均随访23个月,B组平均随访25个月,两组间无统计学差异(P>0.05)。
1.2 手术方法 全麻显效后,患者取俯卧位,常规消毒铺巾,所有患者均采用标准后正中切口,切口长度约5~7cm。A组病例经双侧多裂肌与最长肌间隙(即Wiltse入路)显露双侧关节突关节,保留棘突,棘上韧带,棘间韧带,维持竖脊肌与棘突、椎板间的紧密附着连接,取人字嵴顶点为进针点置入椎弓根螺钉,同时健侧安放预弯适宜腰椎生理弧度的连接棒撑开。患侧暂不安放连接棒,去除患侧上一椎体的下关节突及下一椎体的上关节突尖端部分,保护好上位神经,向内轻牵下位神经根,显露突出的椎间盘髓核组织及纤维环,髓核钳夹除游离的髓核,以尖刀椭圆切除突出的椎间盘纤维环,刮匙刮除余下的椎间盘纤维环内髓核组织及软骨终板,在椎间隙椎体矢状径前1/3 置入自体关节突松质骨,前2/3 斜行置入填充自体骨及异体骨碎骨块的cage 一枚,安置连接棒,加压锁紧,使cage 距离椎体后缘宽度不少于5mm。再行对健侧关节突关节用骨刀去除关节软骨及骨皮质,制备植骨床,将异体骨碎骨粒放置于植骨床行关节突关节植骨融合。B组病例均自棘突,沿椎板骨膜下剥离双侧椎旁肌,显露椎板至关节突关节外,取上关节突外缘垂线与横突中点水平线交点为进针点,置入椎弓根螺钉后,安放预弯适宜腰椎生理弧度的连接棒撑开,去除患侧椎板,上位椎体下关节突及下位椎体上关节突,枪式咬骨钳去除黄韧带,显露硬膜囊及神经根,神经剥离器向内侧轻拉神经根及硬膜囊,显露突出的椎间盘髓核组织及纤维环,髓核钳夹除游离的髓核,以尖刀椭圆切除突出的椎间盘纤维环,刮匙刮除余下的椎间盘纤维环内髓核组织及软骨终板,在椎间隙椎体矢状径前1/3置入自体关节突松质骨,后2/3斜行置入填充自体骨及异体骨碎骨块的cage 一枚,安置连接棒,加压锁紧,使cage 距离椎体后缘宽度不少于5mm。再行对健侧关节突关节用骨刀去除关节软骨及骨皮质,制备植骨床,将异体骨碎骨粒放置于植骨床行关节突关节植骨融合。
1.3 观察指标及疗效判定方法 术前应用腰腿痛VAS评分、JOA评分、ODI评分对两组患者进行评分,术中记录出血量、手术时间,术后记录手术并发症、卧床时间,末次随访时再次对两组患者进行腰腿痛VAS评分、JOA评分、ODI评分。VAS评分:每位患者平均进行3次自我评估(术前3天,术后1年,2年及末次随访),取其3 次的平均值作为研究指标。JOA 评分改善率=[(术后评分-术前评分)/(29-术前评分)]×100%。结果判定:优:>75%,良:50%~74%,中:25%~49%,差:<25%。ODI 评分:0 表示正常,分值越接近100%则功能障碍越严重。随访时所有患者均拍摄腰椎正侧位及动力位X 线片以了解植骨融合情况。X线片不能判定植骨是否融合时应采用连续CT薄层扫描,矢状面及冠状面均有骨小梁连续通过软骨终板即为融合满意。融合率依据Suk[3]的融合判定方法,完全融合:融合节段有连续性骨小梁通过,X 线动力位片融合节段间相对活动<4mm;不完全融合:融合节段间可见骨小梁通过,但是不连续,且X 线动力位片融合节段间相对活动<4mm;不融合:融合节段间未见骨小梁,且可见明显的空隙,X 线动力位片显示相邻节段间移位>4mm。
1.4 统计学方法 采用SPSS13.0统计学软件对数据进行分析,所得计量资料数据用均数±标准差形式表示,计量资料采用t 检验,计数资料采用χ2检验,P<0.05认为差异有统计学意义。
2 结果
A 组术中出血量(80±25)ml,手术时间(90±15)min,B组术中出血量(250±36)ml,手术时间(120±21)min,两组比较有显著性差异(P<0.05),A 组低于B组。A组患者术后卧床时间3~10d,平均7d;B组患者术后卧床时间7~21d,平均16d,两组比较有显著性差异(P<0.05)。A 组0例术中发生硬脊膜损伤,2例发生神经根损伤,均为牵拉神经根导致其水肿增粗,术后经过脱水3~5d 以及营养神经药物治疗3~6 个月后恢复。1例术后手术切口发生感染,为浅部感染,经过敏感抗生素治疗及加强换药2周后痊愈。B组5例术后发生感染,其中1例为深部感染,经过手术清除感染病灶,双通道引流管冲洗引流2~3周以及根据药敏结果调整敏感抗生素治疗3~4 周后痊愈,其余4例经过敏感抗生素治疗及加强换药2 周内痊愈。10例术中发生硬脊膜损伤,7例术中紧密缝合硬脊膜,3例使用人工硬脊膜覆盖,术后3例发生脑脊液漏,2例出现低颅压性头痛,通过补充生理盐水,盐袋加压包扎手术切口同时抬高床尾后2周内愈合。6例术中发生神经根损伤,均为牵拉伤,术后使用神经营养药物治疗3~6 个月后完全恢复。根据两组病例术后并发症发生率相比具有显著性差异(P<0.05)。两组病例根据Suk融合判定方法未发现不融合病例,且未发现内固定松动、断裂、假关节形成,cage 移位及下沉,植骨材料被吸收等并发症。两组病例融合率相比无显著性差异(P>0.05)。A组末次随访时腰痛VAS评分及JOA评分明显优于B组,有显著性差异(P<0.05),两组末次随访时腿痛VAS评分、ODI评分相比无明显统计学差异(P>0.05)。两组腰腿痛VAS 评分、ODI 评分、JOA评分在末次随访时与术前相比有显著性差异(P<0.05),见表1。
表1 两组腰椎间盘突出症患者术后腰痛腿痛VAS评分、ODI评分、JOA评分比较(±s)
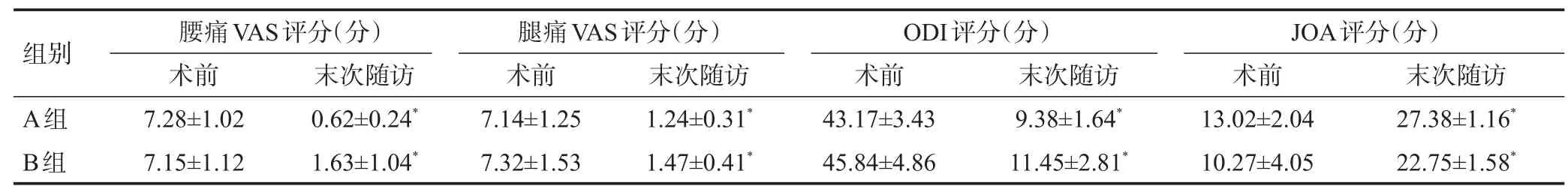
表1 两组腰椎间盘突出症患者术后腰痛腿痛VAS评分、ODI评分、JOA评分比较(±s)
注:*与术前相比较,P<0.05。
3 讨论
3.1 Wiltse入路的优势 Wiltse入路(Wiltse approach)最先由Watkins[4]于1959 年提出,并将其成功应用于腰骶椎的后外侧融合术。1968 年,Wiltse 等[5]人在其基础上提出经椎旁肌间隙入路,治疗极外侧型腰椎间盘突出症,取得良好效果。1988年,Wiltse等[6]将该技术进一步改善,采取后正中切口,然后自切口两侧腰背筋膜分离,于棘突旁开2.5cm 纵向切开腰背筋膜,分离最长肌与多裂肌完成置钉,于是形成现在的椎旁肌间隙入路。近年来,Wiltse入路逐渐被脊柱外科医生所认识后,其优点亦日趋显露,是符合当今微创、精准骨科科学理念的一种实用价值很高的手术入路[7]。(1)Wiltse入路采用经椎旁最长肌与多裂肌之间的自然间隙进入,避免了传统的后正中入路椎板骨膜下剥离椎旁肌。研究发现下腰段最长肌与多裂肌二者肌间隙为无血管间隙,将最长肌与多裂肌在腰背筋膜下作钝性分离,即可显露小关节及横突根部,直视下可完成椎弓根螺钉的置入。由于无需过多剥离椎旁肌,明显缩短了手术时间,并且减少了术中出血量,沿肌间隙钝性分离后将肌肉向两侧牵开即可直达小关节及横突根部,肌肉间隙自然松弛,无需向外侧施加强大拉力来暴露手术操作视野,避免了因过度牵拉切口皮肤及肌肉而导致其缺血坏死。同时,肌间隙暴露方向同置钉方向一致,直接暴露进针点,可以准确无误地完成椎弓根螺钉的置入,操作极其方便,避免了因肌肉松弛不足阻挡螺钉置入时的方向而导致其进入椎管及椎间隙,并且防止螺钉尾部对椎旁肌肉的切割损伤。减压时,去除上下关节突即可清除显示椎间盘的位置,减压空间大,易于操作。通过对120例采用Wiltse 入路进行椎弓根螺钉内固定、减压、椎间融合术,作者体会到经椎旁椎间隙入路手术操作简单,手术时间短,本组(A组)手术时间(90±15)min与对照组(B 组)手术时间(120±21)min 相比,明显优于对照组(P<0.05),同时手术创伤小,出血少,大大降低了需要内置物治疗疾病的并发症,具有微创性,但是需要手术操作者熟练掌握脊柱后方腰背肌群的局部解剖结构的特点,准确辨认最长肌与多裂肌肌间隙是该手术成功的关键。并且对椎弓根螺钉置钉技术以及神经根的位置与走形要熟练掌握。(2)腰椎术后综合征(failed back surgery syndrome,FBSS)和腰背肌衰弱综合征(Back muscle wasting syndrome)是腰椎术后腰痛常见的原因。有学者统计,在美国腰椎手术后FBSS的发生率为5%~40%,平均15%[8]。不少学者认为其主要是因为术中过度牵拉椎旁肌致其缺血坏死、肌纤维化样变、腰骶部肌肉肌力明显减弱等,从而导致术后长期慢性腰痛。同时减压时将椎板切除后形成的缺损主要通过瘢痕组织修复,硬膜外纤维化可引起硬膜及神经根周围粘连,导致腰痛。硬膜外瘢痕粘连亦是FBSS的主要原因之一。Stevens等[9]通过临床实验证明,肌肉失神经支配及肌肉功能受损是术后发生腰背痛的又一重要原因。Wiltse 入路避免了过多的对椎旁肌的广泛剥离,最大限度保护脊神经内侧支,减少椎旁肌的失神经支配而致其发生萎缩。有研究表明[10]:在手术中尽量保护椎旁肌的完整性及其神经支配是防止患者术后发生腰背肌衰弱综合征和腰椎不稳的重要措施。Wiltse 入路对肌肉及神经损伤小,因此术后发生肌肉萎缩无力,腰背肌衰弱综合征机会明显降低。同时手术减压时保留椎板及内固定操作范围形成的瘢痕面积小,组织破坏少,导致术后瘢痕组织粘连及医源性椎管狭窄发生率低。随访中发现,本组病例Wiltse 入路组术后腰痛VAS 评分及JOA评分与传统后正中入路组相比,前者明显优于后者,有显著性统计学意义(P<0.05)。(3)硬膜的撕裂及神经根的损伤是腰椎后路手术中最常见的并发症,根据Brantigan 等[11]对221例腰椎手术术中发生并发症的统计显示,46例术中发生并发症,其中硬膜损伤就有41例,占89.1%;神经根损伤3例,占6.5%。多发生在减压过程中对硬膜及神经根的牵拉。本组结果中没有硬膜的损伤,因为Wiltse入路组选择棘突旁开2.5~3cm 进入,保留了椎板及棘突,对硬膜及神经根的干扰小,硬膜及神经根损伤的发生率低。此外,Wiltse 入路最大限度地保留了脊柱的后柱韧带复合体结构,维持了脊柱的稳定性,并且术后无死腔存在,引流量较少,不易感染,术后患者可以早期起床,并进行腰背肌功能锻炼,减少长时间卧床而致肺部感染、褥疮、深静脉血栓等并发症的发生。本研究病例实验组(A 组)患者术后卧床时间3~10d,平均7d;对照组(B 组)患者术后卧床时间7~21d,平均16d,两组相比有显著性差异(P<0.05)。
3.2 Wiltse入路术中注意事项(1)选择Wiltse入路进行手术,必须熟练掌握脊柱后方腰背肌群的局部解剖结构的特点,准确辨认最长肌与多裂肌肌间隙是该手术成功的关键。通过对本组病例的术后体会,正常情况下,自棘突后正中线旁开2.5~3cm纵行切开腰背筋膜后,最长肌表层内侧的肌纤维呈弧形覆盖于多裂肌表面。小心将肌纤维束向外侧分开,用食指即可感觉到肌间隙。间隙内通常有薄层脂肪,钝性分离即可见光滑的肌筋膜间隙,显露时若暂时未找到间隙,切勿盲目使用电刀烧灼肌肉,以免引起大量出血。显露成功后,剥离关节突关节及横突表面的肌肉,寻找人字嵴顶点或上关节突外缘垂线与横突中点水平线的交点作为置钉点。(2)术前充分阅读CT片及MRI结果,对于极外侧性腰椎间盘突出症,无需打开椎板处理黄韧带,去除上下关节突经椎间孔即可完成对椎间盘的处理及椎间植骨融合;对于中央后型椎间盘突出以及合并椎管狭窄、后纵韧带骨化、椎体后缘离断等,视情况可去除部分椎板即可取得满意彻底的减压。对于腰椎滑脱或伴有椎弓峡部裂患者常表现为上位神经根因椎体错位而受压,减压时注意保护上位神经,以免将其误伤。
总之,Wiltse入路椎弓根螺钉固定减压融合术治疗腰椎间盘突出症取得了良好的效果,与传统腰椎后正中入路固定减压融合术治疗腰椎间盘突出症相比具有出血少、创伤小、手术时间短、术后并发症发生率及腰痛残留率低,并能早期起床减少卧床并发症的发生等优点,故值得提倡。
[1]Pye SR,Reid DM,Saegesser R.Radiographic features of lumbar disc degeneration and self-reported back pain[J].J Rheumatol,2004,31:753-758.
[2]Robert M,Greenleaf,Mitchel B,et al.The role of fusion for recurrent disc herniations[J].Seminars in Spine Surgery,2011,23(4):242-248.
[3]Suk SI,Lee CK,Kim WJ,et al.Adding posterior lumbar inter-body fusion to pedicle screw fixation and posterolateral fusion after decompression in spondylolisthesis[J].Spine J,1997,22(2):210-220.
[4]Watkins MB.Posterolateral bone-grafting for fusion of the lumbar and lumbarosacral spine[J].J Bone Joint Surg(Am),1959,41(3):388-396.
[5]Wiltse LL,Spencer CW.New uses and refinements of the para-spinal approach to the lumbar spine[J].Spine,1988,6:696-706.
[6]Wiltse LL,Bateman JG,Hutchinson RH,et al.The para-spinal sacrospinalis-splitting approach to the lumbar spine[J].J Bone Joint Surg(Am),1968,50(5):919-926.
[7]潘杰,钱列,谭军.微创经椎间孔腰椎椎体融合术的研究进展[J].中国矫形外科杂志,2009,21:1624-1628.
[8]Stephen T.Failed back syndrome[J].Neurologist,2004,5:257-264.
[9]Stevens KJ,Spenciner DB,Griffiths KL,et al.Comparison of minimally invasive and conventional open posterolateral lumbar fusion using magnetic resonance imaging and retraction pressure studies[J].J Spinal Disord Tech,2006,19(2):77.
[10]刘亚,邱玉金,赵相民,等.腰椎后路手术和腰背肌衰弱综合征[J].骨与关节损伤杂志,1996,(4):225-226.
[11]Brantigan JW,Steffee AD,Lewis ML,et al.Lumbar inter-body fusion using the Brantigan I/F cage for posterior lumbar inter-body fusion and variable pedicle screw placement system:two-year results from a Food and Drug Administration investigational device exemption clinical trial[J].Spinal,2000,12:1437-1446.
