甲状腺素对老年亚临床甲状腺功能减退患者血脂、血糖、血尿酸水平的影响
2014-09-12郭静华
王 新 郭静华
(上海市徐汇区康健街道社区卫生服务中心,上海 201100)
亚临床甲状腺功能减退症是一种常见的内分泌代谢性疾病,在亚临床甲状腺疾病中占73.8%。在普通人群中,亚临床甲状腺功能减退症患病率为4%~10%,并随着年龄增长而增高;女性更为多见,在60 岁以上的女性中患病率可达到20%左右〔1〕。引起临床甲状腺功能减退症的病因较多,但最为常见的病因为桥本甲状腺炎。亚临床甲状腺功能减退症可出现多种类似甲减的症状,程度轻微,随着病情的不断发展,会对患者身体的各项器官功能造成一定的危害,严重者可能会导致一系列并发症的产生,危害患者的健康。治疗亚临床甲状腺功能减退症可以避免患者进展为临床甲减,避免血脂异常、动脉粥样硬化、情绪低落、记忆力减退和体重增加等风险〔2〕。本研究探讨甲状腺素对老年亚临床甲状腺功能减退患者体内血脂、血糖、血尿酸水平的影响。
1 资料与方法
1.1一般资料 本文资料根据我院2010年1月至2012年1月内分泌科就诊的老年亚临床甲状腺功能减退患者100例,男24例,女76例,年龄60~78岁,平均(69.2±6.8)岁;根据治疗方法不同分为两组,观察组50例采用左旋甲状腺素25 μg/d治疗,并根据临床症状和实验室检查结果使用剂量逐渐增大,待促甲状腺素(TSH)恢复正常后,改维持剂量,最大剂量150 μg/d。对照组予以中成药六味地黄丸治疗8粒,3次/d。两组患者均连续治疗6个月。2组患者的基本资料如年龄、性别、体重指数(BMI)等比较差异无统计学意义(P>0.05),具有可比性。见表1。
1.2入选标准〔3〕符合2007年中华医学会内分泌学分会《中国甲状腺疾病诊治指南》诊断标准;年龄均>60岁;患者病情稳定,意识清楚,能够配合采集临床资料;患者及家属均知情同意。
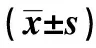
表1 两组患者一般资料比较
1.3排除标准 引起TSH升高的非甲状腺疾病;所有患者均首次发现未进行临床治疗;其他严重内分泌疾病;家族性高脂血症、高血压、糖尿病、肝病、肾病史,近3个月服用过对糖、脂、蛋白及尿酸(UA)代谢有影响的药物。
1.4检测方法 两组患者均于治疗前后采集血液标本,并进行血脂、血糖和血尿酸水平检测,受检者均空腹12 h以上,于清晨采肘静脉血4 ml,离心5 min(3 000 r/min),分离血清。采用微粒子荧光酶免疫分析法(美国亚培公司药盒)测定游离T4(FT4)、游离T3(FT3)、促甲状腺素(TSH);采用氧化酶测定法(美国德林公司药盒)检测总胆固醇(TC)、甘油三酯(TG)、载脂蛋白(Apo)A、B。应用全自动生化分析仪及配套试剂进行检测。
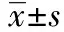
2 结 果
2.1血清甲状腺素和TSH变化 两组患者治疗前TSH、FT3、FT4水平比较差异均无统计学意义(P>0.05);两组患者治疗后TSH、FT3、FT4水平均有所变化,观察组治疗前后比较差异有统计学意义(P<0.05),对照组治疗前后TC、TG‘ApoB水平比较差异无统计学意义(P>0.05);观察组治疗后TSH、FT3、FT4水平与对照组治疗后比较差异有统计学意义(P<0.05),见表2。
2.2血脂指标变化 两组患者治疗前TC、TG、ApoA、ApoB水平比较差异均无统计学意义(P>0.05);观察组治疗前后TC、TG、ApoB水平比较差异有统计学意义(P<0.05);对照组治疗前后TC、TG、ApoB水平比较差异无统计学意义(P>0.05);观察组治疗后TC、TG、ApoB水平与对照组治疗后比较差异有统计学意义(P<0.05),见表3。
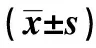
表2 两组患者治疗前后血清甲状腺素和TSH的变化
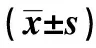
表3 两组患者治疗前后血脂指标变化比较
2.3血糖、血UA指标变化 两组患者治疗前UA、血糖水平比较均无统计学意义(P>0.05);两组患者治疗后UA水平与治疗前比较差异有统计学意义(P<0.05);观察组患者治疗后UA水平与对照组治疗后比较差异有统计学意义(P<0.05),GLU水平变化无明显差异(P>0.05)。见表4。
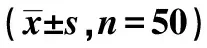
表4 两组患者血糖、血UA结果比较
3 讨 论
甲减是由于甲状腺激素缺乏,机体代谢活动下降所引起的〔4〕。亚临床甲减通常无症状,然而约30%的患者表现出某些症状,仍可提示亚临床甲减的存在,如皮肤干燥(28%),记忆力差(24%),反应迟钝(22%),肌无力(22%),疲乏(18%),肌肉抽筋(17%),畏寒(15%),眼睑水肿(12%),便秘(8%),声音嘶哑(7%),因手术、放疗等原因所致的甲减一般无甲状腺肿大,而其他原因所致者常伴甲状腺肿大,值得注意的是,症状与甲状腺激素间存在剂量依赖效应〔5〕。由于亚临床甲减往往伴有血清TC和低密度脂蛋白胆固醇(LDL-C)升高,以及高密度脂蛋白胆固醇(HDL-C)降低,被广泛地认为是心血管疾病的危险因素〔6〕,有研究发现〔7〕,TSH水平每升高1 mU/L,TC升高0.09~0.16 mmol/L,而TSH与LDL-C的关系在胰岛素抵抗的患者中更加密切,亚临床甲减患者可表现为血管内皮功能异常,如血流介导和内皮依赖的血管舒张功能受损,最新的研究发现〔8〕,亚临床甲减患者大动脉硬化和心肌梗死的患病率较高。有学者对荷兰妇女进行了普查并随访4.6年,资料表明,血脂增高的亚临床甲减患者冠心病发病率是甲功正常和血脂正常患者的2倍。研究提示〔9〕,亚临床甲减患者血清TC和LDL水平高于甲功正常者。
医学界对亚临床甲减治疗的利益和危险一直争论不休。少数学者认为,甲状腺素治疗易出现过量情况。有研究表明,甲减替代治疗过量现象可达21%。治疗过量容易引起医源性甲亢、造成患者骨质疏松或诱发心房纤颤,故对治疗持谨慎态度。尽管如此,由于甲状腺素治疗的诸多优点,多数学者仍主张对亚临床甲减进行治疗。本研究结果提示亚临床甲减腺功能减退易导致体内血脂、血尿酸升高,引发脂代谢紊乱和高尿酸血症,甲状腺素可改善患者临床症状,降低血脂、血尿酸。
由于甲状腺激素在正常水平。所以临床上除了甲状腺肿大外,没有其他甲状腺功能减退症状和体征,甲状腺肿大与亚临床甲减腺功能减退促甲状腺素水平有关。我们在临床上遇到很多亚临床甲减病人主诉乏力、怕冷、水肿、便秘和记忆力减退等症状,而实际上这些症状不特异,与亚临床甲状腺功能减退无关。所以当亚临床甲状腺功能减退病人服用甲状腺激素制剂后,这些症状不能得以缓解和诊疗。大部分甲状腺功能减退病人血清TC、LDL-C和TG明显高于正常。然而,亚临床甲状腺功能减退对脂质代谢地影响目前并无一致性地结论。部分研究提示〔10〕,病人可伴有LDL-C升高或(和)HDL-C降低。但这些变化远远不及临床甲状腺功能减退那样明显。不过,即使LDL-C或HDL-C地轻微异常,也会大大增加冠心病地危险性。因此,对于存在血脂代谢异常地病人宜考虑甲状腺激素替代诊疗。亚临床甲减治疗的好处有以下几个方面:首先,T4治疗能有效地预防甲减的发生。其次,甲状腺素治疗能改善血脂的状况,因而可降低冠心病的发病率和死亡率。再次,甲状腺素治疗可以改善亚临床甲减的症状,患者的焦虑程度可得到明显改善,感知功能和记忆力也有改善。最后,甲状腺素治疗对卵巢排卵功能减退和不育症的治疗有帮助。由于亚临床甲减易转化为甲减,甲减对患者的健康影响更大。亚临床甲减患者未经治疗血清TSH水平能自行恢复正常者仅为5%左右,故对亚临床甲减的治疗是必需的。
4 参考文献
1赵贵辛,温立春,姜晓娟,等.原发性甲状腺功能减退症致心肌酶谱显著增高16例〔J〕.中国老年学杂志,2001;21(5):393-4.
2Bobadilla I,Franco M,Cruz D,etal.Hypothyroidism provides resistance to reperfusion injury following myocardium ischemia〔J〕.Int J Biochem Cell Biol,2001;33:499-506.
3Duntas LH.Thyroid disease and lipids〔J〕.Thyroid,2002;12:287-93.
4徐 华,高燕燕,关建民,等.原发性甲减患者左旋甲状腺素治疗后血脂、心肌酶谱及体成分的变化〔J〕.中华内分泌代谢杂志,2005;21(2):110-3.
5史轶蘩.协和内分泌和代谢学〔M〕.北京:科学出版社,1999:1042-51.
6Klein I,Ojamma K.Thyroid hormone-targeting the heat〔J〕.Endocrinology,2001;142:11.
7周 泉,李志梁,王赤华,等.大鼠甲状腺功能状态对心肌细胞凋亡的影响〔J〕.第四军医大学学报,2001;22(15):1388-91.
8Diekman T,Demacker PN,Kastelein JJ,etal.Increased oxidizability of low-density lipoproteins in hypothyroidism〔J〕.J Clin Endocrinol Metab,1998;83:1752-5.
9Sasaki S,Kawai K,Honjo Y,etal.Thyroid hormones and lipid metabolism〔J〕.Nippon Rinsho,2006;64(23):23-9.
10Duntas LH,Wartofsky L.Cardiovascular risk and subclinical hypothyroidism:focus on lipids and new emerging risk factors.What is the evidence〔J〕. Thyroid,2007;17:1075-84.
