带状疱疹后神经痛多模式镇痛的临床疗效分析
2014-09-12于勇勤梁凤山
于勇勤 李 钊 梁凤山
河南新乡市第一人民医院疼痛科 新乡 453000
带状疱疹后神经痛多模式镇痛的临床疗效分析
于勇勤 李 钊 梁凤山
河南新乡市第一人民医院疼痛科 新乡 453000
目的 探讨多模式镇痛治疗带状疱疹后神经痛的临床疗效及影响疗效的因素。方法 分析我科2008-01—2011-01 183例带状疱疹后神经痛患者,按照治疗方案随机分4组:药物配合神经阻滞治疗组45例,药物配合超激光治疗组33例,药物配合射频神经毁损治疗组48例,综合治疗组57例。观察并比较各组治疗满意度及术前术后的视觉模拟评分(visual analogue scale,VAS),突出显示相关因素对治疗的影响。结果 183例患者均好转出院,其中综合治疗组满意率最高,远期疗效最佳。合并糖尿病的患者治疗效果较差。结论 带状疱疹后神经痛的综合多模式镇痛治疗方案是该病最佳的临床治疗方案,合并糖尿病的患者治疗效果尚不理想。
带状疱疹后遗神经痛;多模式;镇痛
带状疱疹(herpes zoster,HZ)系由水痘-带状疱疹病毒引起,此病毒一般潜伏在脊髓后根神经元中。但机体抵抗力低下或劳累、感染、感冒发烧,生气上火时,病毒可再次生长繁殖,并沿神经纤维移至皮肤,使受侵犯的神经和皮肤产生激烈的炎症。皮疹一般有单侧性和按神经节段分布的特点,有集簇性的疱疹组成,并伴有疼痛;年龄愈大,神经痛愈重。带状疱疹患者只要积极治疗,迅速将体内病毒及传感到末梢神经的病毒清除体外是不会有后遗症发生,反之就可能形成后遗神经痛。
急性带状疱疹临床治愈后持续疼痛超过1个月者定义为带状疱疹后遗神经痛(postherpetic neuralgia,PHN),是困扰中、老年人的顽固性痛症之一,其持续时间短则1~2 a,长者甚至超过10 a,如无有效的疼痛控制方法,一般病史均长达3~5 a,其治疗是世界性难题[1]。由于该病患者治疗要求强烈,有效治疗手段匮乏,治疗效果不理想,我科自行设计了多模式综合治疗方案达到较为理想的治疗目的,现报告如下。
1 资料与方法
1.1 一般资料 随机抽取2008-01—2011-01 183例带状疱疹后神经痛患者,均为单侧神经痛,按照治疗方案分为4组。其中男79例,女104例;年龄52~87岁,平均64.3岁;体质量42~81 kg;发病时间从3个月~32 a,平均19.3个月;疼痛部位在肋间神经119例,下肢周围神经21例,上肢周围神经14例,头面颈部周围神经25例,三叉神经4例;合并糖尿病49例,心脏病37例,贫血23例,无并发症74例。各组患者在性别、年龄、病史长短、疼痛部位及并发症方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择标准 病例纳入标准:(1)患有带状疱疹病史2个月以上;(2)根据文献明确确诊为PHN患者;(3)疼痛视觉模拟评分(visual analogue scale,VAS)≥4分;(4)曾接受过其他保守治疗,疗效欠佳;(5)患者同意治疗方案并签署知情同意书。排除标准:(1)加巴喷丁过敏者;(2)牛痘疫苗接种家兔炎症皮肤提取物过敏者;(3)存在特殊系统性疾病不能耐受治疗方案者;(4)患者中途转诊治疗。
1.3 治疗方法 根据治疗方法不同分为4组,治疗期间均停用所有其他止痛药物:(1)药物配合神经阻滞治疗组,口服加巴喷丁(迭力,浙江恩华制药)300 mg,3次/d(随疗效调整剂量),静滴生理盐水100 mL+牛痘疫苗接种家兔炎症皮肤提取物(神经妥乐平,日本脏器制药)7.2 U共10 d,配合扳机点复合镇痛液(2%利多卡因针+维生素B12针+醋酸曲安奈德注射液+牛痘疫苗接种家兔炎症皮肤提取物3.6 U+注射用水)神经阻滞治疗每5 d一次,共3次;(2)药物配合超激光治疗组,口服及静滴药物同①组,配合疼痛部位超激光照射20 min,1次/d,每6 d休息1 d为一个周期,共2个周期;(3)药物配合射频神经热凝治疗组,口服及静滴药物同①组,配合病变神经选择性射频热凝治疗2~3次;(4)综合治疗组,口服及静滴药物同①组,配合选择性射频热凝治疗1~2次,扳机点复合止痛液注射1~2次,超激光照射1个周期。
1.4 疗效标准 按照VAS评分系统,认为治疗后评分降至3分以下即认为临床治疗有效。
2 结果
183例患者其中痊愈94例,好转67例,显效22例。治疗前后对比,综合治疗组VAS评分较其他组相比有显著下降,差异有统计学意义(P<0.05,见表1)。其中有并发症患者治疗前后VAS评分对比,罹患糖尿病的患者下降不显著,其余2组VAS评分差异无统计学意义(见表2)。

表1 4组患者VAS评分比较
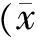
表2 统计合并慢性系统疾病的患者VAS评分比较±s)
3 讨论
带状疱疹后神经痛(PHN)属神经病理性疼痛范畴,发病机制尚不清楚,治疗困难,可能与水痘-带状疱疹病毒(varicella-zostre virus,VZV)侵犯并损伤感觉神经系统后,引起外周及中枢神经系统的病理改变,造成外周感觉传入纤维(包括伤害感受器)活性增高,异位放电,中枢敏化和脊髓神经元自发性癫痫样放电有关[2]。有学者认为老年患者往往因免疫力低下发病率高、神经炎症较重,疼痛症状严重[3]。本组病例采用多种模式镇痛方式进行治疗,通过全身给药、外周的神经阻滞、体外超激光照射、局部神经的射频电刺激以及综合多模式治疗等方式,对PHN进行治疗。
加巴喷丁是现在治疗神经病理性疼痛的一线药物,它的作用机制是通过增加GABA介导通路的抑制性输入发挥中枢效应;拮抗NMDA受体;以及拮抗CNS的钙离子通道和抑制周围神经的传导。其中,拮抗NMDA受体和阻滞钙离子通道已得到最有力的证据支持。神经妥乐平是目前用于促进神经损伤修复治疗,同时尽快消除神经源性炎症。根据文献记载,硬膜外或胸椎旁神经根甾体类激素注射对于PHN有较好疗效[4]。射频脉冲是近年来广泛应用与治疗慢性神经病理性痛的一种方法,机制可能是[5]:(1)抑制神经纤维冲动传到或电生理活动;(2)引起疼痛信息传递、处理通路的可塑性改变;(3)激活脊髓疼痛感受抑制系统;(4)中枢神经系统的疼痛介质水平调控。超激光照射治疗也是目前较为便利的局部止痛方法,其原理是一种直线偏振近红外线,波长在0.8~1.6 μm,功率可达1800 MW,形成可见的透射人体组织能力达到5 cm的红色光束,对局部疼痛区域或神经干进行照射治疗疼痛的仪器。因便于各个部位照射,有可能替代易发生严重并发症的神经阻滞术,如星状神经节阻滞术。特别适应于年老体弱伴有生命器官疾病的患者,更无长期使用一般神经阻滞术时,因注射液添加少量糖皮质激素,反复多次使用后可加重糖尿病,促进骨质疏松症的不良影响。正是在此基础上,作者考虑综合使用这些镇痛模式,通过口服加巴喷丁抑制中枢GABA受体传导通路;配合使用神经妥乐平消除神经源性炎症,促进病理神经损伤修复;神经脉冲射频抑制神经纤维痛觉冲动传递;超激光对疼痛效应器产生物理的痛觉冲动抑制。这样各种治疗手段发挥各自的治疗优势,从而达到有效控制PHN患者VAS评分的目的。
在治疗观察过程中发现,由于中老年患者较多,而且多数合并有其他系统并发症。通过统计发现,糖尿病患者的治疗前后VAS评分的变化不及其他两种并发症患者VAS评分变化大,显示临床治疗效果欠佳。考虑机制可能是:糖尿病患者并发的周围微小血管病变和末梢神经病变,造成周围神经的病理损伤基础,PHN再次加重了这种损伤,造成了治疗反应下降,神经营养供应不足神经修复不佳,从而造成疗效欠佳。我们认为良好控制血糖、改善神经血供,才是增加疗效的合适途径。
本组病例样本量有限,但总体治疗效果良好,同时观察了并发症对治疗效果的影响。相信随着医疗水平的进步,这些治疗措施将会普及,为患者造福。
[1] Paster Z, Morris CM. Treatment of the localized pain of postherpetic neuralgia[J]. Postgrad Med,2010,122(1):91-107.
[2] 王家双.如何认识带状疱疹后神经痛[J].中国疼痛医学杂志,2011,17(4):193-194.
[3] Johnson RW,McElhaney J. Postherpetic neuralgia in the elderly[J]. Int J Clin Virol,2009,63(9):1 386-1 391.
[4] Coliffe TD,Dholakia M,Broyer Z.Herpes zoster radiculopathy treated with fluoroscopically-guided selective nerve root injection[J].Pain Physician,2009,12(5):851-853.
[5] Aksu R,Ugur F,Bicer C,et al.The efficiency of pulsed radiofrequency application on L5 ahd 16 dorsal roots in rabbits developing neiropathic pain[J].Reg Anesth Pain Med,2010,35(4):11-15.
(收稿2013-07-25)
Analysis of clinical efficacy of the multi-modal analgesic treament on post-herptic neuralgia
YuYongqin,LiZhao,LiangFengshan
DepartmentofPainTreatment,theFirstPeople’sHospitalofXinxiang,Xinxiang453000,China
Objective To investigate clinical efficacy of the multi-modal analgesic treatment on postherpetic neuralgia and the factors influencing efficacy.Methods 183 cases with postherpetic neuralgia in our department,from the January 2008 to the January 2011 were divided into four groups according to the treatment plan: drugs and nerve block treatment group with 45 cases, drugs and the super laser treatment group with 33 cases, drugs and the RF nerve damage to the treatment group (48 cases), the combined therapy group with 57 cases. Treatment satisfaction and preoperative and postoperative visual analogue scale, VAS were observed and compared to highlight the relevant factors of treatment.Results 183 cases were improved and discharged ,and the combined therapy group had highest satisfaction rate and best long-term efficacy. The treatment for patients with diabetes were less effective.Conclusion The integrated multi-mode analgesic treatment may be the best treamtment for post-herpetic neuralgia , while not efficacious on patients with diabetes.
Post-herpes neuralgia; Multi-mode; Analgesic
R752.1+2
A
1673-5110(2014)01-0026-03
