显微手术治疗第四脑室肿瘤35例临床分析
2014-08-11余永铭郭奕浩封铭恒
余永铭 郭奕浩 封铭恒
(广西梧州市红十字会医院神经外科,梧州市 543002)
显微手术治疗第四脑室肿瘤35例临床分析
余永铭 郭奕浩 封铭恒
(广西梧州市红十字会医院神经外科,梧州市 543002)
目的观察第四脑室的显微外科手术治疗效果。方法35例第四脑室肿瘤中,室管膜瘤15例,髓母细胞瘤12例,血管网状细胞瘤4例,星形细胞瘤4例,除4例先行经右枕角穿刺脑室外流后开颅外,其余采用枕下后正中入路开颅,于显微镜下分块或完整切除肿瘤。结果肿瘤全切除23例,次全切除8例,大部分切除4例。术后发生并发症4例,其中脑神经功能障碍1例,术后硬膜外血肿1例,小脑缄默征1例,意识障碍后死亡1例。结论了解第四脑室肿瘤毗邻脑干及重要的神经结构,熟悉第四脑室的显微解剖,术中保护脑干功能,是显微镜下手术切除肿瘤的关键。
第四脑室;显微手术;肿瘤
由于第四脑室解剖结构复杂,与脑干等生命中枢关系密切,此部位肿瘤的手术治疗具有较大难度。我科2008年6月至2014年6月应用显微技术行手术治疗四脑室肿瘤35例,取得较好的临床效果,现分析如下。
1 资料与方法
1.1 一般资料 35例患者中男性18例,女性17例,年龄5~68岁,平均30岁,病程5日至3年,平均4个月。临床表现:头痛28例,头晕31例,行走不稳20例,呕吐8例,吞咽困难2例,无临床症状3例。体征:视乳头水肿17例,小脑共济失调20例,咽反射减弱2例。
1.2 影像学检查 35例患者术前均行核磁共振检查,明确诊断四脑室肿瘤,肿瘤平均直径4.1 cm,其中脑干受压8例,28例有不同程度的脑积水,7例突入颈椎椎管内。病情允许情况下术后3 d内及(或)3个月后复查核磁共振,了解肿瘤切除情况等。术前考虑为血管网状细胞瘤者大多行DSA脑血管造影以了解供血动脉位置及瘤结节情况。
1.3 手术方法 患者全身麻醉后取俯卧位或侧俯卧位,mayfield头架固定头部,急性发病及脑积水明显者(4例)先行经右枕角穿刺脑室外引流后开颅,其余直接采用枕下后正中入路开颅,开放枕大孔,形成4 cm~5 cm×3 cm~4 cm大小的骨窗,有小脑扁桃体下疝或肿物突入颈椎椎管内,咬开环椎显露及减压。显微镜下“Y”形剪开硬脑膜,开放小脑延髓池,缓慢减压后放置脑自动牵引器,利用小脑下蚓部入路或小脑延髓裂(膜帆)入路,沿肿瘤边缘分离其与第4脑室侧壁的分界,寻找小脑后下动脉分支的肿瘤供血动脉,电凝切断,分块或完整切除肿瘤。如肿瘤与四脑室底脑干背侧粘连紧密难以分离时,留一薄层肿瘤或包膜,以免影响脑干功能。全部病例均在显微镜下打通中脑导水管出口,避免术后脑积水。严密止血瘤床,止血纱覆盖。四脑室肿瘤较大时多半合并脑积水,脑脊液过度流失造成脑室内积气,故手术即将结束时要注意灌注生理盐水。术中尽早用棉片填塞,遮盖中脑导水管口,既可以防止脑脊液过多丢失,又可防止血液倒流致术后幕上脑室积血。
1.4 术后处理 术毕常规对位缝合硬脑膜并悬吊,如有较多脑脊液渗漏,予明胶海绵加耳脑粘胶修补,硬膜外放置引流管,头皮分层严密缝合。常规行围手术期的处理及根据病理结果行肿瘤综合性治疗。
1.5 评估标准 手术疗效评估标准分为全切除、大部分切除、部分切除及手术后并发症发生率。
2 结 果
2.1 手术效果 肿瘤全切除23例,次全切除8例,大部分切除4例;术后并发症发生率为(4/35),其中脑神经功能障碍(吞咽困难)1例,术后硬膜外血肿再次手术1例,小脑缄默征1例,1例术后意识障碍后因病理为髓母细胞瘤家属非积极治疗而死亡,其余病例恢复良好。影相学情况见图1至图3。
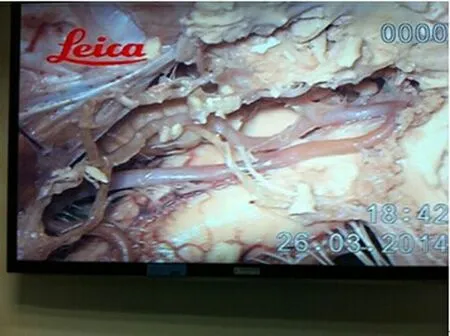
图1 标本去除大部分右侧小脑半球及部分小脑扁桃体、蚓部,见小脑后下动脉扁桃体延髓段见有大量的穿支进入脑干供血。
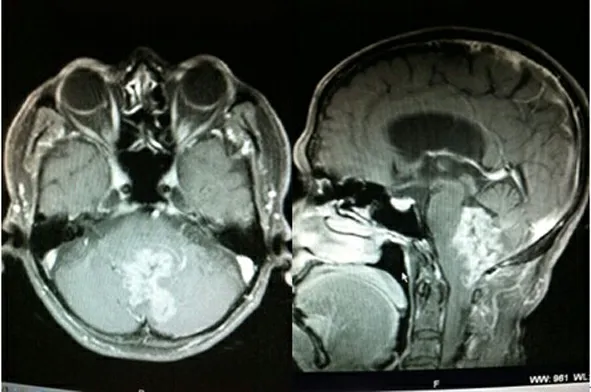
图2 四脑室室管膜瘤手术前核磁共振检查,见肿物侵犯四脑室底部,并突入颈椎椎管。
2.2 病理类型 每例患者均行免疫组化病理检查,其中室管膜瘤15例,髓母细胞瘤12例,血管网状细胞瘤4例,星形细胞瘤4例。
3 讨 论
第四脑室分顶、底和外侧界三部分,为延髓、桥脑和小脑间的间隙,向上借中脑导水管与第三脑室相通,向下与延髓中央管相接,两侧为侧隐窝,经外侧孔与桥脑小脑角相通,四脑室底为菱形窝,被正中沟分为左右两半,中间横行的为髓文,旁边为界沟,界沟与正中沟之间为内侧隆起,菱形窝下角、其下界为闩,四脑室底部分布有较多脑神经功能核团[1]。四脑室肿瘤包括原发于第四脑室本身组织的肿瘤如室管膜瘤、脉络丛乳头状瘤,还有来源于第四脑室周围的组织,其生长进入四脑室的肿瘤如髓母细胞瘤、血管母细胞瘤和星形细胞瘤等。
不同的四脑室肿瘤其核磁共振检查(MRI)表现不同,室管膜瘤呈团块状低、中等T1信号及不均质高T2信号,增强后见病灶明显强化,常伴有脑积水;脉络丛乳头状瘤的T1为低信号、T2为高信号,增强检查肿瘤显著对比增强;四脑室纤维状细胞星形细胞瘤、室管膜瘤与脉络丛乳头状瘤在核磁共振鉴别较难;血管母细胞瘤60%为囊性伴有壁结节,40%为实性,囊性者T1为低信号,T2呈明显高信号,增强扫描壁结节强化,肿瘤内有时可见血管流空现象,诊断一般不困难[2]。髓母细胞瘤多起源于四脑室顶部,大多发生在10岁以下的儿童,肿瘤病程短,恶性程度高,持续性的头痛、呕吐、小脑共济失调等症状很早即可出现,MRI在T1显示长信号,T2显示长信号,并且T2信号较室管膜瘤更强,四脑室往往被推向前方或消失,有典型的水肿带位于肿瘤周围,钙化及囊变不多见[3]。由于肿瘤不同的病理类型、发生的部位及生长方向不同,手术中的处理也不尽相同。利用核磁共振检查,分析出肿瘤的生长部位、范围、大概质地、血运等情况,给术者在术中不同入路切除肿瘤提供重要信息,在最大程度地保存功能情况下全切除肿瘤。
全身麻醉后取俯卧位或侧俯卧位,俯卧位有利于明确术中定位,但需注意脑部静脉回流情况及气管插管接麻醉机后的气道阻力等情况,避免开颅后脑膨出等情况。笔者常常选择侧俯卧位,利于避免静脉回流障碍,清楚显露术野。神经外科专用手术床的多角度移动及mayfield头架配套的牵开器有利于清楚的显露术野。
由于小脑蚓部构成第四脑室顶,经小脑下蚓部入路,可满意地暴露四脑室上部肿瘤,但对外侧隐窝肿瘤显露相对不利,术后也易发生小脑缄默征等并发症;小脑延髓脉络膜裂位于延髓背侧与小脑蚓部、扁桃体及小脑半球下缘之间的一个自然间隙,连接延髓背侧与小脑半球下缘、蚓部下缘、扁桃体下缘之间,为不含神经组织、枕大池蛛网膜、脉络膜下髓帆,这个解剖特性使经小脑延髓裂入路(膜帆入路)能向上牵拉小脑下蚓部、扁桃体、半球下缘,从下向上,与第四脑室长轴平行地暴露脑室,对侧孔显露好,对肿瘤基底部显露和处理也早且好[4]。有学者临床使用经小脑延髓裂入路显露四脑室及脑干背侧病变,提示能大大提高病变的全切除率,明显减少手术并发症[5]。本组病例后期均采用小脑延髓裂入路,感觉手术视野更清楚,取得了较好的临床效果。
第四脑室肿瘤大部分为小脑后下动脉供血。小脑后下动脉为椎动脉最重要的一个分支,共分为前延髓段、外侧延髓段(尾袢)、扁桃体延髓段、末端扁桃体段(头袢)、皮质段,一般起自脑干前外侧的椎动脉,在延髓池内向后外行走,经扁桃体上方向下转行,形成扁桃体半球支及小脑蚓支,供应相应的周围脑神经组织。在处理四脑室肿物时,注意避免损伤小脑后下动脉,以免造成不可逆的神经功能障碍。汪阳等[6]认为一侧小脑后下动脉第4、5段损伤因有对侧的小脑后下动脉及双侧小脑前下动脉代偿,往往脑梗死不明显,就算出现脑梗死其范围也是局限性的,症状不会太重。而部分学者[7,8]认为延髓段以远小脑后下动脉的闭塞,对患者远期和近期功能影响都不大。笔者通过解剖2例尸头发现(见图1):扁桃体延髓段见有大量的穿支进入脑干供血,并与四脑室关系密切,故建议分离肿物时,尽量避免损伤小脑后下动脉,以免术后导致不可逆的神经功能障碍。
显微手术切除第四脑室肿瘤,基本的目的有:①在保存脑干重要功能前提下最大限度地切除肿瘤。②切除肿瘤的同时,显露、开放中脑导水管开口,打通脑脊液循环通路,促进术后症状的改善。发现粘连脑干的肿物尽量留一薄层肿瘤或包膜;四脑室底部出现渗血时尽量使用速即纱或明胶海绵,结合脑棉轻压即可,切忌大功率的双极电凝电灼止血,以免造成脑干的热损伤,术后出现不可逆的脑功能障碍。使用显微外科技术,术中尽量减少了对脑干的刺激和损伤光,是减少术后并发症的关键。对于肿瘤基底部与脑干(四脑室底)粘连紧密、分界不清,特别是与闩部粘连,如果手术中勉强切除,极易损伤脑干神经核团,造成不可逆的脑神经功能障碍或意识障碍、死亡。本组1例突入颈椎椎管的室管膜瘤与四脑室底关系密切,最后勉强全切除,术后出现吞咽困难等并发症,回顾分析考虑与此有关(见图2~图3)。术中肌电监测对后组颅神经核团具有一定的保护作用[9]。
大部分四脑室肿瘤出现症状后均有不同程度脑积水,术前是否外引流存在不同意见[10],对术前出现严重脑积水、病程进展较快的患者,采取开颅前先行侧脑室外引流,降低颅内压力,利于开颅及切除肿瘤过程中充分显露肿瘤,但需注意释放出脑脊液的速度及量,避免过度引流,造成硬膜外血肿等异位血肿。术后出现远隔部位的血肿多与脑脊液释放过快、量过多有关[11],手术后如出现病情异常变化,应及时复查头颅CT,必要时二次开颅手术治疗。
术前核磁共振提示为血管母细胞瘤,特别是实性血管母细胞瘤者,建议术前行DSA脑血管造影检查,了解供血动脉位置情况,切除肿物时应先找出供血动脉,电凝切断后尽量整块切除,避免分块或囊内切除肿瘤,以免出现大出血、危及生命等不良后果[12]。手术过程中注意使用脑棉片保护好枕大池及中脑导水管开口,避免肿瘤细胞随脑脊液播散,出现种植性转移[13,14],以及血性脑脊液扩散形成蛛网膜下腔出血或脑室血肿,影响术后良好的恢复。行核磁共振检查了解复发时需同时了解是否存在种植转移,常常同时检查椎管等情况。
[1] 于春江,张绍祥,孙 炜.颅脑外科临床解剖学[M].济南:山东科学技术出版社,2011:95-96.
[2] 叶录安.脑、脊髓和脊柱磁共振诊断图谱[M].合肥:安徽科学技术出版社,2005:130-137.
[3] 章 翔.神经系统肿瘤学[M].北京:军事医学科学出版社,1999:296-297.
[4] 周良辅.神经外科手术步骤点评[M].北京:科学技术文献出版社,2011:175-177.
[5] Matsushima T,Inoue T,Inamura T,et al.Transcecerebellomed-ullary fissure approach with special reference to methods of dissecting the fissure[J].J Neurosurg,2001,94(2):257-264.
[6] 汪 阳,洪 涛.小脑后下动脉远端动脉瘤的临床特点和显微外科治疗[J].中华医学杂志,2013,93(23):1827-1829.
[7] 沈 媛,侍海存,周桂龙,等.后循环动脉瘤的血管内介入治疗[J].临床神经病学杂志,2012,25(3):214-216.
[8] 华续明,江 峰,万 亮,等.NBCA胶栓塞治疗小脑后下动脉远端动脉瘤2例[J].中国微侵袭神经外科杂志,2003,8(3):135-136.
[9] 漆松涛,刘 文,张喜安,等.术中肌电监测对累及第四脑室底面肿瘤切除中后组脑神经核团的保护研究[J].中华神经外科杂志,2009,25(12):1072-1074.
[10]唐 铠,于春江.成人第四脑室肿瘤的诊断和外科治疗[J].中华神经外科杂志,2005,21(3):171-173.
[11]叶 劲,梁有明,钟 书,等.老年人后颅窝肿瘤围手术期处理及手术治疗[J].广西医学,2009,31(2):196-197.
[12]陈慧溪,梁新强,蒋广元,等.颅内实质性血管母细胞瘤的诊断和显微手术治疗[J].微创医学,2014,9(1):55-56.
[13]张俊廷,王忠诚,贾桂军,等.经小脑延髓裂入路切除第四脑室及桥脑中上段占位性病变的临床研究[J].中华医学杂志,2001,81(11):645-647.
[14]杨 海,王和平,雷 霆,等.儿童第四脑室肿瘤显微外科治疗策略[J].中国临床神经外科杂志,2010,15(10):588-590.
Clinicalanalysisofmicrosurgeryfor35casesofthefourthventricletumors
YUYongming,GUOYihao,FENGMingheng
(DepartmentofNeurosurgery,WuzhouRedCrossHospital,Wuzhou543002,Guangxi,P.R.China)
ObjectiveTo evaluate the efficacy of microsurgery for 35 cases of the fourth ventricle tumors.Methods35 cases of the fourth ventricle tumors underdong microsurgery were reviewed and followed up. 31 cases were treated via suboccipital midline approach, while 4 via right anterior horn approach.ResultsTotal resection was achieved in 23 cases, and subtotal resection in 12 cases.ConclusionBecause the fourth ventricle adjoins brainstem and key nerve structures, familiarity with anatomical structure of the fourth ventricle and the protection of brainstem function during surgery are keys to remove the fourth ventricle tumors effectively and safely under microscope.
The fourth ventricle; Microsurgery; Tumors
余永铭(1976~),男,本科,副主任医师,研究方向:神经外科及脑血管介入。
R 739.41
A
1673-6575(2014)06-0722-03
10.11864/j.issn.1673.2014.06.16
2014-09-03
2014-11-04)
