人工肩关节发展及治疗现状
2014-07-05石磊张耀南赵立连薛庆云
石磊 张耀南 赵立连 薛庆云
人工肩关节发展及治疗现状
石磊 张耀南 赵立连 薛庆云
肩关节置换术应用于临床已有一百多年的历史,对于严重骨关节炎、风湿或类风湿性关节炎、创伤及感染造成的盂肱关节破坏,能够较好的缓解患者疼痛、改善肩关节功能。现就人工肩关节置换术、关节假体的发展历史及近期治疗进展作一综述。
一、历史回顾
19世纪末,关节置换术的先驱Themistocles Gluck设计出早期的半肩关节置换术式,并以象牙作为肩关节假体材料,但他并没有对外发表在人体上应用该技术的情况[1]。1893年,法国外科医生Jules首先报道了以橡胶和铂金属为假体材料在人体上实施全肩关节置换的技术,并为一例清创后的结核性肩关节炎患者成功实施了手术,改善了患者的肌力和活动范围,但两年后因感染复发不得不取出假体[2]。现代人工肩关节置换术真正意义上应用于临床始于1951年,Neer从髋关节股骨颈骨折治疗中得到启发,设计了第一代“整体型”人工肩关节假体,并用于治疗严重的肱骨近端骨折[3]。1955年,Neer报道了11例肱骨近端骨折患者应用钴铬钼合金假体行人工半肩置换术,有效缓解了患者的疼痛,并解决了严重骨折后易出现肱骨头坏死的问题[4]。由于该术式术后早期效果满意,Neer将手术适应证逐步扩大到患有严重的创伤性关节炎、骨关节炎等关节退变终末期病变的患者。但这种肩关节假体仅能提供一个单一固定的假体柄,肱骨头的方向不能改变,属于限制性假体,容易导致肩袖磨损、缺失,并使假体出现非感染性松动[5]。20世纪70年代,肩关节置换术开始由人工半肩关节置换向全肩关节置换发展,高分子聚乙烯材料制成的关节盂假体开始得到应用。Neer在1974年报道了全肩关节假体系统,即NeerⅡ型人工肩关节假体。它包括不同长度的肱骨假体柄和不同大小的肱骨头组件,与高分子聚乙烯关节盂组件相连[6],这也是第二代“模型化”假体的代表,属于非限制性假体,是当时最成功的假体系统,至今仍被应用于临床。随后的几年里,陆续有学者报道了全肩关节置换术的工作,如欧洲的Georg假体系统。这些假体系统主要以减轻活动时疼痛及改善功能为设计目标,但如何保持假体的稳定性一直是需要解决的问题。肩关节缺少骨性结构限制并有较大的活动范围,使其难以达到其他关节的稳定程度。因此,那一时期的假体设计都力争增加限制装置以增强稳定性。可以说,关节假体的稳定性和人工关节盂的固定问题是全肩关节置换术发展的主要推动力。20世纪90年代,法国医师 Walch和Boileau首先设计了第三代人工肩关节假体,命名为Aequalis型假体,这种假体在设计时尽可能的恢复和重建肩关节的解剖状态,即“解剖型”假体。在第三代“解剖型”人工肩关节假体中,近期临床效果最好的是由瑞士Balgrist大学Christian Gerber医生设计的Anatomical肩关节假体,它继承了第二代“模型化”假体的设计思路,不同的个体可以选择不同大小、长度和角度的假体,对解剖的适应性较强,有相对于肱骨轴线不同的颈干角、扭转角和头的偏心性设计,外科医生通过手术在一定程度上重建盂肱关节对应的解剖关系,从而缓解疼痛、部分或全部恢复肩关节的功能。但这种假体未考虑肱骨头与关节盂的前后扭转角以及头与盂的适应性问题,假体颈干角、头的偏心距等均为模型化,个体解剖适应性相对有限[7]。解剖型假体早期的临床效果是相当满意的,但缺乏长期、大量的临床随访。近年来,在第三代假体解剖结构重建的基础上,设计者尽可能地利用CT、MRI等现代影像学手段在术前对患者肩关节进行三维重建,确定假体头、关节盂的大小形态及后倾角等指标,以适合每个患者肩关节解剖学特点及功能完善的需求,增加假体的个体适应性,有学者称之为“三维”肩关节假体,即为第四代肩关节假体,其代表产品为UNIVERS 3-D肩关节假体,具有满意的早期临床效果[7-8]。
二、人工全肩关节假体分类
人工全肩关节按假体的限制程度可以分为非限制性假体、半限制性假体、限制性假体。非限制性假体中最成功的代表为NeerⅡ型假体(图1),同时期欧洲的Georg假体与标准的Neer假体相仿,且增加了对假体的限定性,但其有较高的关节盂假体松动率。其他类似的假体在应用过程中,有些需要切除肱骨大结节来适应较大的肱骨头假体,同时增加关节盂侧的限制;有些利用骨性结构与骨水泥紧密结合,并通过金属衬托、螺钉固定关节盂,凸显了关节盂假体在全肩关节置换术中的重要性;还有些假体注意到了肩袖组织及周围软组织对术后功能的影响。这些观念对现在行全肩关节置换术的医生依然具有重要的影响[5]。非限制性假体可以应用于各种退行性或炎症性盂肱关节损伤的病例,包括原发性盂肱关节骨关节炎、肱骨头缺血性坏死、类风湿性关节炎、创伤后骨关节炎等,但患者需要具有完整的肩袖组织。这种肩关节置换术追求两个目的:一是减轻退变或创伤后盂肱关节损伤带来的疼痛;二是恢复肩关节功能。如果患者因为疼痛而丧失活动能力或功能受限明显,在规律药物治疗后仍不能改善,就可以考虑行人工肩关节置换手术[9]。在适应证选择恰当的患者中,术后肩关节上举平均可达150°,内、外旋活动范围可满足便后清理和梳头的要求。在大部分病例报告中,患者术后“满意”或“非常满意”的比例均超过90%,且假体的10年存活率可达97%,20年存活率达84%[10]。在早先的报道中,手术并发症发生率高达35%,但随着手术技术的不断提高并更加严格选择适应证患者,术后超过10年随访出现并发症的患者比例已经低于10%[11-12]。
图1 NeerⅡ型假体
半限制性假体可以增加关节的稳定性,并可以应用于肩袖缺失的肩关节置换。这类假体对关节盂组件做出调整,如增加关节窝的深度,增加关节盂金属衬帽的面积(图2),从而增大对肱骨头的包容性,以加强对肱骨头的控制。另外,还可以应用附着于肩峰的衬垫来阻挡肱骨头向上方移位。类似的装置在非限制性假体上也有应用[13]。法国医生Mazas设计的假体(图3)同时应用了上述几种装置,他报道了近40例的使用经验,其中9例出现肩关节不稳定,14例出现术后肩关节僵硬[14]。添加的限制组件通常会增加肩盂固定装置部分的负荷,从而导致假体松动,患者术后功能恢复较差,且存在较多的术后并发症,应用效果难以令人满意。事实上,半限制性假体多应用于肩袖损伤的患者,这也解释了为什么患者术后难以获得好的疗效。2000年Nwakama等报道了6例应用半限制性肩关节假体治疗盂肱关节骨关节炎、肩关节半脱位及大范围肩袖撕裂的患者,其平均随访时间达69个月,分别进行了临床及影像学方面的评估。患者的疼痛症状较术前有所改善,但上举及外旋活动范围减少;影像学方面,有3例患者的关节盂组件部分可以看到X线透亮带,1例出现了假体组件的移位。共有5例人工肩关节出现了前上方半脱位。大部分患者最终随访结果都是不成功或不满意的,有2例患者因为关节半脱位及关节盂假体的松动进行了翻修术。因此,Nwakama等不建议采用这种术式[15]。目前,大部分半限制性假体已不再应用[5]。
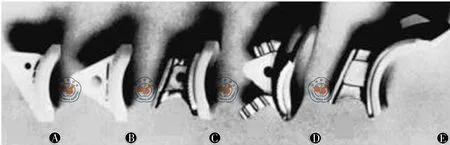
图2 Neer人工肩关节系统关节盂组件。A:原始的高分子聚乙烯关节盂组件;B:标准的高分子聚乙烯关节盂;C:有金属衬背的标准关节盂;D:200%接触面积的金属衬背关节盂;E:600%接触面积的金属衬背关节盂
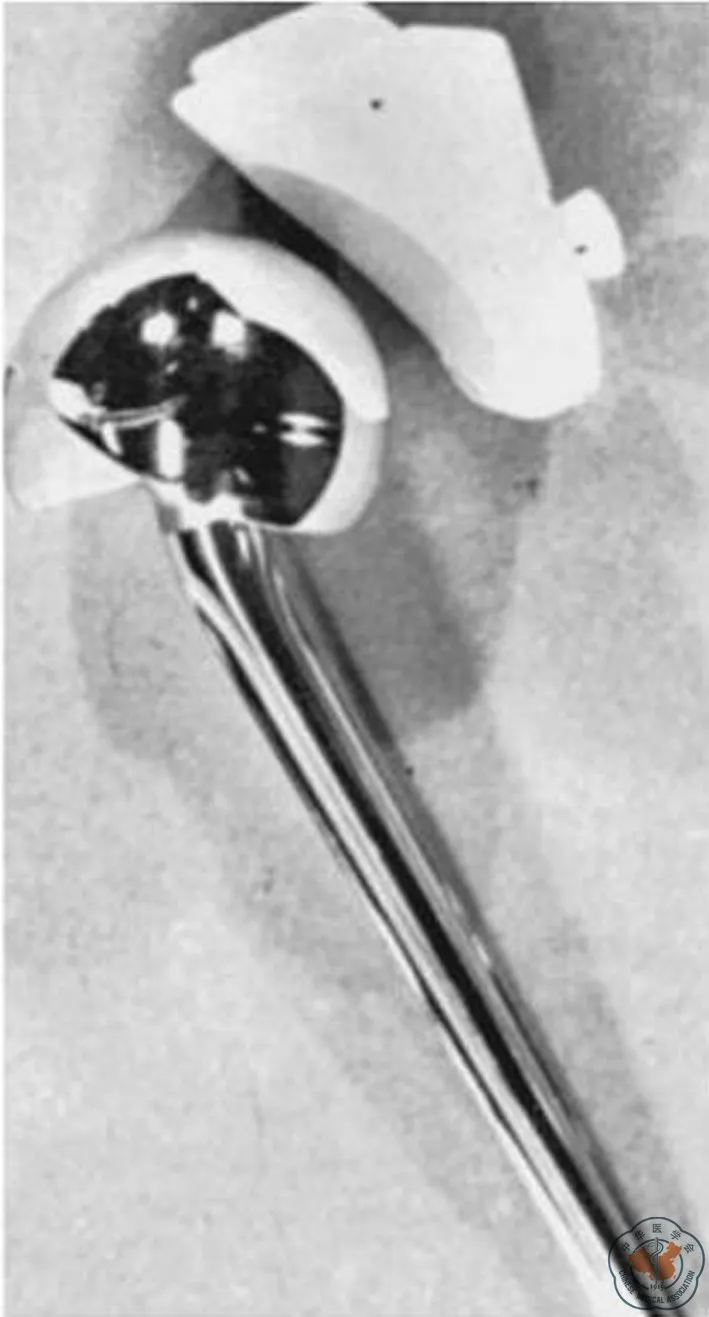
图3 Mazas全肩关节假体系统
限制性肩关节假体主要用于肩袖缺失的肩关节置换术。这类假体通常是非解剖性的,主要依靠盂肱关节之间固定的支轴来替代肩袖组织的作用[16]。尽管限制性假体现在已很少应用,但这一类型的假体还是有着惊人的设计量,这反映了假体设计理念的不断革新,但同时也说明这一类型假体在临床应用中存在着诸多问题。上世纪70年代,Stanmore假体在欧洲应用较广,它需要大量的骨水泥来固定关节盂假体杯,并用高分子聚乙烯衬垫将肱骨头锁入关节盂假体杯中,从而完成这一球窝关节的连接。由于这种假体连接设计不够牢固,应用效果不佳,因此逐渐被摒弃[16-17]。Post设计的Michael Reese假体在上世纪90年代得到了较广泛的应用。Post认为关节盂的固定在限制性假体中尤为重要,他在关节盂表面坚强的皮质骨上添加假体组件,并在固定肩盂的栓钉周围填充骨水泥,而不是仅仅固定在较软的松质骨上,从而增加假体的稳定性。遗憾的是,尽管术者对限制性假体不断进行改良,但由于假体材料及假体损耗的问题,这一类型的人工关节假体应用时间较短[5]。
三、反式人工肩关节的应用
反式球窝结构的人工肩关节最近获得了较多关注,采用反式人工肩关节置换术的数量也在增加,但它并不是一个新兴的概念。实际上,反式人工肩关节置换术有着很长的历史,但大部分假体没能经受住时间的考验。上世纪70年代,行人工肩关节置换术的医生们开始认识到,想在假体稳定性及良好的活动范围这两者间取得平衡是十分困难的[18]。他们发现肩袖这一结构对肩关节的稳定性起着至关重要的作用,一旦肩袖缺失,人工肩关节假体将承受诸多额外的应力[19-20]。反式人工肩关节将球面假体固定在肩关节盂,为肱骨的各方向运动提供了一个活动界面,并通过肩关节的肌肉来控制人工关节的运动而不依赖肩袖的作用。Neer曾设计了三代限制性假体,均为反球窝关节结构。第一代Mark I假体中超大号的球面设计可以增加关节的活动度,但无法重建肩袖结构[21]。第二代Mark II假体采用了较小的球面设计,可以修复肩袖组织,但导致了关节活动范围的减少[22]。第三代MarkⅢ假体的肱骨干增加了轴向旋转的设计,试图改善假体的活动度,但假体的脱位及在肩胛骨上的固定问题依然没能得到很好地解决[23]。这三代限制性假体的失败经验使Neer充分认识到重建肩袖组织对于提高肩关节功能是必不可少的[18]。直到1985年,法国医师Grammont采用新的观念设计了反式肩关节,并获得了良好的随访效果,这一技术才被广泛应用于临床。Grammont假体系统主要有以下4个特点:(1)假体必须是内在稳定的;(2)必须以关节凸面作为承重件,关节凹面作为支撑件;(3)球面假体的中心必须在肩胛盂颈上或以内的位置;(4)关节的旋转中心必须尽可能靠向内侧及远端位置[24]。Grammont还注意到,较正常盂肱关节位置向内、向远端移动旋转中心,可以更好的发挥三角肌的作用。他报道了8例应用这种反式肩关节假体患者的情况,尽管已经比早先的设计内移了旋转中心,但关节盂假体的旋转中心还是位于原始肩盂表面的外侧。这种设计会使肩盂骨-假体界面的应力增大,先前的反式肩关节假体也多是由于这种原因造成假体松动或关节盂组件的损坏。1991年,Grammont设计了他的第二代假体(DeltaⅢ假体,见图4)。他把关节盂侧2/3的球形假体改为1/2球形,从而将旋转中心内移至原始关节盂的表面。此外,连接肩盂骨质的基座中央有一枚压力螺栓,还有两枚分散方向的直径为3.5 mm的螺钉固定。这种设计能够对抗骨-假体界面的剪切力,降低了关节盂假体松动的发生率。随着这种假体应用数量的增加,术者积累了更多的经验,1994年,Grammont这一假体系统的肱骨组件做了改进,以解决肱骨假体出现内侧撞击的问题[22,24]。
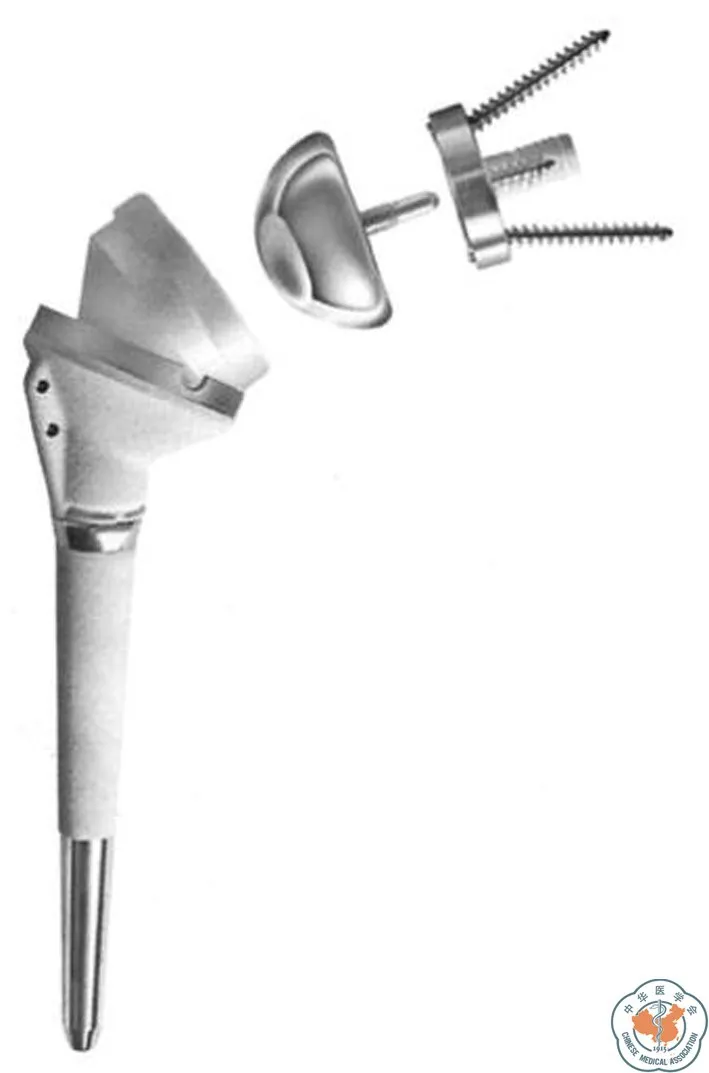
图4 DeltaⅢ反式全肩关节假体
反式肩关节置换术早期最主要的适应证是Hamada分期4到5期的肩袖病变,即巨大肩袖撕裂合并盂肱关节软骨破损、溶解的病例,无论是否伴有盂肱关节骨破坏均可[25]。由于非限制性人工肩关节在很多病例上难以取得满意的效果,反式人工肩关节应用的适应证逐渐扩大开来。近期一项多中心研究对近100例行反式肩关节置换术的患者超过10年的随访研究表明,反式肩关节假体的10年生存率可达91%,在肩袖撕裂关节病的亚组病例中,10年生存率可达94%[26-28]。在反式肩关节假体中,关节盂金属基座组件不依靠骨水泥而是通过螺钉进行固定,基座假体承受的剪切力十分有限,很快被压应力取代,这对关节盂假体没有不良影响,从而降低了肩盂假体松动并发症发生的几率。鉴于反式肩关节的良好应用结果,各种盂肱关节病变或肩袖功能缺失的病例均可考虑应用这项技术,如:肱骨头无上移但关节盂破坏严重的盂肱关节骨关节炎病例;年龄超过75岁,具有肱骨结节不愈合高危风险的病例;创伤后盂肱关节炎合并骨折畸形愈合的病例;肱骨结节不愈合或骨溶解的病例;具有假性麻痹的巨大不可修复性肩袖撕裂病例;肩袖修补失败的病例;肱骨近端肿瘤切除后肩袖附着部位缺失的病例。另外,它还可以用于非限制性肩关节假体初次置换失败后的翻修。类风湿关节炎的患者也可以采用反式人工肩关节进行治疗,但研究表明,这类病例并发症发生率、手术翻修率较高,所以只有当患者年龄较大且肩胛盂骨质量较好的情况下才可以谨慎考虑选择这种术式[29-30]。可以说,反式肩关节置换术是处理肩关节疾病各种复杂情况的最后手段,但它并非万能的治疗手段,也存在相对的禁忌证。如果患者为功能良好的原发性盂肱关节关节炎或肱骨头无菌性坏死,肩袖结构完整,则适用于非限制型解剖型肩关节假体;对于三角肌麻痹或三角肌无力的患者或年轻、活动范围大的患者,反式肩关节置换均不适应用[31]。
四、计算机辅助导航在肩关节置换术中的应用[32]
计算机辅助导航技术在髋、膝关节置换术中已经得到了成功应用,它可以帮助术者提高安放假体位置的准确性。同理,这一技术可以在肩关节置换术中应用,通过在显示器上的成像系统,术者可以更好的判断肩关节假体安放位置是否得当。导航系统可以同时应用于肱骨干及肩盂组件。对于肱骨部分,导航系统可以帮助术者确定肱骨头截骨的范围,这是它最基本的用处。在肱骨近端骨折后继发的创伤性关节炎病例中,由于患者肱骨近端可能存在畸形,术者缺少可靠地解剖标志进行定位。在这种情况下,计算机导航系统可以帮助术者获得一个恰当的假体安装位置。对于肩盂部分,导航系统可以通过肩盂骨质磨损的情况来帮助术者精确判断肩盂假体的型号及倾斜角度。在没有导航辅助的情况下,术者主要依靠个人经验来确定肩盂假体型号和倾斜方向,但多数骨科医生每年行肩关节置换术的例数并不多。在原发性骨关节炎的患者中,仅有25%~35%的患者会因肩盂后方磨损而出现“双凹征”,骨科医生很可能每年只能碰到几例这样的特殊病例,因此积累相关经验十分困难。应用导航系统定位畸形的肩盂可以大幅缩减术者的学习曲线,同时也降低了肩关节置换翻修术的发生率。在对肱骨近端骨折患者行人工肩关节置换术的治疗过程中,导航系统还可以帮助术者确定肱骨干假体柄的高度和型号。尽管目前很多医院还不具备导航系统手术的条件,但随着导航技术的发展和普及,它在肩关节置换术中将会得到更为广泛的应用。
五、小结及展望
人工肩关节假体技术的发展为治疗各种肩关节疾病提供了有效的手段。从早期的整体型假体到现在符合生理解剖特点的三维型假体,设计者不断改进,力争使肩关节假体满足患者个体化的需求,达到最好的手术疗效。非限制性假体的应用较为广泛,但反式肩关节置换在近些年得到了越来越多的推广,在适应证选择恰当的情况下,它的应用可以使患者获得较为满意的效果。术者通过应用新技术努力提高手术疗效。但我们必须认识到,人工肩关节置换术的发展还有很长的路要走,假体松动、假体翻修等问题仍有待于更好的方式解决。随着组织工程学理论和材料学的发展,假体的设计水平会提升到更高的层次;手术医师技术的不断进步及对肩关节这一复杂解剖结构更深入的认识,有助于最大程度发挥假体的作用。这些还需要积累大量的病例资料及临床研究来推动肩关节置换术的发展。
[1] Bankes MJ,Emery RJ.Pioneers of shoulder replacement:themistocles Gluck and Jules Emile Péan[J].J Shoulder Elbow Surg,1996,4(4):259-262.
[2] Lugli T.Artificial shoulder joint by Péan(1893):the facts of an exceptional intervention and the prosthetic method[J].Clin Orthop Relat Res,1978(133):215-218.
[3] Neer CS,Brown TH,Mclaughlin HL.Fracture of the neck of the humerus with dislocation of the head fragment[J].Am J Surg,1953,85(3):252-258.
[4] Neer CS.The classic:Articular replacement for the humeral head.[J].Clin Orthop Relat Res,2011,469(9):2409-2421.
[5] Dines DM,Laurencin CT,Williams GR.Arthritis and Arthroplasty:The Shoulder,First Edition[M].Saunders,an imprint of Elsevier Inc,2009,(Chapter 3):23-33.
[6] Neer CS 2nd.Replacement arthroplasty for glenohumeral osteoarthritis[J].J Bone Joint Surg Am,1974,56(1):1-13.
[7] Habermeyer P,Lichtenberg S,Magosch P.Shoulder Arthroplasty.Surgical management[J].Der Unfallchirurg,2004,107(11):1008-1025.
[8] 唐康来,李起鸿,杨柳,等.UNIVERS3-D肩关节假体置换治疗盂肱关节不稳性骨关节炎[J].中华骨科杂志,2005,25(7):385-389.
[9] Walch G,Boileau P,Noël E.Shoulder arthroplasty:evolving techniques and indications[J].Joint Bone Spine,2010,77(6):501-505.
[10] Sperling JW,Cofield RH,Rowland CM.Minimum fifteenyear follow-up of Neer hemiarthroplasty and total shoulder arthroplasty in patients aged fifty years or younger[J].J Shoulder Elbow Surg,2004,13(6):604-613.
[11] Bohsali KI,Wirth MA,Rockwood CA Jr.Complications of total shoulder arthroplasty[J].J Bone Joint Surg Am,2006,88(10):2279-292.
[12] Neer Award.The Grammont reverse shoulder prosthesis:results in cuff tear arthritis,fracture sequelae,and revision arthroplasty[J].J Shoulder Elbow Surg,2006,15(5):527-540.
[13] Mcelwain JP,English E.The early results of porous-coated total shoulder arthroplasty[J].Clin Orthop Relat Res,1987(218):217-224.
[14] Mazas F,de la Caffinière JY.Total shoulder replacement by an unconstrained prosthesis:Report of 38 cases[J].Rev Chir Orthop Reparatrice Appar Mot,1982,68(3):161-170.
[15] Nwakama AC,Cofield RH,Kavanagh BF,et al.Semiconstrained total shoulder arthroplasty for glenohumeral arthritis and massive rotator cuff tearing[J].J Shoulder Elbow Surg,2000,9(4):302-307.
[16] RM G.The history of total shoulder arthroplasty[M].AAOS Monograph Series,1999.
[17] Lettin AW,Copeland SA,Scales JT.The stanmore totalshoulder replacement[J].J Bone Joint Surg Br,1982,64(1):47-51.
[18] Flatow EL,Harrison AK.A history of reverse total shoulder arthroplasty[J].Clin Orthop Relat Res,2011,469(9):2432-2439.
[19] Reeves B,Jobbins B,Flowers F,et al.Some problems in the development of a total shoulder endo-prosthesis[J].Ann Rheum Dis,1972,31(5):425-426.
[20] Severt R,Thomas BJ,Tsenter MJ,et al.The influence of conformity and constraint on translational forces and frictional torque in total shoulder arthroplasty[J].Clin Orthop Relat Res,1993(292):151-158.
[21] Neer CS,2nd.Shoulder Reconstruction[M].PA:WB Saunders,1990.
[22] Katz D,O′toole G,Cogswell L,et al.A history of the reverse shoulder prosthesis[J].Int JShoulder Surg,2007,1(4):108-113.
[23] Khazzam M.History and development of shoulder arthroplasty[M].In:Fealy S,Sperling JW,Warren RF,Craig EV,eds.Shoulder Arthroplasty.New York,NY:Thieme Medical Publishers,Inc,2008:1-9.
[24] Grammont P,Trouilloud P,Laffay J,et al.Concept study and realization of a new total shoulder prosthesis[J].Rhumatologie,1987,39:407-418.
[25] MoléD,Favard L.Excentered scapulohumeral osteoarthritis[J].Rev Chir Orthop Reparatrice Appar Mot,2007,93(6 Suppl):37-94.
[26] Favard L,Guery J,Bicknell R,et al.Survivorship of the reverse prosthesis[M].In:Reverse shoulder arthroplasty.N.C.Shoulder.Montpellier:Sauramps Medical,2006:373-380.
[27] Guery J,Favard L,Sirveaux F,et al.Reverse total shoulder arthroplasty:Survivorship analysis of eighty replacements followed for five to ten years[J].J Bone Joint Surg Am,2006,88(8):1742-1747.
[28] Favard L,Alami G,Young A,et al.Long term outcomes with the reverse shoulder prosthesis:10 to 15 years of follow-up[M].In:Walch G,Boileau P,MoléD,Favard L,Lévigne C,Sirveaux F,editors.The glenoid.Montpellier:Sauramps Medical,2010:421-426.
[29] Khan WS,Longo UG,Ahrens PM,et al.A systematic review of the reverse shoulder replacement in rotator cuff arthropathy,rotator cuff tears,and rheumatoid arthritis[J].Sports Med Arthrosc,2011,19(4):366-379.
[30] Wall B,Nové-Josserand L,O′connor DP,et al.Reverse total shoulder arthroplasty:a review of results according to etiology[J].J Bone Joint Surg Am,2007,89(7):1476-1485.
[31] Geber C.Complications and revision of the reverse total shoulder replacements[M].In:Reverse shoulder arthroplasty:clinical results,complications,revision.Montpellier,France:Sauramps Medical,2006:315-318.
[32] Gartsman GM,Edwards TB.Future Directions in Shoulder Arthroplasty[J].Shoulder Arthroplasty,2008,(44):503-509.
2014-08-18)
(本文编辑:李静)
10.3877/cma.j.issn.2095-5790.2014.04.011
公益性行业科研专项基金资助(201302007)
100730 北京医院骨科
薛庆云,Email:xueqingyun163@163.com
石磊,张耀南,赵立连,等.人工肩关节发展及治疗现状[J/CD].中华肩肘外科电子杂志,2014,2(4):255-259.
