强化降压治疗对脑出血患者预后的影响
2014-06-12陈戈
陈 戈
(湛江中心人民医院神经内科,广东 湛江 524037)
脑出血(intracerebral hemorrhage)是一种常见的脑血管疾病,每年发病率为(60~80)/10万[1],其致残率和病死率均很高,严重影响人类健康和患者生活质量。患者在发病初有头晕、头痛、恶心、呕吐、言语不清、肢体麻木或一侧肢体无力甚至瘫痪,甚至短时间内出现昏迷、大小便失禁。高血压性脑出血是其最常见的病理类型,约占所有脑出血患者的70%~80%[2]。本研究通过降压治疗和系统护理,观察患者第3、6、9天后强化降压与神经功能恢复、病死率的相关性。
1 资料与方法
1.1一般资料选择2011年6月至2012年6月我院神经内科、ICU、脑外科的高血压脑出血患者60例,入院时血压均>180/110 mmHg。均在发病后24 h内入院,其中<2h 38例,2~24 h 22例。60例患者随机分为强化降压组和标准降压组,强化降压组30例,其中男18例,女12例,血压180~245/100~140 mmHg,病程平均(3±0.12)h,血肿量平均(28±3.17)ml;根据强化降压目标值将强化降压组再等分为A、B、C,3组。标准降压组30例,其中男16例,女14例,血压180~235/100~130 mmHg,病程平均(3±1.23)h,血肿量平均(26±1.67)ml。强化降压组和标准降压组两组患者在血压水平、发病时间、出血量方面比较差异无统计学意义(P>0.05)。
1.2入选标准所有患者的诊断符合全国第四届脑血管病学术会议修订的高血压脑出血诊断标准,并经头颅CT证实。排除标准:创伤性脑出血、血液系统疾病或有出血倾向,1个月内接受溶栓、降纤、抗凝治疗者,肿瘤、脑动静脉畸形患者。
1.3方 法
1.3.1神经功能缺损评分(NIHSS) 将住院的60例脑出血患者每天采用NIHSS评分,NIHSS评分为美国国立卫生院神经功能缺损评分,是对患者的神经功能进行评估的标准,共包括2个大的评估方面,从多方面对患者的神经功能进行评估,其中总分最低为0分,表示正常,无神经功能缺损;总分最高为35分,表示神经功能损伤最为严重,达100%[3]。
1.3.2治疗方法 两组均按照脑血管病防治指南治疗,给予吸氧、心电监护、预防颅内压升高、护胃、维持水电解质平衡等。强化降压组给予硝普钠50 mg,微量泵持续泵入,将A组血压维持在120~140/60~90 mmHg,B组血压维持在140~160/90~100 mmHg,C组血压维持在160~180/110 mmHg。标准降压组将血压维持在180/110 mmHg左右。观察患者第3、6、9天后神经功能恢复程度、治疗效果和病死率。
1.3.3疗效评价 (1)基本痊愈:NIHSS评分减少90%~100%;(2)显著进步:NIHSS评分减少46%~89%;(3)进步:NIHSS评分减少l8%~45%,生活不能自理。
1.4统计学方法采用SPSS13.0统计软件,计量资料采用t检验,计数资料采用χ2检验。多组间两两比较采用方差分析。
2 结 果
2.1两组NIHSS评分比较 强化降压组与标准降压组NIHSS评分比较,差异有统计学意义(P<0.01)。与强化降压c组比较,强化降压A、B组NIHSS评分更低,差异有统计学意义(P<0.05),见表1。
2.2两组患者治疗效果及病死率比较 强化降压A、B组总有效率(基本痊愈率+显著进步率)与标准降压组比较,差异有统计学意义(P<0.01);强化降压C组与标准降压组总有效率比较,差异无统计学意义(P>0.05);强化降压组与标准降压组病死率比较,差异有统计学意义(P<0.05)。见表2。
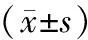
表1 各组在不同时间段NIHSS评分比较分
织*标准降压组比较P<0.01;△与强化降压C组比较P<0.05
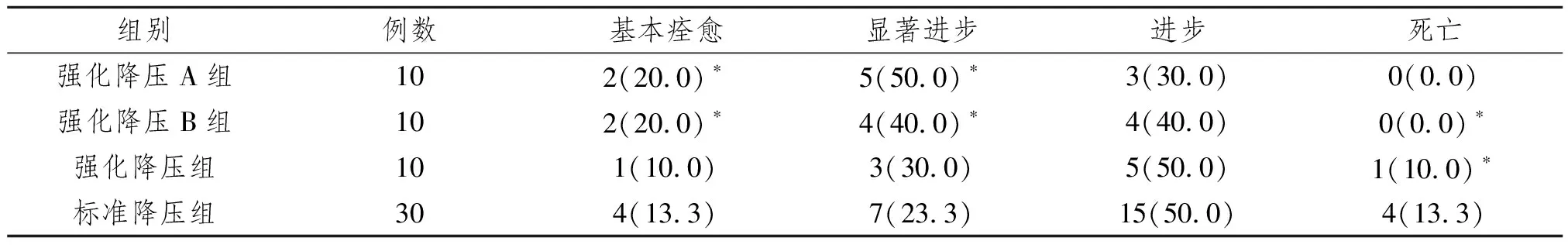
表2 各组治疗效果及病死率比较 例(%)
*与标准降压组比较P<0.01
3 讨 论
传统观念认为,脑出血是一瞬间过程,在周围脑组织压迫和血液凝固下,出血会很快停止[4]。随着CT的广泛应用,发现脑出血后有l8%~38%的患者发生血肿再扩大[5]。本研究显示,强化降压组NIHSS评分低于标准降压组,强化降压A、B组总有效率高于标准降压组,病死率低于标准降压组。
有学者认为,脑出血后血压增高是增加脑血流灌注的保护机制,脑血流量等于脑灌注压与脑血管阻力之比,降低血压会导致脑血流量的减少。李建甫[6]选择入院时血压>180/110 mmHg的脑出血患者,随机分为强化降压组和标准降压组,观察24 h后两组患者血肿体积的变化情况,结果显示强化降压组24 h内血肿扩大者5例(7.1%);标准降压组24 h内血肿扩大者l2例(17.6%),两组比较,差异有统计学意义。POWERS等[7]用150标记的水作为示踪剂,然后给予高血压脑出血患者尼卡地平或拉贝洛尔降血压,将平均动脉压降低l5%,测量患者治疗前后的脑血流量,结果发现,全脑血流量降压前后差异无统计学意义。这说明适当降压并不会加重脑缺血。
脑出血患者的血压控制水平要根据既往的血压水平、伴随疾病、颅内压情况以及患者的全身情况而定[8]。急性脑出血患者病情急,来势凶险、病情变化快、预后差,必须严密观测意识、瞳孔及生命体征的变化,及时作出正确判断,为诊断治疗提供重要的依据。本研究结果提示,对发病在3 d内,积极控制血压水平和系统护理可明显提高治疗总有效率,促进神经功能恢复,降低病死率。
[1] 卫生部疾病预防控制局,中华医学会神经病学分会.中国脑血管病防治指南[M].北京:人民卫生出版社,2007.
[2] QURESHI A l,TUHRIM S,BRODERlCK J P,et al.Spontane—OUS intracerebral hemorrhage[J].N Engl J Med,2006,344(19):1450-1460.
[3] 陈忠伦,王欣,陈秀,等.血清果糖胺和血糖联合检测对急性脑梗死高血糖原因判定价值的研究[J].临床内科杂志,2010,22(1):50-51.
[4] KAZUI S,NARITOMI H,YAMAMOTO H,et al.Enlargemant oI spontaneous intracerebral hemorrhage.Incidence and time coupe[J].Stroke,2006,27(10):1783-1787.
[5] 宋维根,钟建国,肖佩荣,等.高血压脑出血患者早期强化降压对血肿扩大的影响[J].临床神经病杂志,2010,23(1):58-60.
[6] 李建甫.高血压脑出血患者早期降压对血肿扩大的影响[J].中国实用医药,2011,6(9):114-115.
[7] POWERS W J,ZAZULIA A R,VIDEEN T 0,et al.Autoregula.tion of cerebral blood flow surrounding acute(6 t0 22 hours)intrac-erebral hemorrhage[J].Neurology,2005,57(1):l8-24.
[8] 陈皆春,姜玉龙,孙德锦.控制血压防止高血压脑出血血肿扩大的研究[J].临床神经病学杂志,2011,19(5):383-384.
