急性氯氰菊酯中毒合并急性酒精中毒的临床探讨
2014-05-25瞿海龙梁璐麻月云
瞿海龙,梁璐,麻月云
(1. 河北大学附属医院急诊科,河北 保定 071000;2. 保定市妇幼保健院,河北 保定 071000)
急性氯氰菊酯中毒合并急性酒精中毒的临床探讨
瞿海龙1,梁璐1,麻月云2
(1. 河北大学附属医院急诊科,河北 保定 071000;2. 保定市妇幼保健院,河北 保定 071000)
目的 探讨急性氯氰菊酯中毒合并急性酒精中毒时,血浆酒精浓度及氯氰菊酯浓度相关性及此类患者的预后。方法 对60例急性氯氰菊酯中毒患者,根据中毒前是否饮酒分为混合中毒组与单纯中毒组,所有患者行血浆氯氰菊酯浓度检测,对混合中毒组患者行血浆酒精浓度检测;对两组患者的一般资料(性别、年龄、氯氰菊酯浓度)及死亡率进行统计学处理,并对酒精浓度与氯氰菊酯浓度相关性进行分析。结果 两组患者存在性别差异,混合中毒组男性明显高于女性(P<0.05);混合中毒组患者血液中氯氰菊酯含量、病死率明显升高(P<0.05);混合中毒组患者血浆酒精浓度与血液中氯氰菊酯浓度呈正相关,饮酒量越多,氯氰菊酯中毒程度越重。结论 急性氯氰菊酯合并急性酒精中毒时,血液中氯氰菊酯浓度明显升高,病死率增加。
氯氰菊酯中毒;酒精中毒;预后
中国为农业大国,农药在农业生产中应用广泛,然而目前尚缺乏对农药的统一管理,急性农药中毒事件常有发生。农药口服后吸收快,可迅速出现中毒症状,若不能及时抢救治疗,病死率高。临床工作中发现,部分患者于口服农药之前曾有大量饮酒,使病情进一步恶化。本文收集河北大学附属医院急性酒精中毒合并急性氯氰菊酯中毒患者30例,就其临床特点报道如下。
1 资料与方法
1.1 临床资料
选取2007年9月—2013年10月就诊的急性氯氰菊酯中毒患者60例, 根据中毒前是否饮酒,分为单纯中毒组和混合中毒组,单纯中毒组30人,其中女性14人,男性16人,年龄18~67岁,混合中毒组30人,其中女性7人,男性23人,年龄16~65岁,中毒到就诊时间 30 min~6 h。
1.2 方法
60例氯氰菊酯中毒患者就诊后立即留取血液标本,使用日本GC-9A气相色谱仪测定血液氯氰菊酯含量,对混合中毒患者测定血中酒精含量,同时给予洗胃、小剂量阿托品、保护脏器功能、促进酒精代谢、营养支持等综合治疗。
1.3 统计学方法
采用SPSS 16.0软件包,计数资料以率表示,计量资料以x±s表示,对相关数据分别进行卡方检验、t检验、Speaman等级相关分析, P<0.05为差异具有统计学意义。
2 结果
2.1 混合中毒组与单纯中毒组相比
混合中毒组男性明显高于女性(P<0.05);混合中毒组患者血液中氯氰菊酯含量、病死率明显升高(P<0.05),见表1。
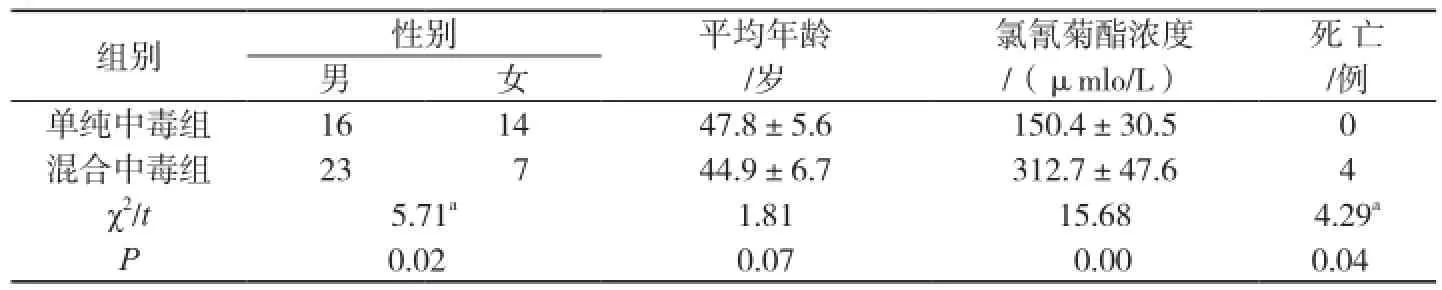
表1 两组患者相关项目比较
2.2 混合中毒组患者相互比较
血浆酒精浓度与氯氰菊酯含量存在正相关,饮酒量越多,氯氰菊酯含量越高,r=0.76,P=0.00,两者相关性见图1。
3 讨论
氯氰菊酯具有中度毒性,为Ⅱ型拟除虫菊酯类农药,已广泛应用于农业生产中。对于口服中毒患者,其毒性主要表现为神经毒性、胃肠毒性,临床上出现头晕、头痛、抽搐、昏迷、呕吐等症状[1]。其毒理尚未完全阐明,目前认为毒物进入神经系统后,作用于神经元的Na+通道,导致钠通道的m闸门关闭延迟,去极化时间延长,使小量Na+内流,产生去极化后电位和重复去极化。本类农药还可能通过抑制中枢神经细胞膜的γ-氨基丁酸(γ-GABA)受体,导致γ-GABA对脑细胞的抑制功能消失,引起中枢神经系统兴奋性增高[2]。有研究显示氯氰菊酯可影响电子传递链和细胞色素C,干扰神经细胞去极化,致使周围神经出现重复动作电位,造成肌肉的持续收缩,造成抽搐[3]。在临床工作中发现,有些患者存在酒精与农药混合中毒,此类病人临床症状重,预后差。本文回顾性分析60例氯氰菊酯中毒患者,发现男性患者发生混合性中毒的比例更高。在中国农村,男性是家庭经济的主要来源者,面对着激烈的竞争,其压力大,心理疏导途径少,饮酒成为其缓解自身压力的主要途径。饮酒过量后,患者处于兴奋或意识模糊状态,此时对自己的行为难以采取理智的控制,导致中毒的发生。本研究显示饮酒组血浆氯氰菊酯浓度明显高于未饮酒组,其血浆毒物含量与酒精浓度呈正相关,饮酒量越多,血浆氯氰菊酯含量越高。其原因考虑与以下因素有关:大量饮酒后,患者情感失控,无法控制自己的行为,导致服用大量毒物[4];酒精具有血管扩张作用,在胃肠内可使局部血管扩张,增加了毒物的吸收,致使进入血液的毒物量增多[5];酒精与氯氰菊酯均需在肝脏内解毒、代谢,混合中毒时,肝功能损害进一步加剧,延缓了毒物的代谢,使其在体内蓄积时间延长,加重了毒物对机体的损害,导致中毒症状加重,病死率明显高于未饮酒患者[6]。因此,临床实践中遇到急性酒精中毒合并急性氯氰菊酯中毒时,应及早抢救,减少患者死亡的发生。
[1] 汪文杰, 鲁后清, 邵仁德, 等. 氯氰菊酯中毒并发胰腺炎二例[J]. 中华急诊医学杂志, 2012, 21(8): 862.
[2] 陈灏珠, 林果为. 实用内科学[M]. 13 版. 北京: 人民卫生出版社, 2009: 810.
[3] 李海斌, 李君. 氯氰菊酯毒作用研究进展[J]. 环境与健康杂志, 2007, 5(24): 372-374.
[4] 瞿海龙, 麻晓静, 张冰, 等. 急性乙醇中毒合并急性敌敌畏的临床特点[J]. 职业与健康, 2011, 27(16): 1918-1919.
[5] 瞿海龙, 彭广军, 周英莲, 等. 大黄对敌敌畏中毒合并酒精中毒致心肌损害的临床疗效[J]. 医学研究与教育, 2013, 30(3): 26-28.
[6] 杨中卫, 唐友勇, 程立, 等. 急性吸入性氯氰菊酯中毒 13 例临床分析[J]. 国际呼吸杂志, 2013, 33(1): 29-31.
(责任编辑:裘永强)
Clinical study of acute cypermethrin poisoning affiliated with acute alcohol intoxication
JU Hailong1, LIANG Lu1, MA Yueyun2
(1. Emergency Department, Affiliated Hospital of Hebei University, Baoding 071000, China; 2. Materal and Children Health Hospital of Baoding City, Baoding 071000, China)
Objective To determine the effects of plasma concentration of alcohol on blood cypermethrin concentration and the prognosis of the patients when acute cypermethrin poisoning affiliated with acute alcohol intoxication. Methods 60 cypermethrin poisoning cases were divided into mixed cypermethrin group and cypermethrin group , blood samples were taken on admission from patients, the cypermethrin concentration were detected, blood alcohol concentration also detected in mixed group. Sex, age, cypermethrin concentration, mortality rate were analysised, meanwhile, speaman correlation were used to investigate whether associations between alcohol and cypermethrin. Results Compared with patients with no alcohol in their blood, patients with detectable alcohol were more likely to be male, the cypermethrin concentration and death rate were more higher than control group (P<0.05). There was a positive correlation between alcohol and cypermethrin levels. Conclusion Acute cypermethrin poisoning affiliated with acute alcohol intoxication is associated with higher blood concentrations of cypermethrin and increased risk of death.
cypermethrin poisoning; alcoholic intoxication; prognosis
R5
A
1674-490X(2014)04-0020-03
2014-06-06
瞿海龙(1976—),男,河北涞水人,副主任医师,硕士,主要从事急救医学研究。E-mail: hailongju1976@sohu.com
