我国HIV/TB双重感染者血清细胞因子水平的研究
2014-05-25傅雅静张子宁刘飞鹰成诗明周林赖钰基唐甜徐俊杰韩晓旭姜拥军尚红
傅雅静,张子宁,刘飞鹰,成诗明,周林,赖钰基,唐甜,徐俊杰,韩晓旭,姜拥军,尚红
(1.中国医科大学附属第一医院检验科,卫生部艾滋病免疫学重点实验室,沈阳 110001;2.广西壮族自治区疾病预防控制中心,南宁530000;3.中国疾病预防控制中心结核病预防控制中心,北京 100000)
结核分枝杆菌(mycobacterium tuberculosis,MTB)感染是人类免疫缺陷病毒(human immunodefi⁃ciency virus,HIV)感染者最为常见的机会性感染,两者共感染可加速各自的疾病进程。根据最新的Me⁃ta分析结果显示,我国HIV感染者的单纯结核(tu⁃berculosis,TB)感染率为7.2%,而进入艾滋病期患者的TB感染率高达22.8%[1]。可见,HIV/TB双重感染(简称双感)是艾滋病及结核防治工作的重大问题之一。
细胞因子是介导免疫及炎性反应的信号蛋白,具有调节免疫应答、诱导炎性反应、影响造血功能、组织细胞增殖及神经—内分泌样效应等多种生物学功能。HIV及TB的感染及发病均涉及复杂的细胞因子变化。研究认为,细胞因子失平衡是TB促进HIV病毒复制和疾病进展的机制之一[2],但目前对我国HIV/TB双感人群细胞因子的表达情况还未见报道。本研究以HIV及TB流行较严重的广西地区为代表,对单纯TB患者、HIV感染者、HIV/TB双感者及健康对照人群血清细胞因子水平进行研究及比较,探讨了我国HIV/TB双感者细胞因子变化趋势及特征,为双感者的治疗从细胞因子角度提供可靠依据。
1 材料与方法
1.1 材料
研究对象:2010年4月至2010年9月间在广西招募HIV感染者465例,TB患者600例。在HIV感染者中以胸片、痰培养、临床诊断等方法检出TB患者。在TB患者中,以第3代ELISA方法筛查并进行抗体确认实验检出HIV感染者。如感染者符合中国疾病预防与控制中心于2002年颁布的《艾滋病诊断与治疗指导方案》开始治疗标准,则在征得本人同意后,开展标准化HAART治疗。依据上述程序,纳入未接受HAART治疗且愿意参加本研究的HIV/TB双感者15例,接受HAART治疗双感者5例;单纯HIV感染者13例,接受治疗单纯HIV感染者4例;单纯TB患者10例及健康对照17例(表1)。截止采样时间点,所有接受HAART治疗感染者治疗持续时间均在1年以内。收集HIV/TB双感、单纯HIV感染及单纯TB患者人口学信息、HIV及TB感染的流行病学信息、结核痰涂片镜检结果等临床检测信息。采集EDTA抗凝全血、血清及血浆标本。本研究内容获得参加者的书面知情同意。
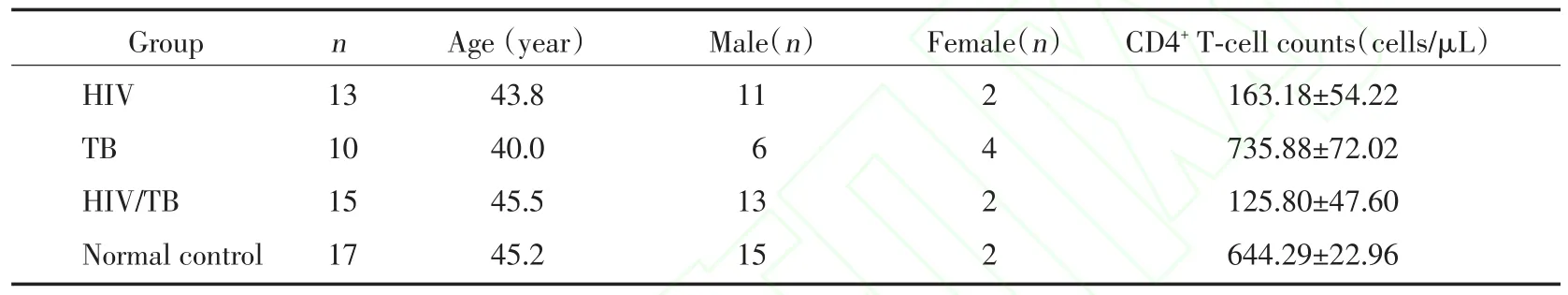
表1 研究对象的基本信息Tab.1 The characteristics of study subjects
1.2 方法
1.2.1 8种细胞因子的检测:取25μL血清标本,选用Bio Plex悬浮芯片检测仪器及试剂(BIO RAD公司,美国)统一测定IL⁃2、IL⁃4、IL⁃6、IL⁃8、IL⁃10、IFN⁃γ、TNF⁃α、GM⁃CSF等8种血清细胞因子水平并设平行孔。全部操作按照操作说明书进行。
1.2.2 CD4+T细胞绝对值检测:CD4+T细胞绝对值依据1997年美国CDC关于HIV感染者CD4+T细胞检测指导方法,应用TruCOUNT管、FACSCalibur流式细胞仪及MULTISET软件(BD公司,美国)检测。
1.2.3 HIV病毒载量检测:取1 mLEDTA抗凝血浆,采用COBAS@AmpliPrep@/COBAS@TaqMan@System自动载量仪及COBAS@AmpliPrep/COBAS@Taq⁃Man@HIV⁃1Test试剂盒(Roche公司,德国)测定病毒载量,全部操作按照操作说明书进行。检测范围为40 拷贝/mL~1×107拷贝/mL。
1.3 统计学分析
采用SPSSl7.0软件进行数据处理。细胞因子数据用x±s表示,采用Mann⁃Whitney U检验分析比较各组间的实验指标,采用Spearman秩相关做相关性分析。P<0.05为差异有统计学意义。
2 结果
2.1 单纯HIV感染者与健康对照血清细胞因子水平的比较
在13例单纯HIV感染者及17例健康对照者8种血清细胞因子的比较中,发现HIV感染者血清IL⁃8为(117.36±27.60)pg/mL,健康对照为(892.63±291.93)pg/mL(表2),2组人群比较具有统计学差异(P<0.01)(图1A)。其他7种血清细胞因子比较差异未见统计学意义。
2.2 单纯TB患者及HIV/TB双感者与健康对照血清细胞因子水平的比较
在10例单纯TB患者、15例HIV/TB双感者与17例健康对照者8种血清细胞因子的比较中,发现TB患者血清IL⁃10及TNF⁃α水平分别为(0.50±0.29)pg/mL及(117.68±56.47)pg/mL,HIV/TB双感者分别为(1.85±0.84)pg/mL及(157.23±84.01)pg/mL,健康对照2种细胞因子分别为0及(35.89±26.94)pg/mL(表2),TB患者及HIV/TB双感者较健康对照IL⁃10及TNF⁃α 2种细胞因子均显著升高(TB:P=0.02,P=0.01;HIV/TB:P=0.02,P<0.00;图1B、1C)。其他6种血清细胞因子水平未见明显差异。
2.3 HIV/TB双感者TB痰涂片镜检结果与血清细胞因子水平的关系
经TB痰涂片镜检,15例HIV/TB双感者中8例为TB痰涂片镜检阳性,7例为阴性,根据镜检结果将双感者分为痰涂阳和痰涂阴2组,比较2组间血清细胞因子水平。结果显示,HIV/TB双感者GM⁃CSF水平显著升高(P=0.04),IL⁃10、TNF⁃α及其他5种细胞因子未见明显组间差异。
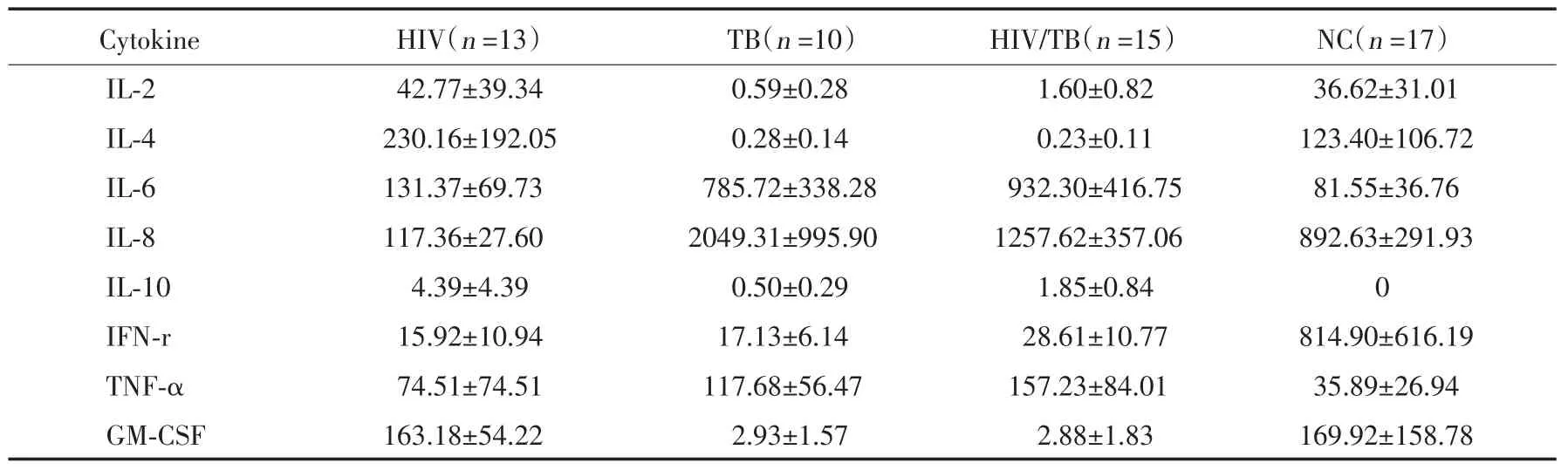
表2 单纯HIV感染者、TB患者、HIV/TB双感者及健康对照血清8种细胞因子水平(pg/mL)Tab.2 The eight serum cytokine levels in HIV,TB and HIV/TB co⁃infection patients(pg/mL)

图1 单纯HIV感染者、TB患者及HIV/TB双感者与健康对照细胞因子水平的比较Fig.1 Comparisons of cytokine levels among HIV,TB,HIV/TB patients and healthy controls
2.4 单纯HIV感染者与HIV/TB双感者HIV病毒载量及血清细胞因子水平的比较
比较13例单纯HIV感染者与15例HIV/TB双感者HIV病毒载量及血清细胞因子水平,发现双感者HIV病毒载量显著高于单纯HIV感染者(P=0.02)(图2A),血清IL⁃6、IL⁃8、IFN⁃γ、TNF⁃α等4种前炎性因子在HIV/TB双感者组中显著升高(P=0.02,P=0.01,P=0.02,P<0.00,图2B~2E)。
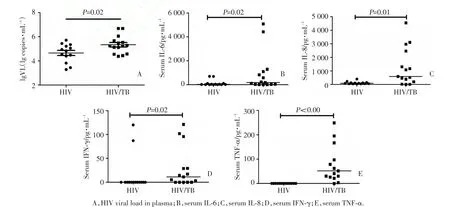
图2 单纯HIV感染者与HIV/TB双感者HIV病毒载量及血清细胞因子水平的比较Fig.2 Comparisons of cytokine levels and HIV viral load between HIV and HIV/TB co⁃infection patients
2.5 HAART治疗对单纯HIV感染者及HIV/TB双感者血清细胞因子水平的改善
在单纯HIV感染者及HIV/TB双感者2组中,将研究对象按照是否接受HAART治疗分别分为2组,组间进行8种血清细胞因子检测结果的比较。结果发现,相较未治疗者,接受治疗的HIV/TB双感者血清TNF⁃α水平出现下降趋势,但差异无统计学意义(表3)。

表3 HAART治疗对单纯HIV感染者及HIV/TB双感者血清细胞因子水平的改善(pg/mL)Tab.3 The influence of HAART on the cytokine levels in HIV and HIV/TB co⁃infection patients(pg/mL)
3 讨论
MTB与HIV能够相互促进疾病进展,造成双感者高感染率及死亡率[3,4]。细胞因子在HIV/TB双感者疾病进展过程中发挥重要作用,但目前对双感者细胞因子的分泌表达模式尚存在争议。研究显示,美国HIV/TB双感者外周血单个核细胞(peripheral blood mononuclear cell,PBMC)主要以Th1类细胞因子分泌为主,同时伴有Th2类细胞因子的下降。另有对欧美人群的研究发现HIV/TB双感者全血及肺泡灌洗液以IL⁃4等Th2细胞因子为主[5]。Wallis等[6]对乌干达HIV/TB双感者的研究中发现HIV/TB双感者较单纯HIV感染者TNF⁃α增高3~10倍。但Sauk⁃konen等[7]的体外研究却显示,HIV感染者的细胞感染TB后TNF⁃α分泌量明显下降。提示研究对象及样本来源都会对细胞因子的研究结果产生影响。
本研究对我国广西地区HIV/TB双感、单纯感染及健康对照者血清细胞因子进行直接检测及比较,结果发现单纯HIV感染者前炎性因子IL⁃8水平低于健康对照,与国外研究结果类似[10,11]。单纯TB及HIV/TB双感者与健康对照比较,单纯TB感染者IL⁃10及TNF⁃α水平明显升高,HIV/TB双感者上升更加显著,提示TB使机体倾向于这2种细胞因子的分泌及表达失平衡。TNF⁃α是加速结核性肉芽肿形成的主要细胞因子,而且作为前炎性因子,能导致T细胞活化水平的升高及组织细胞损伤、坏死;IL⁃10作为抑制性细胞因子,可以抑制Th1类免疫反应,促进TNF⁃α作用及纤维化[2,12]。 North等[8]发现不产生IL⁃10的小鼠可以抵抗MTB的感染,因此HIV/TB双感者高水平的IL⁃10及TNF⁃α可能加速了HIV及TB疾病进展及恶化,是双感者疾病进展快、死亡率高的机制之一。本研究组进一步研究了双感者体内MTB活跃程度对细胞因子水平的影响。按照TB痰涂片镜检结果,将HIV/TB双感人群分为痰涂片镜检阳性及阴性2组,仅发现痰涂片镜检阳性者炎性因子GM⁃CSF高于阴性者,其他细胞因子均未见显著差异,提示TB的活跃程度与HIV/TB双感者血清IL⁃10及TNF⁃α的升高无明显的相关性。Amirayan⁃Chevillard等[9]亦报道单纯HIV感染即可导致IL⁃10及TNF⁃α水平的升高,提示双感者体内IL⁃10及TNF⁃α2种细胞因子的显著升高不仅是MTB活跃程度的表现,也可能是MTB和HIV之间复杂的相互的结果。
Alberti等[10]的研究证实CD4+T细胞数量本身即可造成细胞因子分泌及表达水平的差异。以往针对HIV/TB双感者细胞因子的研究仅注重细胞因子本身的变化,忽略了CD4+T细胞数量对机体细胞因子平衡的影响。因此,本研究在研究对象的选择上,将HIV/TB双感与单纯HIV感染者CD4+T细胞数量进行匹配,以消除细胞数量本身对于研究结果的影响。与Bal等[11]的研究结果相似,在单纯HIV感染及HIV/TB双感2组的比较中,发现IL⁃6、IL⁃8、IFN⁃γ、TNF⁃α等前炎性因子在双感者体内显著升高。在2组间CD4+T细胞数量没有明显差异的情况下,HIV/TB双感者HIV病毒载量显著高于单纯HIV感染者组,提示MTB与HIV共同作用产生了大量前炎性因子,这些异常增高的前炎性因子在促进细胞活化及炎症等免疫反应的同时,加速了HIV病毒复制,导致疾病进展。
有效的HAART治疗可以将HIV病毒控制在检测限以下,降低HIV相关机会性感染的发病率和死亡率,患者CD4+T细胞数量上升,但在一定程度上无法恢复病毒造成的T细胞功能损伤。细胞因子失平衡造成免疫反应异常,是T细胞功能损伤的机制之一[12]。Aiuti等[13]亦认为HAART治疗后细胞因子平衡的恢复是免疫重建的标志。目前就HAART治疗对细胞因子表达谱的恢复情况尚存在争议,Amirayan⁃Chevillard等[9]报道HAART治疗能够恢复HIV感染者TNF、IL⁃1、IL⁃6及IL⁃10等细胞因子水平,有研究则显示HAART治疗并没有使感染者TNF⁃α水平得到恢复。HAART治疗是否可以改善HIV/TB双感者体内细胞因子的失平衡状态尚未见报道。本研究在HIV及HIV/TB两人群中按照是否接受HAART治疗分别分为2组,发现接受治疗的HIV/TB双感者与未治疗者相比,血清TNF⁃α水平出现下降趋势,但差异无统计学意义,可能与本研究中感染者治疗时间短有关。提示对于HIV/TB双感者施以有效的HAART治疗可能有助于感染者体内部分细胞因子水平的恢复,但需要长期有效治疗。
综上所述,本研究对我国广西地区细胞因子在单纯TB、HIV及HIV/TB双感者血清细胞因子水平进行了比较系统的研究及分析,发现细胞因子的失衡在HIV及HIV/TB双重感染疾病进展中均发挥了重要作用,为探讨HIV感染中机会性感染的发生机制等提供了有效信息。
[1]Gao L,Zhou F,Li XW,et al.HIV/TB co⁃infection in mainland Chi⁃na:smeta⁃analysis[J].PLoSOne,2010,5(5):e10379.
[2]JiaoYM,Zhang T,Wang R,et al.Plasma IP⁃10 is associated with rapid disease progression in early HIV⁃1 infection[J].Viral Immu⁃nol,2012,25(4):333-337.
[3]Cavanaugh J,Genga K,Marigu I,et al.Tuberculosis among children in Kenya:epidemiology and impact of HIV in two provinces[J].J Trop Pediatr,2012,58(4):292-296.
[4]Getahun H,Gunneberg C,Granich R,et al.HIV infection⁃associat⁃ed tuberculosis:the epidemiology and the response[J].Clin Infect Dis,2010,50(Suppl 3):S201-S207.
[5]Dheda K,Chang JS,Breen RA,et al.Expression of anovel cytokine,IL⁃4delta2,in HIV and HIV⁃tuberculosis co⁃infection[J].AIDS,2005,19(15):1601-1606.
[6]Wallis RS,Vjecha M,Amir⁃Tahmasseb M,et al.Influence of tuber⁃culosis on human immunodeficiency virus(HIV⁃1):enhanced cyto⁃kine expression and elevated β2⁃microglobulin in HIV⁃1⁃associated tuberculosis[J].JInfect Dis,1993,167(1):43-48.
[7]Saukkonen JJ,Bazydlo B,Thomas M,et al.β⁃chemokines are in⁃duced by mycobacterium tuberculosis and inhibit its growth[J].In⁃fect Immun,2002,70(4):1684-1693.
[8]North RJ.Miceincapable of making IL⁃4 or IL⁃10 display normal re⁃sistance to infection with Mycobacterium tuberculosis[J].Clin Exp Immunol,1998,113(1):55-58.
[9]Amirayan⁃Chevillard N,Tissot⁃dupont H,Capo C,et al.Impact of highly active anti⁃retroviral therapy(HAART)on cytokine produc⁃tion and monocyte subsets in HIV⁃infected patients[J].Clin Exp Immunol,2000,120(1):107-112.
[10]Alberti S,Cevenini E,Ostan R,et al.Age⁃dependent modifications of type 1 and type 2 cytokines within virgin and memory CD4+T cellsin humans[J].Mech Ageing Dev,2006,127(6):560-566.
[11]Bal AM,Lakhashe SK,Thakar MR,et al.Dysregulation of proin⁃flammatory and regulatory cytokines in HIV infected persons with activetuberculosis[J].Cytokine,2005,30(5):275-281.
[12]Clark S,Page E,Ford T,et al.Reduced T(H)1/T(H)17 CD4 T⁃cell numbers are associated with impaired purified protein deriva⁃tive⁃specific cytokine responses in patients with HIV⁃1 infection[J].JAllergy Clin Immunol,2011,128(4):838-846.
[13]Aiuti F,Mezzaroma I.Failure to reconstitute CD4+T⁃cells despite suppression of HIV replication under HAART[J].AIDS Rev,2006,8(2):88-97.
