膝关节损伤的原因与治疗方法
2014-05-11潘志强江苏省东南大学医院210018
潘志强 (江苏省东南大学医院,210018)
膝关节损伤的原因与治疗方法
潘志强 (江苏省东南大学医院,210018)
为师之道:关注身心健康 拓宽发展之路
编者按:在2013年的“话题”调查中,很多体育教师提出了希望开设“体育教师健康保健系列话题”的建议,希望通过我们的栏目介绍,普及身体健康保健方面的常识,了解运动损伤方面的知识,交流教师间一些简便易行的健康保健方法。我们坚信促进学生的身心健康是我们体育教师工作的方向,努力的目标,而教师的健康是搞好学校体育工作的基础。为此,我们栏目采纳了大家的建议,自本期起开设系列专题。第一期特别邀请了南京东南大学医院专门研究运动创伤的外科主任医师、门诊部潘志强主任为我们撰文,希望能让大家对膝关节损伤的成因、损伤后的现场救助、治疗与康复有更多的了解。

潘志强医生
随着现代科技的发展,生活条件日益改善,我们的生活方式也发生了很大的改变。现代快捷、高效的生活方式也造成诸如高血压、高血脂、糖尿病等“富贵病”的高发。随着时间的推移,人们加强体育锻炼的意识逐渐增强,同时伴随而来的是运动伤害的频繁发生。由于膝关节在解剖学上的特殊性,使其成为我们在运动过程中最易受伤的关节之一。
对于我们体育教师来说,不仅有自身运动锻炼的需求,还要肩负指导学生进行体育运动的职责,相对的,遇到膝关节受伤的机会要高得多。故此,有必要让各位教师了解膝关节损伤的原因、现场急救措施及注意事项,以及如何预防膝关节损伤等方面的基本知识,使大家在以后碰到类似损伤时能在现场进行科学地自救或者他救,以减轻伤者的疼痛并尽可能减少继发的损伤。
一、膝关节损伤的原因
膝关节是人体最大、结构最复杂的承重关节,几乎所有的体育运动都需要膝关节参与。膝关节是由股骨下端、胫骨上端和髌骨共同构成,其特征是关节囊松弛薄弱,关节头与关节窝极不适应,有关节囊内的前后交叉韧带、半月板等结构以及内侧、外侧副韧带等关节囊外的肌肉、韧带等加强其稳固性(见图1、2、3)。
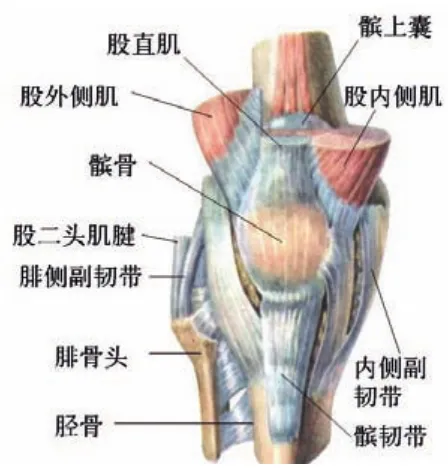
图1 右膝关节肌肉及韧带
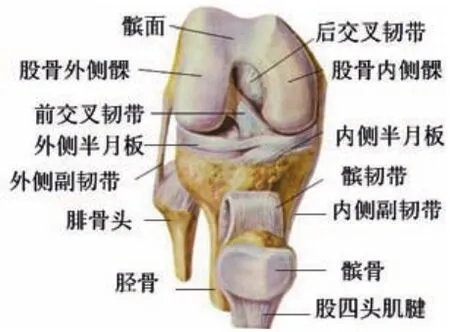
图2 右膝关节正面观(髌骨已游离)
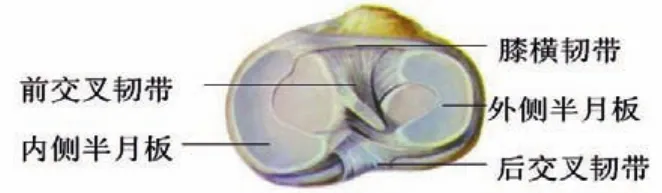
图3 右膝半月板(胫骨平台)
膝关节在运动中最常见的损伤包括韧带、半月板损伤等。其急性损伤的原因简单概括起来就是“暴力”、“疲劳”和“扭曲”。暴力导致损伤很容易引起重视,但我们不能忽视疲劳和扭曲这两个因素在膝关节损伤中的作用。我们知道膝关节的稳定性很大部分要依靠关节囊内外的韧带和肌肉,过度运动会使这些组织出现疲劳状态,强度下降,膝关节的稳定性随之减弱,其对抗外力的能力也就明显低于正常水平,使得膝关节在其后的运动中损伤的几率大大地增加。扭曲是指膝关节在运动中出现的非正常承重的解剖关系,使得部分韧带呈过度拉伸状态,同时胫骨平台上的半月板也会出现受力不均衡的情况,在这种状态下即使不是很大的外力也极易发生韧带断裂、半月板破裂等严重损伤。许多膝关节受损的教师在事后回忆时认为受伤时并没有受到很大的暴力就是这个原因。
膝关节慢性损伤的根本原因是劳损和修复失衡,因与现场紧急处理无关,此处不作赘述。
二、膝关节急性损伤的现场急救
体育教师自身在运动中或教学时学生出现膝关节急性损伤时该怎么办?这个可能是我们最关心的问题。由于膝关节急性损伤的种类很多,许多复杂的损伤在没有专业的检查仪器和设备情况下,连专科医生都难以确定。但在损伤的现场,通过合理的检查,一般还是可以简单确定伤情的轻重情况。根据本人多年在现场工作的经验,总结了一些现场检查的方法,在此与各位探讨一下。现场检查分为两部分:
1.被动检查:就是伤者膝关节放松,配合他人检查膝关节的伤情。被动检查的步骤简单来说就是“一看、二压、三搬动”:一看,是看膝关节是否有肿胀、淤血和畸形。单纯关节肿胀并不能说明有大问题,但如果发现合并淤血或者关节畸形,就应怀疑有无韧带断裂、骨折的可能;二压,用于检查髌骨及韧带的伤情。将伤者腿部伸直、放松,检查者用手指往髌骨的上、下、左、右四个方向轻轻推压检查有无疼痛,若无疼痛则基本可以排除髌骨骨折;关节周围肿胀时,如果压痛轻微、范围广泛且没有疼痛特别严重的部位,一般考虑仅存在轻度的肌肉的拉伤,伤情不甚严重;如有局部特别严重的压痛点,且在该压痛点处摸到局部组织有凹陷性缺损,在缺损的上或下端触及质量较硬的团块,多预示韧带有局部或完全断裂的可能;三搬动,即检查者按正常的活动范围轻轻搬动膝关节以确定其功能状况。在伤者腿部放松的情况下,检查者一手扶住伤者的膝关节上部,一手握住同侧踝关节,让患者膝关节做被动的过屈和过伸动作,根据其有无疼痛来初步判断半月板是否有损伤;内、外侧副韧带损伤时,虽然可以通过简单的侧方应力试验来判断,但因疼痛明显,所以并不提倡在受伤现场检查。做以上检查时切记动作要轻柔、干净利落,不要粗暴、拖泥带水或无谓的反复,以免加重伤情,增加伤者痛苦。如果通过以上检查均提示膝关节的损伤较轻,那么就可以进行下一步的主动检查。
2.主动检查:即伤者通过自己主动活动膝关节,再根据自身感觉来确定伤情的方法。先在小腿悬空的状态下让伤者自主进行膝关节的屈伸动作,再让其在膝关节呈90°悬垂的状态下做小腿的旋内、旋外动作,如果均没有疼痛加重或关节交锁等不适,则可以在有同伴扶持的情况下试着走几步,记住要让膝关节逐步受力,如有异常须立即终止。
以上几项检查应遵循一定的顺序性,若通过某项检查已经怀疑有韧带断裂、骨折的可能,就应该立即停止,然后在现场进行简单固定后运送至有条件的医院诊治。现场最方便有效的固定方法为健肢固定法,即用绷带、布条等分别在大腿中上部、膝关节上、小腿中上部和踝部把伤腿固定在健侧腿上(见图4)。此方法能控制受损膝关节的活动,可以使伤者在搬运至医院的途中减轻疼痛、避免继发损伤。
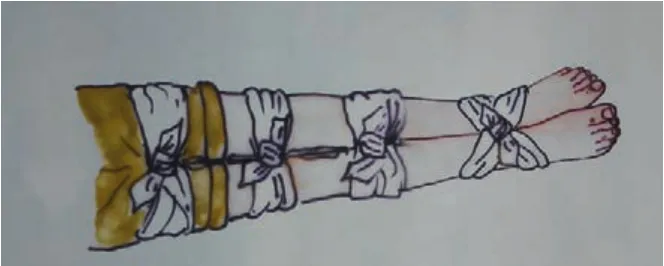
图4 健肢固定
经检查只是轻度的韧带或肌肉拉伤者,可用绷带等进行膝关节加压包扎以控制其活动并减少淤血及渗出,疼痛明显者可使用氯乙烷冷喷雾剂或冰袋外敷来减轻伤者疼痛。因可能导致未受损的肌肉、韧带等组织出现不适,一般不建议长时间(超过30分钟)的冰敷。
三、骨科对于各类常见膝关节损伤的基本治疗原则
随着现代医疗技术的发展,磁共振与关节镜技术日益成熟,对膝关节损伤无论在诊断还是治疗上都取得长足的进步。在此仅就现在骨科针对常见的几种膝关节损伤所采取的治疗措施简单作一介绍:1.内侧副韧带损伤:内侧副韧带扭伤或深层部分断裂可保守治疗,用石膏固定4~6周;完全断裂者应及早修补;如同时合并半月板损伤或前交叉韧带损伤者也应在手术时同时进行处理。2.外侧副韧带损伤:断裂者应立即手术修补。3.前交叉韧带损伤:不满2周的韧带断裂,应争取手术缝合;韧带体部断裂,为增强交叉韧带的稳定性,可再移植一根肌腱加强;韧带部分断裂者,可缝合断裂部分,再石膏固定4~6周。以上手术目前均主张在关节镜下进行。4.后交叉韧带损伤:有争议,目前倾向于在关节镜下早期修复。5.半月板损伤:半月板破裂者目前主张在关节镜下进行手术,因半月板完全切除的膝关节易产生骨性关节炎,所以除破碎不堪的半月板外,一般都以修补、缝合为主。
四、膝关节损伤的预防
若想尽可能减少膝关节损伤的发生,首先在平时就要注意腿部肌肉,尤其是股四头肌力量的训练,可以在一定程度上加强膝关节的稳定性。在一次运动的过程中,我们需要做好“热身”、“防护”和“放松”。具体来说我们在运动中应该重点关注以下几点:
1.在高强度的运动之前,热身一定要充分,准备不足者发生关节损伤的几率会明显增高;
2.运动时要注意动作的规范,同时要注意场地的安全;
3.运动的强度比较大,或对抗性很强,建议选用合适的运动鞋并加用合适的护具;
4.在运动中如出现疲劳、精力不足、动作反应明显迟钝的时候,应适时停止运动;5.运动结束后最好对腿部肌肉进行牵拉、热敷或按摩,以让膝关节相关的肌肉得到充分的放松。
另外,我们还要注意防止膝关节在运动后受寒。膝关节在运动时局部血液循环加速,代谢增快且出汗较多,运动后如果不注意保暖的话,极易受寒导致关节的循环瘀滞从而引起关节酸痛等症状,所以在运动结束后应擦去汗液并尽早换下潮湿的衣物。
五、康复期的注意事项
膝关节损伤经过治疗以后的康复期,应该进行科学的锻炼以促进关节各项功能的恢复。康复期锻炼的指导原则是“循序渐进、量力而行、坚持不懈”。
循序渐进,是指膝关节康复锻炼时要把握好强度和时间方面的缓慢过渡,即从低强度慢慢适应到高强度,每次锻炼的时间也应从刚开始时的短时间到后来的逐渐延长。
量力而行,就是在锻炼时膝关节的活动应该根据自身的感觉来确定每次活动的范围、强度和时间。千万不要急于求成而不顾身体传出的负面信号,随意进行超负荷的康复锻炼。现在有部分体育老师因为种种原因,在康复期里超负荷锻炼,导致伤上加伤,使损伤迁延不愈,严重影响生活质量。
坚持不懈,是因为膝关节损伤的康复需要很长的时间,要想取得满意的康复效果,就必须长期坚持科学地锻炼,否则会对日后膝关节的正常功能产生不良的影响。
膝关节损伤后的康复锻炼虽然因受伤种类和严重程度而不同,但也有其共通的部分。个人建议可以按以下几步分布进行:
1.膝关节静态肌肉训练,多适用于膝关节手术后的早期康复。伤者可以躺在床上,在不改变关节位置关系的前提下做腿部肌肉的收缩和舒张练习,以防止肌肉因长时间不运动而引起的肌营养不良;
2.腿部肌肉按摩和膝关节被动活动。按摩可以活血,改善肌肉的营养状况;被动活动膝关节可以防止关节腔内粘连,促进局部渗液的吸收;
3.无负荷的膝关节自主活动。伤者平躺于床上或坐在床边让小腿悬空,自主做一些膝关节的屈伸旋转等活动。因这样的活动只需要对抗自身的重力而未施加额外的负担,故称无负荷的膝关节自主活动;
4.负荷逐渐增强的膝关节活动。适应了第三步的康复锻炼,有条件的就应该逐渐加强膝关节活动时所承担的负荷了。比如可以先在别人的搀扶下站立、缓慢行走等,适应后再逐渐加强,直至膝关节的功能完全恢复正常。
