2012年度某传染病专科医院感染细菌分布及耐药性分析
2014-04-28何卫平崔恩博卜昕鲍春梅张文瑾范振平曲芬
何卫平,崔恩博,卜昕,鲍春梅,张文瑾,范振平,曲芬
2012年度某传染病专科医院感染细菌分布及耐药性分析
何卫平,崔恩博,卜昕,鲍春梅,张文瑾,范振平,曲芬
目的了解传染病专科医院患者感染细菌的分布及耐药性,为临床合理用药提供实验室依据。方法应用BacT/ Alert®3D血培养仪和血平板、中国蓝平板进行细菌分离培养,用VITEKⅡ全自动细菌鉴定系统及API鉴定条进行细菌鉴定。按美国临床和实验室标准协会推荐的Kirby-Bauer纸片扩散法进行药物敏感性试验,试验结果采用SPSS 13.0软件进行统计分析。结果在血液、尿液和腹水标本中最常见的致病菌是大肠埃希菌,而在痰标本中最常见的致病菌则是铜绿假单胞菌。革兰阴性菌对哌拉西林/他唑巴坦、头孢美唑和磷霉素等的耐药率低于20%,其中对头孢哌酮/舒巴坦、阿米卡星、米诺环素和亚胺培南/西司他丁的耐药率低于10%;革兰阳性菌对阿米卡星、呋喃妥因和奎奴普丁/达福普汀等的耐药率低于20%,其中对头孢吡肟、氯霉素、万古霉素和替考拉宁的耐药率低于10%。出现了耐万古霉素和替考拉宁的肠球菌。结论2012年度某传染病专科医院主要院内感染细菌为大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、金黄色葡萄球菌和鲍曼不动杆菌;不同菌群的耐药性有很大差异。临床用药应密切结合患者的病情和感染特征及感染菌的耐药表型等综合情况,以制定合理的个体化治疗措施。
抗药性,微生物;细菌感染;抗菌药;传染病
肝硬化及肝衰竭等重症肝病患者免疫功能低下,对微生物的易感性增强。近年来免疫抑制剂和抗肿瘤药物的广泛使用,进一步消弱了患者的免疫功能,一旦出现细菌感染将严重影响其预后。本文对传染病专科医院患者细菌感染的流行情况及耐药性进行分析,以期为临床合理使用抗菌药物提供实验室参考依据。
1 材料与方法
1.1 菌株来源1702株菌株全部分离自2012年1—12月某院住院患者,主要标本来源包括血液、尿液、痰液和腹水。
1.2 培养基和设备采用BacT/Alert®3D全自动血培养仪(生物梅里埃公司,法国)对血液和腹水标本进行培养,阳性瓶报警后转种血平板和中国蓝平板培养;痰液和尿液标本直接接种血平板和中国蓝平板进行细菌培养。分离菌采用VITEKⅡ全自动细菌鉴定系统及API细菌鉴定条(生物梅里埃公司,法国)进行细菌鉴定。
1.3 药物敏感性(药敏)试验药敏试验采用美国临床和实验室标准协会推荐的Kirby-Bauer纸片扩散法(M100-S20)[1],M-H培养基和药敏纸片购于中国药品生物制品检定所。
1.4 质控菌株采用大肠埃希菌(ATCC25922)、铜绿假单胞菌(ATCC27853)和金黄色葡萄球菌(ATCC25923)作为质控菌株,上述菌株均购自国家卫生计生委临床检验中心。
2 结果
2.1 菌种部位分布分离自2012年1—12月某院住院的肝病患者的病原菌为1702株,血液、腹水、痰液和尿液标本中分别分离到502株、441株、289株和284株,共计1516株(89.1%),其他186株分离自分泌物、脓液、穿刺液、前列腺液等标本。血液、尿液和腹水标本中分离的最常见致病菌是大肠埃希菌(表1),而痰标本中分离的最常见致病菌是铜绿假单胞菌;阳性球菌则以凝固酶阴性的表皮葡萄球菌多见。不同标本中分离的前5位细菌分布情况详见表1。
2.2 革兰阴性菌和阳性菌的总体耐药率革兰阴性菌对哌拉西林/他唑巴坦、头孢美唑和磷霉素等的耐药率低于20%,其中对头孢哌酮/舒巴坦、阿米卡星、米诺环素和亚胺培南/西司他丁的耐药率低于10%;革兰阳性菌对阿米卡星、呋喃妥因和奎奴普丁/达福普汀等的耐药率低于20%,其中对头孢吡肟、氯霉素、万古霉素和替考拉宁的耐药率低于10%(表2)。

表1 不同标本中分离的前5位细菌分布Table 1 Top five bacteria isolated from samples
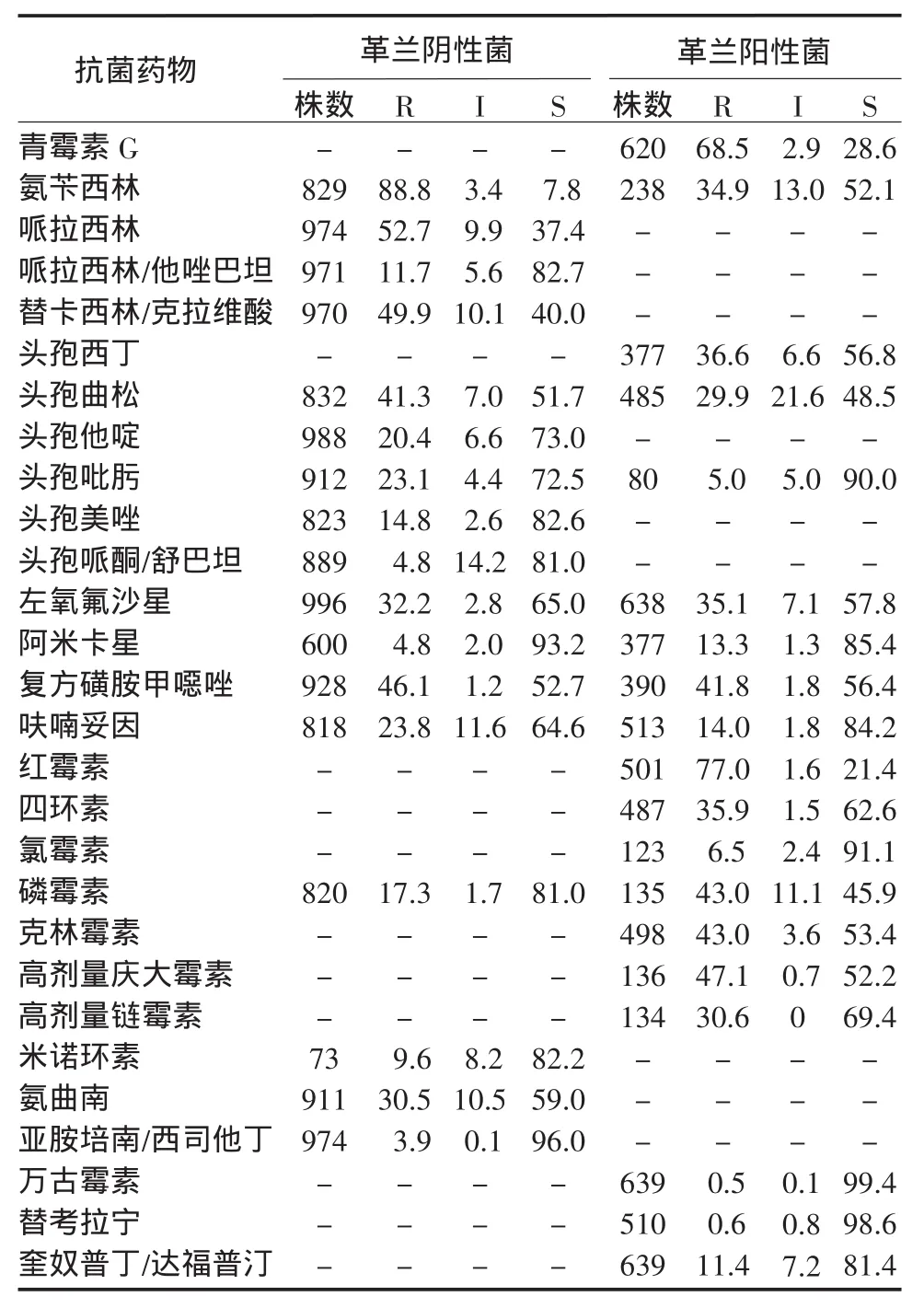
表2 革兰阴性菌和阳性菌对主要抗菌药物的耐药率(%)Table 2 Antibiotic resistance of gram-negative and grampositive bacteria(%)
2.3 主要革兰阴性菌和阳性菌对抗菌药物的耐药性主要革兰阴性菌包括大肠埃希菌、肺炎克雷伯菌和铜绿假单胞菌。大肠埃希菌和肺炎克雷伯菌对头孢类抗生素、阿米卡星和亚胺培南/西司他丁敏感性较高,而铜绿假单胞菌对左氧氟沙星敏感性最高,3种菌对其他药物敏感性均不足80%(表3)。主要革兰阳性菌包括凝固酶阴性葡萄球菌、金黄色葡萄球菌和肠球菌。除了阳性球菌对万古霉素和替考拉宁敏感性较高外,凝固酶阴性葡萄球菌对阿米卡星、呋喃妥因和奎奴普丁/达福普汀敏感,金黄色葡萄球菌对复方磺胺甲噁唑、呋喃妥因和奎奴普丁/达福普汀敏感,肠球菌对呋喃妥因和奎奴普丁/达福普汀均不敏感(表4)。
3 讨论
肝硬化和肝衰竭等重症肝病患者由于肝功能受到损害,单核-巨噬细胞系统功能受损,吞噬活性降低,以及中性粒细胞趋化性降低,导致机体免疫功能低下,是感染的高危人群。自发性细菌性腹膜炎、败血症、泌尿系统感染和肺部感染是最常见的感染类型。由于肝衰竭患者出现门脉高压时肠黏膜淤血、水肿,黏膜屏障受损,通透性增加,致肠内细菌移位,穿过肠黏膜进入腹腔和血液,使自发性细菌性腹膜炎和败血症的发病率明显增加,腹腔和血液成为最常见的感染部位,同时由于临床注意口腔清洁,以及漱口液、空气净化器及免疫调节剂的应用,呼吸道感染较10年前有所下降[2]。
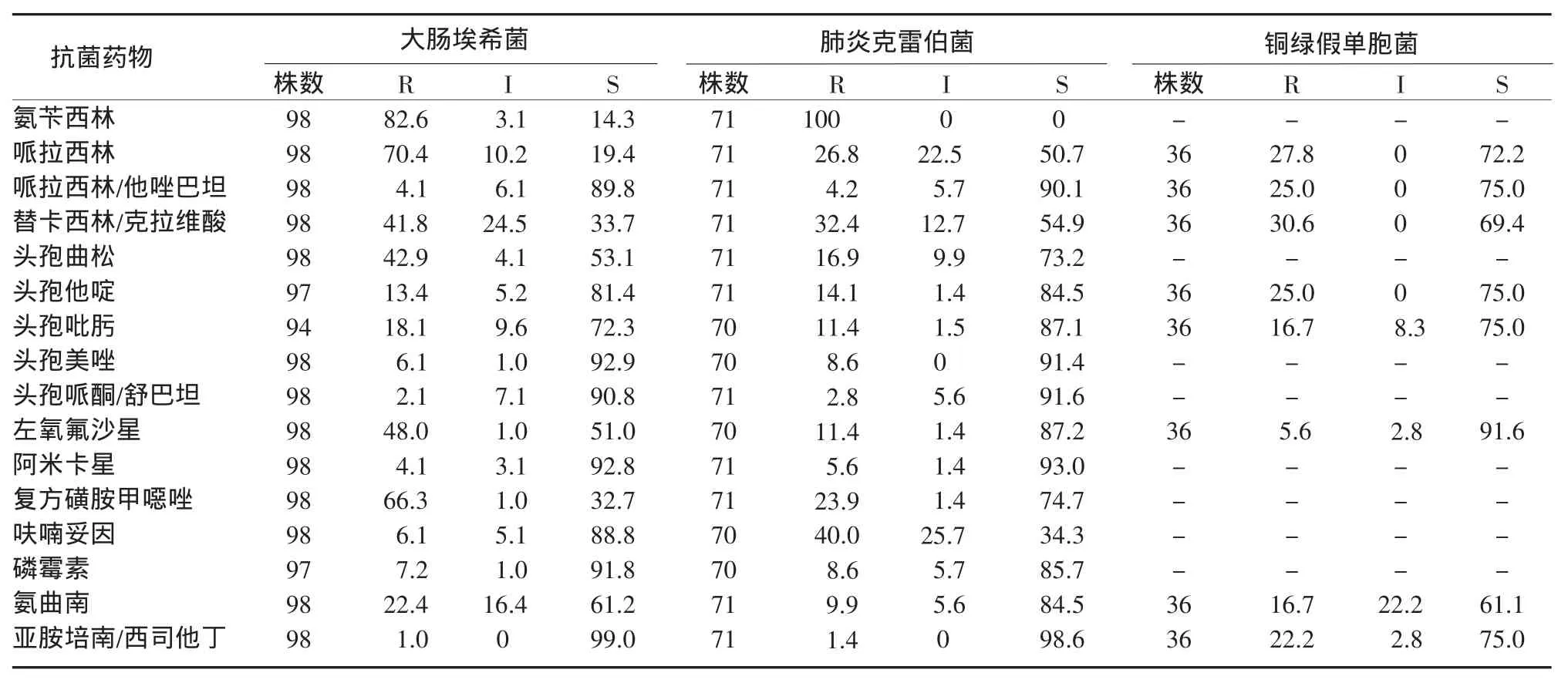
表3 主要革兰阴性菌对抗菌药物的耐药率(%)Table 3 Antibiotic resistance of gram-negative bacteria(%)

表4 主要革兰阳性菌对抗菌药物的耐药率(%)Table 4 Antibiotic resistance of gram-positive bacteria(%)
大肠埃希菌和肺炎克雷伯菌仍是肝病患者院内感染的常见致病菌,这与综合医院院内感染主要病原菌排序有所不同[3-5]。在综合医院,铜绿假单胞菌和鲍曼不动杆菌是院内感染主要病原菌,而大肠埃希菌则是血液、腹水及尿液感染标本中的首位病原菌,痰标本排首位的则是铜绿假单胞菌,这与我院曲芬等[2]10年前的报道明显不同,也反映了肺部感染致病菌变化的一个重要趋势,已引起院内感染监测人员的高度重视。
本研究中,肝病患者的革兰阴性菌对阿米卡星和亚胺培南/西司他丁的总敏感率高于90%,与10年前相比[2],仅对阿米卡星、头孢哌酮/舒巴坦和复方磺胺甲噁唑的耐药性有所下降,对其他抗菌药物的耐药性均有不同程度上升。革兰阳性菌对头孢吡肟、氯霉素、万古霉素和替考拉宁的总敏感率高于90%,虽然抗菌药物选择余地较阴性菌多,但我们也注意到肠球菌开始出现对万古霉素和替考拉宁耐药的情况,形势仍不容乐观。
对感染的治疗强调早期用药,这对预后的影响至关重要。细菌总体敏感性监测主要是在临床标本阳性菌培养鉴定及药敏结果回报前为临床医生经验性用药提供依据,待药敏结果回报后应根据临床疗效及药敏结果适当调整用药计划,因此我们进一步对主要致病菌进行了药敏分析。结果发现:大肠埃希菌依次对亚胺培南/西司他丁、头孢美唑、阿米卡星、磷霉素和头孢哌酮/舒巴坦的敏感性大于90.0%,肺炎克雷伯氏菌依次对亚胺培南/西司他丁、阿米卡星、头孢哌酮/舒巴坦、头孢美唑和哌拉西林/他唑巴坦的敏感性大于90.0%,而铜绿假单胞菌只对左氧氟沙星的敏感性大于90.0%,对亚胺培南/西司他丁的敏感性仅75.0%,而耐药性则高达22.2%,这与既往所有致病菌对亚胺培南/西司他丁无耐药性的报道截然不同[6-7],进一步提示药敏监测的重要性。针对多重耐药铜绿假单胞菌的治疗,目前多推荐联合治疗,其可产生较好的协同作用或累加作用,还可缩小突变选择窗,减少耐药性的产生[8]。在本研究患者的革兰阳性球菌中,凝固酶阴性葡萄球菌和金黄色葡萄球菌对万古霉素、替考拉宁和奎奴普丁/达福普汀均无耐药性,与既往报道类似[9-10],而肠球菌则出现耐万古霉素和替考拉宁的菌株,对奎奴普丁/达福普汀的耐药性高达38.1%,值得临床关注。
随着耐药菌株增多,耐药类型多样,细菌耐药机制复杂且变化迅速,将给临床抗感染治疗构成严重威胁,易造成治疗失败。因此,连续监测细菌及耐药状况的变迁,对于临床或实验室均有重要的意义。对于耐药菌株,通过结构修饰,对已有抗菌药物进行深入开发,以及利用基础科学研究成果,寻找新的抗菌靶位,设计新的先导化合物,已成为当前抗菌药物研究和开发的热点[11]。
[1]CLSI.Performance standards for antimicrobial disk susceptibility tests;approved standard.12th ed.Wayne,PA:Clinical and Laboratory Standards Institute,2010.Clinical and Laboratory Standards. Performance Standards for Antimicrobial Disk Susceptibility Tests; Approved Standard-Eleventh Edition[EB/OL].[2013-03-20]. http://antimicrobianos.com.ar/ATB/wp-content/uploads/2012/11/01-CLSI-M02-A11-2012.pdf.
[2]曲芬,毛远丽,鲍春梅,等.肝病患者医院感染细菌特征及其耐药性[J].中华医院感染学杂志,2005,15(4):454-457.
[3]王德,曹玉妍,江婵娣,等.2004—2009年医院感染细菌分布及耐药性变迁[J].中华医院感染学杂志,2011,21(14):3056-3058.
[4]秦琴,许育,沈茜.2005—2009年医院感染细菌的分布及耐药性分析[J].中华医院感染学杂志,2011,21(23):5077-5079.
[5]林晓,黄东煜,林其昌,等.2008—2010年医院感染细菌分布及耐药性分析[J].中华医院感染学杂志,2011,21(18):3950-3953.
[6]何卫平,王慧芬.83例医院感染败血症致病菌谱及耐药性分析[J].中华医院感染学杂志,2003,13(6):570-571.
[7]王晓峰,程勇前,曲芬,等.161例肝病患者败血症菌群分布及药敏分析[J].肝脏,2005,10(2):105-106.
[8]曲芬,汤一苇,毛远丽.多重耐药菌的抗菌治疗[J].传染病信息,2011,24(2):72-74.
[9]曲芬,毛远丽,崔恩博,等.肝炎及肝硬化患者葡萄球菌属的分布及耐药性[J].中国抗生素,2005,30(2):91-93.
[10]陈燕,董华丽,张传领,等.713株金黄色葡萄球菌临床分布及耐药性分析[J].传染病信息,2013,26(4):236-238.
[11]肖永红.治疗耐药细菌感染的抗菌药物研究进展[J].传染病信息,2011,24(2):68-71.
(2013-04-15收稿 2013-06-10修回)
(责任编委 王永怡 本文编辑 王姝)
Clinical distribution and drug resistance of pathogens causing nosocom ial infection in an infectious diseases hospital in 2012
HEWei-ping,CUIEn-bo,BU Xin,BAO Chun-mei,ZHANGWen-jin,FAN Zhen-ping,QU Fen*
Liver Disease Center for Military Staff,302 Hospital of PLA,Beijing 100039,China
*Corresponding author,E-mail:qf302@163.com
Objective To investigate the distribution and drug resistance of pathogens causing nosocomial infection in an infectious diseases hospital and provide laboratory evidence for rational use of drugs in clinical practice.M ethods BacT/Alert®3D automated blood culture system,blood dish and China blue agar dish were used for bacterial culture,and VITEK 2 automated identification system and API system for bacterial identification.Drug susceptibility were tested by Kirby-Bauer methods,and the results were analyzed by SPSS 13.0 statistical software.Results Escherichia coli was themost common in blood,urine and ascitic fluid samples and Pseudomonas aeruginosa was the most common in sputum samples.Antibiotic resistance of gram-negative bacteria was less than 20%to tazocillin,cefmetazole,fosfomycin and so on,and less than 10%to sulperazon,amikacin,minocycline and imipenem/cilastatin.Antibiotic resistance of gram-positive bacteria was less than 20%to amikacin,nitrofurantoin,quinupristin/ dalfopristin and so on,and less than 10%to cefepime,chloramphenicol,vancomycin and teicoplanin.Vancomycin-resistant and teicoplanin-resistant Enterococcus emerged.Conclusions The common bacteria causing nosocomial infection are Escherichia coli, Klebsiella pneumonia,Pseudomonas aeruginosa,Staphylococcus aureus and Acinetobacter baumannii in an infectious diseases hospital in 2012.There are great differences in antibiotic resistance of bacteria.Patients'condition,infection characteristics and drug resistance of bacteria should be taken into consideration in clinical use of drugs,so as tomake individualized treatment strategies.
drug resistance,microbial;bacterial infections;anti-bacterial agents;communicable diseases;
R915;R515
A
1007-8134(2014)01-0045-04
全军医学科技“十二五”科研项目重点课题(BWS11C-073)
100039北京,解放军第三〇二医院军人肝病诊疗中心(何卫平、卜昕、张文瑾、范振平),临床检验医学中心(崔恩博、鲍春梅、曲芬)
曲芬,E-mail:qf302@163.com
