肝衰竭分期对HBV感染慢加急性肝衰竭预后判断的意义
2014-04-20刘晓燕辛绍杰杨昊臻童晶晶胡瑾华
刘晓燕,辛绍杰,陈 婧,肖 珑,杨昊臻,童晶晶,胡瑾华
解放军第302医院 肝衰竭诊疗与研究中心,北京 100039
临床研究
肝衰竭分期对HBV感染慢加急性肝衰竭预后判断的意义
刘晓燕,辛绍杰,陈 婧,肖 珑,杨昊臻,童晶晶,胡瑾华
解放军第302医院 肝衰竭诊疗与研究中心,北京 100039
目的探讨肝衰竭分期对乙型慢加急性肝衰竭(HBV-acute-on-chronic liver failure,HBV-ACLF)预后判断的临床意义。方法将我院2009年6月- 2011年4月收治的422例HBV-ACLF患者作为研究对象,根据入组时病情及住院期间最差状态将患者分为早、中、晚期,分析其24周生存状况。结果按入组时凝血酶原活动度(prothrombin activity,PA)、并发症情况判断的早、中、晚期患者分别有183例、133例、106例,4周时死亡率分别为18.58%、24.81%、79.25%,24周时死亡率分别为33.33%、45.11%、84.91%。按患者住院期间最差状态分期,199例患者属于晚期,24周死亡率为88.44%。根据入组后1个月内最高晚期肝病模型(model for end-stage liver disease,Meld)分值将422例患者分为5组,组间24周死亡率差异有统计学意义,但死亡率并未与Meld评分完全呈正比。结论肝衰竭分期可更好地预测HBV-ACLF患者的24周死亡风险。
乙肝病毒;慢加急性肝衰竭;分期;预后
我国乙型肝炎发病率高,慢性乙型肝病患者人数众多,在此基础上出现的慢加急性肝衰竭(HBV-acute-on chronic liver failure,HBV-ALCF)病情来势凶猛,且整体预后较差。目前作为肝衰竭有效治疗方法的肝移植术因为肝源有限、费用较高也受到了限制。医疗资源的合理配置尤为重要。因此,动态、及时地判断HBV-ALCF患者预后有着重要的意义。目前,晚期肝病模型(model for end-stage liver disease,Meld)评分是公认的能预测大部分肝病患者短期死亡风险的方法。它是一个从6(轻微疾病)到40(严重疾病)变化的数字范围,用于年龄≥12岁的等待肝移植的患者。Meld评分的3要素包括:胆红素、国际标准化比率(international normalized ratio,INR)、肌酐,每个因素对Meld分值有着重要的意义。但Meld评分亦有不足之处,如对于有严重并发症但未出现肌酐升高的HBV-ACLF患者死亡风险的预测准确率不足。本文重点研究了HBVACLF患者病情分期与预后的关系,旨在寻找一个既简单、方便又符合临床实际情况的方法来预测HBV-ACLF患者的预后及短期死亡风险。
资料和方法
1 研究对象 2009年6月- 2011年4月入我院时或入院后发展至ACLF的HBV感染患者,符合2012年中华医学会感染病学分会《肝衰竭诊疗指南》ACLF诊断标准:在慢性肝病基础上出现急性(通常在4周内)肝功能失代偿的临床表现,具体指标包括:HBV感染病史>6个月;总胆红素(total bilirubin,TBIL)≥171 μmol/L;凝血酶原活动度(prothrombin activity,PA)≤40%[1]。排除标准:伴有恶性肿瘤等导致非肝衰竭死亡者。
2 观察起点 入院诊断HBV-ACLF者,入院时间为起始点;入院后发展为HBV-ACLF者,诊断时间为起始点,观察期为6个月。死亡患者包括院内死亡及电话随访获得信息者。
3 肝衰竭分期指标 收集患者入组后至出院或死亡的实验数据,包括TBIL、PA、INR、血肌酐、电解质(血钠、血钾)、并发症,以及其他严重基础疾病。以2012年中华医学会感染病学分会《肝衰竭诊疗指南》中ACLF分期标准为基础,根据多年临床经验进一步加以改进,应用PA及严重并发症为分期指标[1]。具体标准如下:1)早期:30%<PA≤40%,无顽固性腹水、肝性脑病、消化道出血、原发性腹膜炎、败血症、真菌性肺炎,肌酐在正常范围内。2)中期:20%<PA≤30%,符合ACLF诊断,介于早期和晚期之间的患者。3)晚期:PA≤20%或PA≤40%并具备下列1项者即可诊断晚期:Ⅲ、Ⅳ期肝性脑病,消化道出血,严重原发性腹膜炎(WBC>2 000×106/L或N>0.8),严重败血症(WBC较基础值上升5倍以上或N>0.85),真菌性肺炎,血肌酐>1.5 mg/dl。
4 生存分析 根据入组后1个月内最高Meld分值分为5组,行组间24周死亡率比较,分析Meld分值与生存时间及死亡率是否相关。Meld分值=3.8×ln[总胆红素(mg/dl)] + 11.2×ln(INR) + 9.6×ln[肌酐(mg/dl)] + 6.4×(病因学:胆汁淤积或酒精为0;其他为1)。其中肌酐:1 mg/dl=88.4 μmol/L。
5 统计学处理 应用SPSS13.5软件,不同Meld评分组间死亡率比较采用χ2检验。
结 果
1 纳入病例情况 收集648例HBV-ACLF患者,排除226例,共有422例入组。其中男性351例,女性71例。所有患者均合并腹水及电解质紊乱情况:378例合并低钠,156例合并低钾,70例合并胸腔积液,191例合并肝性脑病,38例合并败血症;22例合并早期肝癌,4例合并真菌性肺炎,16例合并不明原因肺炎,23例合并口腔真菌感染;96例合并贫血。因合并其他可致死疾病,226例HBV-ACLF患者被排除,原因如下:1)合并晚期肝癌;2)合并其他病毒感染;3)存在其他系统恶性肿瘤;4)不能排除药物性或酒精性损伤;5)应用维生素K13 d内PA上升至40%以上;6)入院后当天死亡、无法判定急慢性质。
2 各期HBV-ACLF患者24周生存状况分析 早、中、晚期HBV-ACLF患者分别有183例、133例、106例,各期实验室检查指标详见表1。各期患者在4周及24周时的病情转归见表2。4周时各期死亡率分别为18.58%、24.81%、79.25%;早期患者在观察4周时如未进展至中期或晚期,24周时的生存率为100%;中期患者在4周时未进展至晚期,24周时的生存率为95.89%;晚期4周及24周时死亡率分别为79.2%、84.91%。各期患者24周时累计死亡率详见图1。
3 按HBV-ACLF患者住院期间最差状态分期 根据住院期间患者最差状态进行分期,早、中、晚期HBV-ACLF患者各有119例、104例、199例。早期患者24周内进展为晚期最终死亡18例,死亡率为15.13%;中期患者24周内死亡19例,死亡率为18.27%;最终进展为晚期的199例患者死亡176例,死亡率为88.44%。在院期间最终判定为早期、24周内死亡的HBV-ACLF患者分析:18例患者均非住院期间死亡,住院时间均不足4周,其中13例放弃出院(未能在早期积极治疗),其他5名患者出院记录为回当地医院继续治疗;住院期间诊断显示:18例患者均合并腹水、电解质紊乱,2例合并小肝癌;2例既往曾出现过Ⅱ期肝性脑病,2例有肺炎,3例有原发性腹膜炎。电话随访询问患者死亡前表现或死亡原因,情况如下:6例在死亡前以昏迷为主要表现,2例有消化道出血,2例表现为无尿,其余8例患者不详。在院判定中期、24周内死亡的19例患者分析:19例患者均非住院期间死亡,其中9例为放弃治疗;住院期间有12例患者出现过Ⅰ期或Ⅱ期肝性脑病,2例有肺炎,6例有原发性腹膜炎。电话随访询问患者死亡前表现或死亡原因,情况如下:6例在死亡前以昏迷为主要表现,1例有消化道出血,1例为肾衰竭,1例为心功能衰竭,其余10例患者不详。
表1 入组HBV-ACLF患者不同分期指标Tab. 1 Different stages of enrolled HBV-ACLF patients (±s)

表1 入组HBV-ACLF患者不同分期指标Tab. 1 Different stages of enrolled HBV-ACLF patients (±s)
StageTBIL(μmol/L)PA(%)Cr(μmol/L)Meld Early stage (n=183)235±10334.8±4.967.33±14.3123.69±7.33 Middle stage (n=133)238±12426.85±5.169.23±11.5625.74±3.88 End stage (n=106)460±19811.28±3.5189.13±89.5626.93±5.61
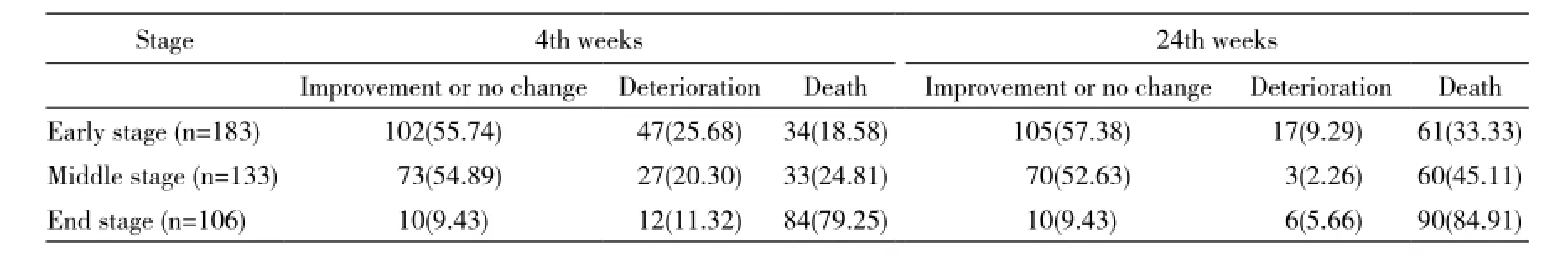
表2 不同分期HBV-ACLF患者4周、24周病情转归Tab. 2 Outcomes in HBV-ACLF patients at different stages at 24th weeks and 24th week (n, %)
4 晚期HBV-ACLF患者的生存时间分析 按周为时间段单位,统计晚期HBV-ACLF患者生存时间分布;69.85%的人于3周内死亡,76.38%的人于4周内死亡。见图2、图3。
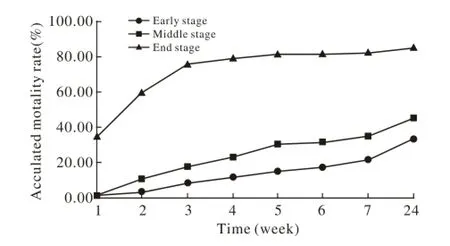
图 1 不同分期 HBV-ACLF患者24周生存情况Fig. 1 Survival rate of HBV-ACLF 24 patients at different stages at week 24
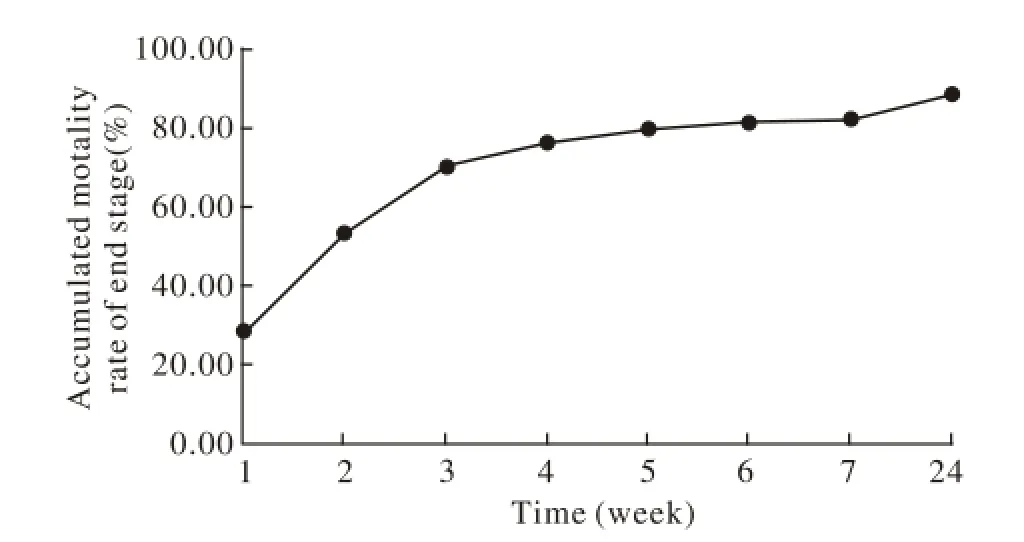
图 2 199例晚期患者24周内累计死亡率Fig. 2 Accumulative mortality of 199 end stage HBV-ACLF patients at week 24
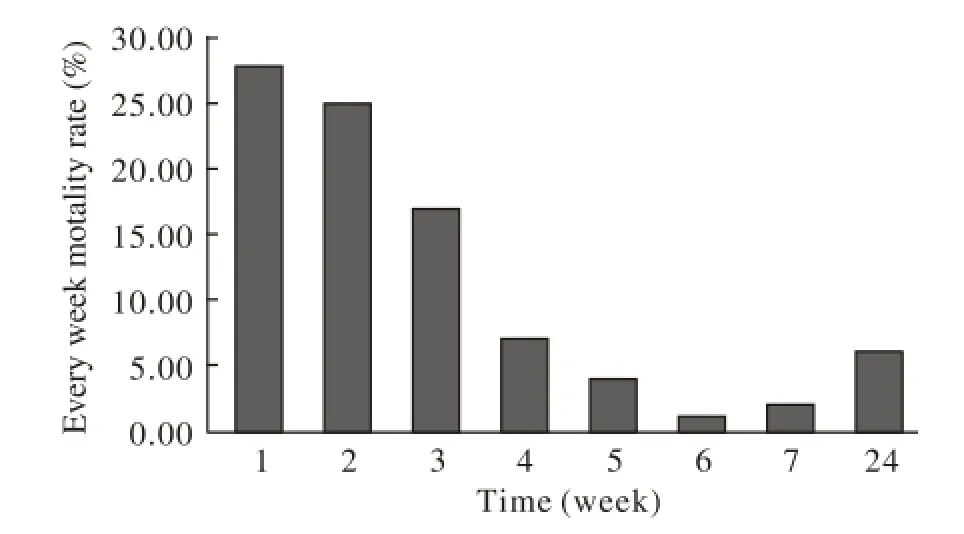
图 3 199例晚期HBV-ACLF患者死亡时间分布图Fig. 3 Distribution of death time in 199 end stage HBV-ACLF patients
5 HBV-ACLF晚期不同判定标准患者死亡率比较199例晚期患者中,PA>20%、因严重并发症归于晚期的患者共67例(表3),其中58例死亡,死亡率为86.57%;其余132例晚期患者PA≤20%,116例死亡,死亡率为87.88%,两种晚期判定标准间患者死亡率差异无统计学意义(P>0.05)。
6 不同Meld分值组间HBV-ACLF患者24周死亡率比较 根据入组后1个月内最高Meld分值将422例HBV-ACLF患者分为5组,应用χ2检验分析显示组间死亡率差异有统计学意义,但死亡率并未与Meld评分完全呈正比,<20分患者死亡率甚至高于20 ~ 25分患者,且422例中316例为20 ~ 30分,占总患者的74.88%。不同Meld分值组HBV-ACLF患者24周生存情况见表4。
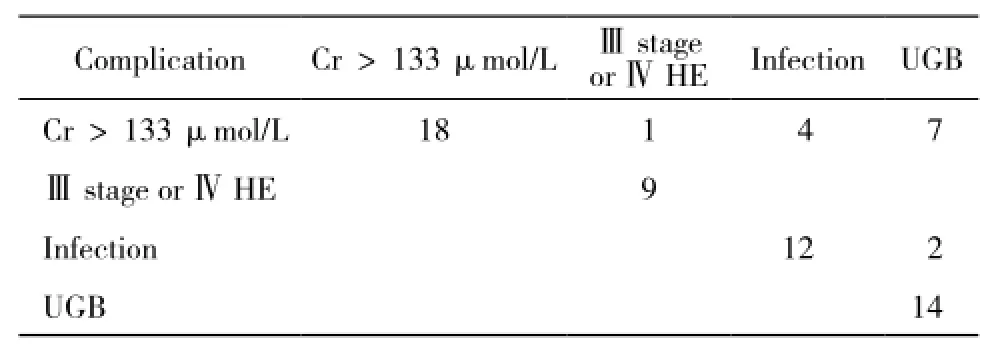
表3 67例PA>20% HBV-ACLF患者判定为晚期原因Tab. 3 Causes of end-stage in 67 HBV-ACLF patients with their PA>20% (n)
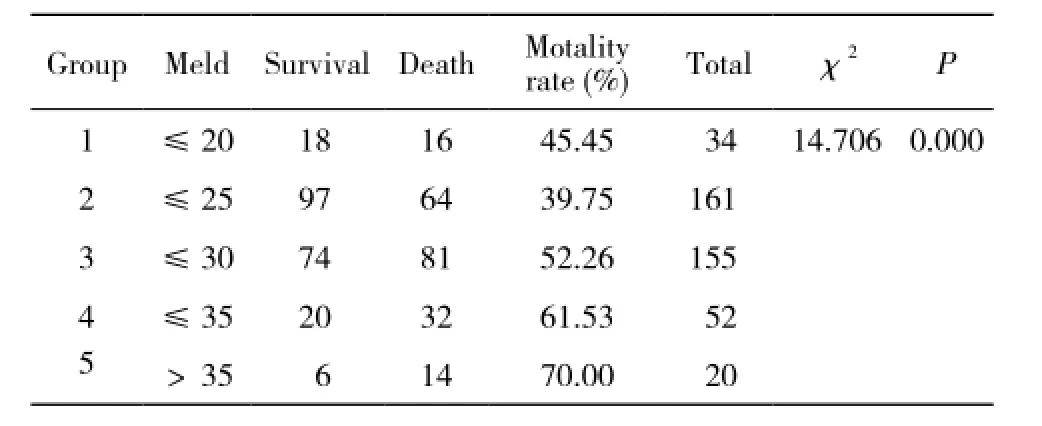
表4 Meld评分与HBV-ACLF患者24周死亡率关系Tab. 4 Correlation between end-stage liver disease model score and mortality in HBV-ACLF patients at week 24
讨 论
目前被公认的应用于判断肝病严重程度及预后的公式主要有Child-Turcotte-Pugh(CTP)分级和Meld评分[2]。CTP分级被广泛应用于肝硬化患者的描述性研究或临床治疗中,但具有一定的主观性和随意性;Meld评分较CTP评分指标更为客观、易获取,且分值范围宽、易操作,并结合了肾功能,与慢重肝的临床分期有很好的相关性[3]。Meld评分创始于2002年,最初用于对TIPs术后患者的短期预后评估[4]。2006年被应用于肝移植前晚期肝病患者短期生存时间的评估,可精确预测大部分晚期肝病患者不行肝移植情况下的短期死亡风险。有学者认为与CTP相比,Meld评分也可较好地预测HBVACLF的预后[5-6]。有学者认为血钠水平与预后及生存时间密切相关,建议应用Meld-Na评分来对预后进行评估[7]。也有学者认为:肝肾综合征、肝硬化、低蛋白血症、延长的PT等因素判断3个月生存率优于Meld评分;也有人认为消化道出血、肝肾综合征、电解质紊乱、肝性脑病、凝血酶原活动度及抗病毒治疗时机是影响患者生存时间的独立危险因素,将Meld评分与多因素分析相结合是判断慢加急性肝衰竭预后较为科学的方法[8-9]。此外还有其他一些观点,但没有一个较为统一、公认、简捷的方法,且各自都有不足[10-14]。如HBV-ACLF合并肝癌的患者,即使Meld评分较低,但预后不佳;慢性基础肝病疾病的患者因营养不良或利尿剂的使用等因素,存在肾前性肌酐升高,经过短期扩容后肌酐可迅速下降,在PA无明显变化、肝衰竭整体无有效控制的情况下,Meld值出现了较大差异,对病情评估不准;血清肌酐是内生血肌酐,是人体肌肉代谢的产物,血肌酐的生成与体内肌肉总量关系密切,在慢性重症肝病时血肌酐生成减少,不能完全反映疾病状态;相同Meld分值但并发症严重程度不同的患者最终预后必然不同。此外,因为钠离子容易受到补盐、利尿剂等影响,变化较大,因此Meld-Na值波动大,不能真实准确反映病情预后。且Meld-Na预测能力随着Meld值升高而下降。
基于以上原因,我们根据长期的临床工作经验及对既往病例的分析研究,以中华医学会《肝衰竭指南》(2012版)中的病情分期为基础,加以改进,将PA、血清肌酐与ACLF严重并发症结合,将患者分为早、中、晚3期,作为对HBV-ACLF短期生存率及生存时间的评估标准[1]。
PA是判断肝细胞坏死程度及预后的敏感指标,因此被应用为判断肝衰竭的重要指标之一[15]。考虑单纯应用PA分期可能具有一定缺陷,因此我们在分期中引入了严重并发症或恶性肿瘤等指标。本研究数据表明,判断为早期和中期且在24周内死亡的患者具有某些共性,即:均为住院期间具有并发症,但因个人原因出院而未能及时、积极处理或住院治疗效果不理想。提示只要存在并发症的患者就应该积极医治,如放弃治疗短期死亡风险明显增加。21例死亡的中期患者中至少有12例有Ⅱ期以下肝性脑病。因此建议将出现Ⅱ期肝性脑病的患者纳入晚期。肝肾综合征早已作为重症肝病患者不良预后的指标之一,但其判定具有一定的复杂性。在临床工作中为了简便、易行且及时判定病情严重程度,我们采取了单独应用血肌酐分析方法,将血肌酐>133 μmol/L的患者归为晚期。此外,消化道出血、严重感染等公认的、可严重影响预后的并发症一并归为晚期诊断标准。综合以上,我们在分期时引入了上述因素,如:严重的感染(如败血症、真菌感染、严重腹膜炎等)、肝性脑病、消化道出血及血肌酐等。本组数据显示,PA>20%、因并发症归于晚期的66例死亡率高达88.55%,与PA≤20%的晚期组死亡率差异无统计学意义。因此,将有上述严重并发症的患者纳入晚期具有合理性。
本研究表明,根据Meld评分方法,<20分的患者死亡率高达45%;按5分间隔分期,虽然组间死亡率差异有统计学意义,但死亡率并未与分值呈正比,且大部分人集中于20 ~ 30分。而按照本研究所应用早、中、晚期分期方法,各组间有较大的差异。早、中期患者住院期间无死亡病例,多数有未积极治疗导致病情加重的特点。晚期患者死亡率为88.44%,且晚期患者中69.85%的人在3周内死亡,4周死亡率高达76.38%,体现了晚期HBV-ACLF患者死亡率高及生存时间短的特点。说明早、中、晚分期法可更好地动态预测生存时间及存活概率。
综上所述,早、中、晚期分期方法在判断HBVACLF预后及短期生存时间方面较Meld评分有更大的优势,敏感度更高,在临床工作中有着很重要的指导意义。但因疾病本身的复杂性,且凝血酶原时间等因各个国家和地区甚至在同一地区的不同实验室而差别很大,容易造成分级不统一的情况,我们仍需不断努力,在此基础上继续寻求更加精确、完美的方法来对HBV-ACLF预后进行准确的判断。
1 中华医学会感染病学分会肝衰竭与人工肝学组, 中华医学会肝病学分会重型肝病与人工肝学组. 肝衰竭诊治指南(2012年版)[J]. 中华临床感染病杂志, 2012, 5(6): 321-327.
2 周文红, 应豪, 丁世雄, 等. 慢性重型病毒性肝炎的终末期肝病模型预后分析[J]. 胃肠病学和肝病学杂志, 2006, 15(5):471-473.
3 蒋忠胜, 江建宁. CTP和MELD评分预测慢性重型肝炎预后的临床价值[J]. 中国危重病急救医学, 2007, 19(7): 412-415.
4 Malinchoc M, Kamath PS, Gordon FD, et al. A model to predict poor survival in patients undergoing transjugular intrahepatic portosystemic shunts[J]. Hepatology, 2000, 31(4): 864-871.
5 Yu JW, Sun LJ, Zhao YH, et al. Prediction value of model for end-stage liver disease scoring system on prognosis in patients with acute-on-chronic hepatitis B liver failure after plasma exchange and lamivudine treatment[J]. Gastroenterol Hepatol, 2008, 23(8 Pt 1):1242-1249.
6 Lee WC, Chou HS, Wu TJ, et al. Indicators and outcome of liver transplantation in acute liver decompensation after flares of hepatitis B[J]. J Viral Hepat, 2011, 18(3): 193-199.
7 Leise MD, Kim WR, Kremers WK, et al. A revised model for endstage liver disease optimizes prediction of mortality among patients awaiting liver transplantation[J]. Gastroenterology, 2011, 140(7):1952-1960.
8 Sun QF, Ding JG, Xu DZ, et al. Prediction of the prognosis of patients with acute-on-chronic hepatitis B liver failure using the model for end-stage liver disease scoring system and a novel logistic regression model[J]. J Viral Hepat, 2009, 16(7): 464-470.
9 刘慧敏, 王宪波, 曾辉, 等. 乙型肝炎慢加急性肝衰竭患者短期预后的生存分析[J]. 中华医学杂志, 2012, 92(1): 21-24.
10 Zheng MH, Shi KQ, Fan YC, et al. A model to determine 3-month mortality risk in patients with acute-on-chronic hepatitis B liver failure[J]. Clin Gastroenterol Hepatol, 2011, 9(4): 351-356.
11 高国生, 朱海超. 终末期肝病模型(MELD)、MELD-Na及iMELD评分系统对乙型肝炎慢加急性肝衰竭患者短期预后的评价[J]. 中华内科杂志, 2010, 49(12): 1057-1059.
12 Zheng MH, Shi KQ, Lin XF, et al. A model to predict 3-month mortality risk of acute-on-chronic hepatitis B liver failure using artificial neural network[J]. J Viral Hepat, 2013, 20(4): 248-255.
13 Liu HM, Wang XB, Zeng H, et al. Survival analysis of short-term prognosis of patients with HBV-related acute-on-chronic liver failure[J]. Zhonghua Yi Xue Za Zhi, 2012, 92(1): 21-24.
14 Li XY, Lei RX, Ke WM, et al. A simple scoring system to evaluate the severity of acute-on-chronic liver failure in hepatitis B[J]. Zhonghua Yi Xue Za Zhi, 2009, 89(47): 3353-3355.
15 Yuen MF, Sablon E, Hui CK, et al. Prognostic factors in severe exacerbation of chronic hepatitis B [J] . Clin Infect Dis, 2003, 36(8): 979-984.
Significance of liver failure staging in predicting the prognosis of HBV-acute-on-chronic liver failure
LIU Xiao-yan, XIN Shao-jie, CHEN Jing, XIAO Long, YANG Hao-zhen, TONG Jing-jing, HU Jin-hua
Liver Failure Treatment and Research Center, Chinese PLA 302 Hospital, Beijing 100039, China
Corresponding author: HU Jin-hua. Email: hjh@medmail.com.cn
ObjectiveTo study the clinical significance of liver failure staging in predicting the prognosis of HBV-acute-on-chronic liver failure (HBV-ACLF).MethodsFour hundred and twenty-two HBV-ACLF patients admitted to our hospital from June 2009 to April 2011 were divided into early stage group (n=183), middle stage group (n=133) and end stage group (n=106). Their survival rates were analyzed.ResultsThe mortality of the 3 groups at 4th week and 24th week was 18.58%, 24.81%, 79.25% and 33.33%, 45.11%, 84.91%, respectively, according to their prothrombin activity (PA) and complications at admission. The mortality of 199 end stage patients at 24th week was 88.44% according to the severity of HBV-ACLF in hospital stay time. The mortality at week 24 was significantly different in 5 groups divided according to the end-stage liver disease model. However, the mortality was not proportional to the end-stage liver disease model.ConclusionLiver failure staging can accurately predict the mortality in HBV-ACLF patients.
hepatitis B virus; acute-on-chronic liver failure; stage; prognosis
R 512.62
A
2095-5227(2014)06-0521-05
10.3969/j.issn.2095-5227.2014.06.001
2014-03-25 09:42
http://www.cnki.net/kcms/detail/11.3275.R.20140325.0942.002.html
2013-12-23
国家自然科学基金面上项目(81171641)
Supported by the National Natural Science Foundation of China(81171641)
刘晓燕,女,博士。研究方向:肝衰竭的基础与临床研究。Email: fmlxy@sina.com
胡瑾华,女,博士,教授。Email: hjh@medmail.com.cn
