头罩持续气道内正压治疗体外循环心脏手术拔除气管插管后低氧血症初探
2014-03-10李呈龙阮彩霞侯晓彤
王 红,贾 明,李呈龙,杨 毅,阮彩霞,刘 楠,侯晓彤
·临床研究·
头罩持续气道内正压治疗体外循环心脏手术拔除气管插管后低氧血症初探
王 红,贾 明,李呈龙,杨 毅,阮彩霞,刘 楠,侯晓彤
目的 总结头罩持续气道内正压(CPAP)无创通气治疗体外循环(CPB)心脏手术拔除气管插管后低氧血症的临床疗效。方法 分析2013年12月至2014年3月期间,CPB下开胸心脏外科手术入ICU监护的接受头罩CPAP治疗6例患者的临床资料。患者拔除气管插管后48 h内出现低氧血症,面罩给氧氧合指数(PaO2/FiO2)无法达到200以上开始头罩治疗,疗程为6 h;采用自身对照比较治疗前中后各项参数。结果 头罩CPAP治疗3 h,患者的PaO2和PaO2/FiO2明显提升[(76.84 ±8.93)mmHg vs.(150.44±56.05)mmHg和(153.30±15.79)vs.(255.20±76.05),P<0.05],其他各项血气指标及治疗结束后和治疗时血气指标之间的变化不明显。呼吸频率和心率明显降低[(32.33±2.42)次/min vs.(21.33±5.98)次/min和(108.40±25.60)次/min vs.(98.20±33.54)次/min,P<0.05),治疗后与治疗时无明显差异。结论 头罩CPAP治疗明显提升拔除气管插管后出现低氧血症患者的PaO2和PaO2/FiO2,对心功能有一定辅助作用。
头罩CPAP;心脏手术;体外循环;低氧血症;心功能不全
肺部并发症是心脏术后最常见的问题,直接导致死亡率增加,而且,肺部并发症的发生使患者费用增加,ICU停留时间和住院时间延长[1]。体外循环(cardiopulmonary bypass,CPB)、心脏术后膈肌受损、疼痛和免疫等均易引发肺部并发症[2],其中,影响肺功能和氧合的主要肺部并发症是肺不张,发生率约54%~92%[3-4]。呼气末正压(positive end-ex⁃piratory pressure,PEEP)常常用来防止肺不张和作为肺复张的手段,只是一旦气管插管已经拔除,患者自主呼吸,PEEP就只能靠持续气道内正压(continuous positive airway pressure,CPAP)无创通气实现[5]。
CPAP不只防止肺泡萎陷,补偿呼吸功能和降低呼吸功以及提高功能残气量和改善低氧血症,尤为重要的是它可以同时减低心脏的前后负荷。对于前负荷,胸腔压力增加,静脉回流减少;对于后负荷,一般认为它等于左心室内压和心包压力(胸腔内压)之差即跨壁压,胸腔压力增加,跨壁压减小[6]。而相当部分心脏手术的患者都或多或少存在心功能不全,CPAP同时影响呼吸和左室负荷,对心输出量/脏器灌注和对氧合双管齐下,且无需人机同步,患者获益可能更大。
现将6例CPB心脏手术拔除气管插管后文丘里面罩或面罩加鼻导管吸氧仍出现低氧血症,采用头罩CPAP治疗的结果报告如下。
1 资料与方法
1.1 研究对象 安贞医院2013年12月至2014年3月期间,共6例患者,男性2例,女性4例,年龄33~62岁,冠状动脉旁路移植术(CABG)2例,大血管手术2例,房缺修补和瓣膜手术各1例,于术后入ICU监护并且在拔除气管插管后出现低氧血症而接受头罩CPAP治疗。治疗的适应证为:神志清楚,拔除气管插管后48 h内出现严重低氧血症,靠面罩或面罩加鼻导管氧合指数(PaO2/FiO2)无法达到200以上,中心静脉插管位置可以保证在其上方有固定头罩的距离。排除标准为:气道阻塞、严重腹胀、肝肾功能损伤和消化道出血及存在误吸风险的高危因素、气胸、颅内高压和鼓膜破裂,禁忌证为:正在EC⁃MO辅助、严重心功能不全(EF<25%)、重度COPD及心肺移植的患者。
1.2 头罩 研究使用Helmet头罩(Intersurgical S.p.A.,意大利),包括透明罩体、带充气垫的项圈、防窒息阀、PEEP阀接头、充气球和耳塞等。操作步骤为:头罩入气侧孔连接接高压墙壁氧的空气氧气混合器,后者可为头罩提供所需的约40~60 ml/min的气流量,治疗氧浓度(FiO2)50%~60%。患者半卧位,项圈可围绕患者颈部,与头罩相扣,稳定充气垫,后者充气后将头罩封闭起来,胃管等从特设的出口引出。防窒息阀最后拧闭,压力不足时自动进空气。根据患者耐受程度,PEEP调至10~15 cmH2O。
1.3 血气、生命体征和患者的转归 头罩支持前为文丘里面罩吸氧、记录基础和头罩治疗3 h动脉血气分析结果,记录呼吸频率(RR)、心律(HR)、平均动脉血压(MAP)和中心静脉压(CVP);治疗时间为6 h,其后改为面罩并再次行血气分析,记录RR、HR、MAP和CVP。观察患者并发症,记录ICU停留时间、住院时间及预后。
1.4 降钙素原测定 降钙素原(procalcitonin,PCT)反映全身炎症反应的活跃程度,常在外科大手术后1~4 d升高,感染和免疫反应的状况影响PCT水平[7]。本组患者术后单数天常规送血至本院检验科,取术后1 d的PCT值为100%,比较PCT变化趋势。
1.5 统计方法 应用SPSS 16.0软件包分析。计量资料以均数±标准差(±s)表示,采用配对t检验,以P<0.05为差异有统计学意义。非正态分布的数据用中值和范围表示。
2 结 果
2.1 患者一般情况 术中无恶性心律失常。有3例患者因为心功能不全,在术后气管插管期间实施了主动脉内球囊反搏(intra-aortic balloon pump,IABP)和体外膜肺氧合(extracorporeal membrane ox⁃ygenation,ECMO)支持。2例患者因肾功能不全使用了连续肾脏替代疗法(continuous renal replace⁃ment therapy,CRRT)。术后无急剧的血红蛋白(Hb)减少,入ICU时平均SOFA(Sequential Organ Failure Assessment)评分(9.50±2.88)。见表1。
2.2 患者血气情况 头罩CPAP治疗3 h,患者的PaO2和PaO2/FiO2明显提升(与头罩使用前相比P<0.05)。除1例房缺患者PaO2/FiO2均达到200以上且6 h治疗结束还可以保持较高的水平(与头罩使用时相比无差异)。1例房缺患者6 h后 PaO2/FiO2仍低于200,最终再次气管插管,呼吸机辅助呼吸。除却头罩后的pH有上升,其他各项血气指标变化均不明显。基础RR为(32.33±2.42)次/min,头罩CPAP治疗3 h为(21.33±5.98)次/min(二者相比P<0.05),治疗结束后与治疗时无明显差异。见表2。
2.3 血流动力学改变 患者MAP和CVP无明显变化,HR明显下降,提示心功能有所好转;其中3例患者治疗中进行了超声心动图评价,左室射血分数(Left Ventricular Ejection Fractions,LVEF)均有提高(35%升至 38%、46%升至 59%和 56%升至72%)。见表3。
2.4 PCT的变化 头罩治疗时间为术后4(1~12)d,PCT绝对值在术后1 d即明显超出正常范围,因手术不同而不同。采用与术后1天PCT值的百分比值评价,术后3 d PCT达术后1 d值的(175±52)%,术后5 d降至(102±21)%,术后7 d为(13±6)%。头罩CPAP治疗后PCT未出现反常升高和降低。

表1 患者一般情况
表2 患者血气情况(±s)

表2 患者血气情况(±s)
注:P为治疗前和治疗中的比较;P′为治疗中和治疗后的比较。
项目 治疗前 治疗中 治疗后 P P′PaO2/FiO2153.30±15.79 255.20±76.05 287.60±112.72 0.04 0.21 PaO2(mm Hg) 76.84±8.93 150.44±56.05 143.90±64.29 0.03 0.58 PaCO2(mm Hg) 31.34±6.75 32.12±6.32 31.64±5.41 0.69 0.48 pH 7.45±0.04 7.44±0.02 7.46±0.03 0.32 0.05 HCO-3(mmol/L) 22.20±2.94 22.52±4.59 23.58±1.95 0.79 0.50
表3 患者心率和动静脉压力的变化(±s)
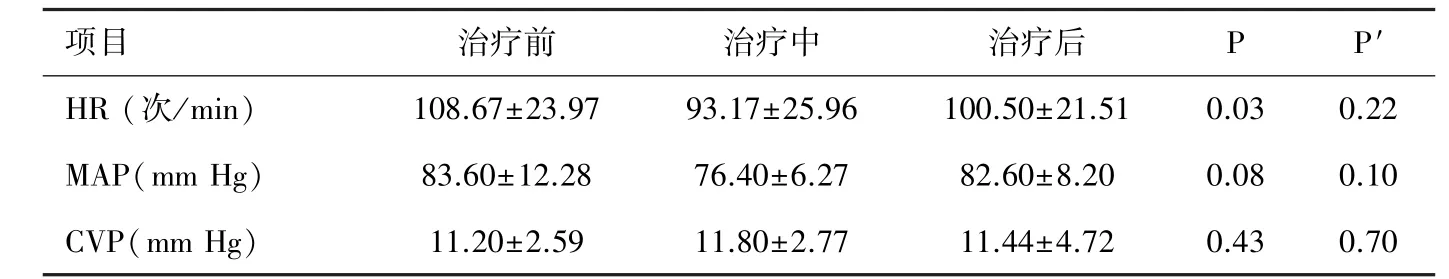
表3 患者心率和动静脉压力的变化(±s)
注:P为治疗前和治疗中的比较;P′为治疗中和治疗后的比较。
项目 治疗前 治疗中 治疗后 P P′HR(次/min) 108.67±23.97 93.17±25.96 100.50±21.51 0.03 0.22 MAP(mm Hg) 83.60±12.28 76.40±6.27 82.60±8.20 0.08 0.10 CVP(mm Hg) 11.20±2.59 11.80±2.77 11.44±4.72 0.43 0.70
2.5 副作用及患者的转归 治疗期间,无恶性心率失常,无面罩所致损伤。患者均未出现肺不张、发热、肺炎,1例主动脉夹层患者头罩CPAP治疗结束1周后因脑出血死亡,余均治愈出院。患者虽SOFA评分高,病情较重,ICU停留时间、住院时间与全部CBP术后患者的平均ICU停留时间、住院时间相同。
3 讨 论
Helmet头罩最初是为了保持气道正压而设计的,虽然作为无创通气的一种形式已临床应用超过10年,仍然没有被广泛研究和接受[8],其原因之一是Helmet的早期头罩通过两条绕过腋窝的拉力带连接头罩下方硬质牵引钩进行固定,可能造成腋部的摩擦和受伤,本研究采用的是新一代颈圈固定式头罩,可提升患者使用的舒适性。颈圈固定式头罩因入气、排气侧孔的设计不同而分两种:通过管路连接呼吸机的,可以进行无创机械通气;本研究所用头罩无需机械辅助,入气测连接空气氧气混合器,排气侧是压力指示装置,可以控制排气量从而达到理想PEEP,同时,可以有效排出CO2。另外,头罩还具备以下诸多优点:①无面罩的漏气问题;②可避免各种面罩带来的因为固定在口、鼻及额部,为了防止漏气而压紧这些部位导致的局部溃疡糜烂;③不限制患者进食/水和排痰;④保留上气道的生理温化、湿化和免疫功能;⑤可避免气体对患者的直吹;⑥面罩有S、M、L、XL等型号,可根据患者颈围选择。
关于无需机械辅助的头罩CPAP研究有限,其中包括证明其安全性[9],证实其减轻社区获得性肺炎患者的低氧血症[10],改善急性心源性肺水肿患者的氧合和血流动力学指标以及减少腹部手术后的气管插管率[11-12],也有对肺叶切除患者预防性应用的研究,虽然得到头罩CPAP可以改善氧合的结果,但除却头罩后其作用并不持久[13]。值得注意的是,上述使用都是在没有经过气管插管的人群中。
本研究首次评价体外循环心脏手术后拔除气管插管的患者应用无需机械辅助的头罩CPAP治疗低氧血症的作用,所收集病例病情较重,3例气管插管拔除前已ECMO辅助,在ECMO和呼吸机均脱机后出现较严重低氧血症,虽然缺乏治疗前中后心输出量的直接有创监测,但是患者的临床症状、HR的下降提示心功能有所改善。一部分患者的LVEF监测也证实了CPAP对心功能的辅助作用。这是因为CPAP不仅同时降低心脏前后负荷,而且反射性抑制交感神经[14]。HR下降又可减少心肌耗氧量,利于形成良性循环,使患者在除却头罩后氧合指标继续好转,继而转出ICU。除却头罩后pH的轻微上升可能是:①呼吸性碱中毒,除去头罩封闭和PEEP后的反应,但不支持的是RR降低和PaCO2没有没有明显变化;②因低氧改善,酸性代谢产物减少;③例数较少,影响到统计结果。
由于CPB带来的全身性炎症反应可以波及肺部,再加上机械通气就可能放大炎症,损害肺功能[15-16],故推测不连接呼吸机的无创CPAP对心脏术后的炎症有减轻作用,笔者也利用PCT对炎症进行了评价,发现影响PCT的主要因素仍是手术。只有增大样本量,设立背景相同的对照组,才可以对此进行深入分析。
本研究采用自身对照,发现头罩CPAP治疗明显改善低氧血症,提升氧合指数,不增加CO2潴留,无肺不张和肺炎发生,除1例患者头罩CPAP结束1周后死亡,与治疗无关,其他患者预后良好。初步说明头罩CPAP对体外循环心脏手术拔除气管插管后低氧血症的治疗安全有效,特别是对心功能差的患者有一定辅助效果。
[1] Wynne R,Botti M.Postoperative pulmonary dysfunction in adults after cardiac surgery with cardiopulmonary bypass:clinical signifi⁃cance and implications for practice[J].Am J Crit Care,2004,13(5):384-393.
[2] Weiss YG,Merin G,Koganov E,et al.Postcardiopulmonary by⁃pass hypoxemia:a prospective study on incidence,risk factors,and clinical significance[J].J Cardiothorac Vasc Anesth,2000,14(5):506-513.
[3] Pasquina P,Merlani P,Granier JM,et al.Continuous positive airway pressure versus noninvasive pressure support ventilation to treat atelectasis after cardiac surgery[J].Anesth Analg,2004,99(4):1001-1008.
[4] Magnusson L,Zemgulis V,Wicky S,et al.Atelectasis is a major cause of hypoxemia and shunt after cardiopulmonary bypass:an experimental study[J].Anesthesiology,1997,87(5):1153-1163.
[5] Tenling A,Hachenberg T,Tydén H,et al.Atelectasis and gas exchange after cardiac surgery[J].Anesthesiology,1998,89(2):371-378.
[6] Zarbock A,Mueller E,Netzer S,et al.Prophylactic nasal contin⁃uous positive airway pressure following cardiac surgery protects from postoperative pulmonary complications:a prospective,ran⁃domized,controlled trial in 500 patients[J].Chest,2009,135(5):1252-1259.
[7] Maruna P,Klein AA,Kunstyr J,et al.Aprotinin reduces the pro⁃calcitonin rise associated with complex cardiac surgery and car⁃diopulmonary bypass[J].Physiol Res,2013,62(1):27-33.
[8] Mojoli F,Iotti GA,Currò I,et al.An optimized set-up for helmet noninvasive ventilation improves pressure support delivery and pa⁃tient-ventilator interaction[J].Intensive Care Med,2013,39(1):38-44.
[9] Milan M,Zanella A,Isgrò S,et al.Performance of different con⁃tinuous positive airway pressure helmets equipped with safetyvalves during failure of fresh gas supply[J].Intensive Care Med,2011,37(6):1031-1035.
[10] Cosentini R,Brambilla AM,Aliberti S,et al.Helmet continuous positive airway pressure vs oxygen therapy to improve oxygenation incommunity-acquired pneumonia:a randomized,controlled trial[J].Chest,2010,138(1):114-120.
[11] Foti G,Sangalli F,Berra L,et al.Is helmet CPAP first line prehospital treatment of presumed severe acute pulmonaryedema[J]?Intensive Care Med,2009,35(4):656-662.
[12] Squadrone V,Coha M,Cerutti E,et al.Continuous positive air⁃way pressure for treatment of postoperative hypoxemia:a random⁃ized controlled trial[J].JAMA,2005,293(5):589-595.
[13] Barbagallo M,Ortu A,Spadini E,et al.Prophylactic use of hel⁃met CPAP after pulmonary lobectomy:a prospective randomized⁃controlled study[J].Respir Care,2012,57(9):1418-1424.
[14] Listen R,Deegan PC,McCreery C,et al.Haemodynamic effects of nasal continuous positive pressure insevere congestive heart fail⁃ure[J].Eur Respir J,1995,8(3):430-435.
[15] Laffey JG,Boylan JF,Cheng DC.The systemic inflammatory re⁃sponse to cardiac surgery:implications for the anesthesiologist[J].Anesthesiology,2002,97(1):215-252.
[16] Zupancich E,Paparella D,Turani F,et al.Mechanical ventila⁃tion affects inflammatory mediators in patients undergoing cardiop⁃ulmonary bypass for cardiac surgery:a randomized clinical trial[J].J Thorac Cardiovasc Surg,2005,130(2):378-383.
Preliminary exploration of CPAP-Helmet treatment for hypoxemia in airway ex⁃tubated patients after cardiac surgery with cardiopulmonary bypass
Wang Hong,Jia Ming,Li Cheng-long,Yang Yi,Ruan Cai-xia,Liu Nan,Hou Xiao-tong
Center for Cardiac Intensive Care,Capital Medical University affiliated Beijing Anzhen Hospital,Beijing Institute of Heart,Lung and Blood Vessel Diseases,Beijing 100029,China
Hou Xiao-tong,Email:xt.hou@ccmu.edu.cn
Objective To summary the clinical efficacy of the continuous positive airway pressure(CPAP)-Helmet for the treatment of hypoxemia in airway extubated patients after cardiac surgery with cardiopulmonary bypass(CPB).Methods The clinical data of 6 adult patients in ICU from December 2013 to March 2014,who were after open heart surgery with CPB,were collected.These patients suffered hypoxemia within 48 hours after extubation,and their PaO2/FiO2with oxygen mask could not reach more than 200.Treatment duration was six hours.Paired t test was used for compare.Results Three hours of the CPAP-Helmet therapy significantly improved the patient's PaO2and PaO2/FiO2(76.84±8.93 vs.150.44±56.05 mmHg and 153.30±15.79 vs.255.20±76.05,P<0.05 re⁃spectively).Other indicators of blood gas during the treatment and after the treatment were not changed obviously.Respiratory rate and heart rate were significantly lower with the treatment(32.33±2.42 vs.21.33±5.98 beats/min and 108.40±25.60 vs.98.20±33.54 times/min,P<0.05 respectively),while no significant differences during the treatment and after the treatment were found.ConclusionThe CPAP-Helmet therapy improves PaO2and PaO2/FiO2significantly in patients with hypoxemia after airway extubation,who had underwent cardiac surgery with CPB.CPAP-Helmet plays a role in supporting cardiac function.
CPAP-Helmet;Cardiac surgery;Cardiopulmonary bypass;Hyoxemia;Cardiac dysfunction
2014⁃04⁃24)
2014⁃04⁃28)
10.13498/j.cnki.chin.j.ecc.2014.02.08
100029首都医科大学附属北京安贞医院-北京市心肺血管疾病研究所心脏外科危重症中心
侯晓彤,Email:xt.hou@ccmu.edu.cn
