第38例:临床表现水肿、蛋白尿
2014-03-07方理刚刘永太
方理刚 刘永太
.疑难病例分析.
第38例:临床表现水肿、蛋白尿
方理刚 刘永太
红斑狼疮,系统性; 心内膜炎; 水肿; 蛋白尿
Lupus erythematosus,systemic;Endocarditis; Edema; Proteinuria
患者男性,22岁,因“下肢、眼睑水肿3个月,泡沫尿2个月”于2010年7月16日入院。患者入院前3个月开始出现双侧眼睑及双下肢的可凹性水肿,晨重暮轻。2个月前开始出现尿中泡沫增多。无皮疹、光过敏、关节肿痛、口腔溃疡等。于我院门诊诊断肾病综合征,予泼尼松60 mg/d治疗。既往高血压病史2年,未随诊血压、未治疗,无不适。个人史、家族史无特殊。入院查体:血压159/103 mmHg,颈静脉无怒张,双肺呼吸音清,心界左下扩大,心率73次/min,心尖部可闻及Ⅲ/6级收缩期吹风样杂音,肝脾未触及,双下肢膝以下轻度可凹性水肿。实验室检查:血常规:白细胞12.88 ×109/L,中性分类64.2%,血红蛋白117 g/L,血小板74× 109/L。血涂片正常。血沉14~19 mm/第1小时,D-二聚体107μg/L,24 h尿蛋白10.16~13.95 g。谷丙转氨酶26 U/L,总胆红素5.6μmol/L,总蛋白42 g/L,白蛋白21 g/L,肌酐98μmol/L,尿素氮6.49 mmol/L,葡萄糖4.3 mmol/L,总胆固醇10.54 mmol/L,三酰甘油1.42 mmol/L,高密度脂蛋白胆固醇2.38 mmol/L,低密度脂蛋白胆固醇7.51 mmol/L,钾3.7 mmol/L,钠140 mmol/L,氯110 mmol/L,乳酸脱氢酶491 U/L。C反应蛋白、类风湿因子及抗“链O”正常;癌抗原CA242、CA19-9、CA15-3、CA72-4、癌胚抗原、甲胎蛋白、总的和游离前列腺特异性抗原均正常。血清补体CH50、C3正常,C4 0.08 g/L(0.12~0.36);IgG 2.61 g/L(7~17),IgA和IgM正常;抗核抗体、抗双链DNA抗体、抗盐水可提取性核抗原抗体11项、抗心磷脂抗体、抗中性粒细胞胞浆抗体均阴性,免疫固定电泳阴性;狼疮抗凝物37.2 s(27~41)。国际标准化比值0.79(0.86~1.06),凝血酶原时间9.4 s(10.4~12.6),凝血酶原活动度109.0% (74.0~96.0),活化部分凝血活酶时间18.0 s(22.7~31.8),活化部分凝血活酶时间比值0.67(0.85~1.20),凝血酶时间18.9 s(14.0~21.0),纤维蛋白原降解产物2.9μg/m l(0~5.0)。蛋白S 52%(52~139)、蛋白C 200% (69~151),抗凝血酶Ⅲ143%(89%~130%),活化蛋白C抵抗132.2 s(114~195)。3次抗β2糖蛋白Ⅰ抗体145 RU/ml、142 RU/ml和110 RU/ml(<20)。心电图:室性期前收缩。腹部B超:双肾动脉、静脉无异常,双肾大小正常,弥漫性病变,脾稍大。超声心动图:左心房、左心室增大,左心室舒张末内径62 mm,左心房前后径41 mm,左心室射血分数61%,二尖瓣前后叶沿瓣膜闭合缘见类圆形赘生物,呈“对吻状”,活动度差,前叶赘生物11mm×6mm、后叶赘生物7mm×8mm,二尖瓣重度关闭不全,极少量心包积液(图1)。胸腹CT:左肺下叶胸膜下散在淡片影,纵隔多发肿大淋巴结,左侧胸膜增厚,胸腔积液,心包积液,胆囊炎,少量腹水。
分析 患者低蛋白血症、大量蛋白尿、水肿和高脂血症,符合肾病综合征诊断,但二尖瓣赘生物与肾病综合征似无直接联系,需探究某一种疾病解释此两种临床表现。患者二尖瓣赘生物,需与以下疾病鉴别:(1)乳头状弹性纤维瘤(papillary fibroelastoma):是一种心脏瓣膜最常见的原发性肿瘤,为良性,通常见于老年患者。可发生于二尖瓣前后叶、腱索和乳头肌、主动脉瓣,少见部位包括三尖瓣和肺动脉瓣。弹性纤维瘤大多数直径小于20 mm。典型肿瘤呈圆形或卵圆形,边界清楚,均质,回声强于血栓,通常为单个,亦可为多个。肿瘤常通过短蒂与心内膜表面相连,呈活动状。瓣膜功能不全不常见。超声显示肿瘤有一亮回声中心,对于呈手指样突出的肿瘤在其与血液的界面上会出现特征性的闪动或细颤。本例患者瓣膜上肿物活动度小,无蒂,亦未见到乳头状弹性纤维瘤的典型超声特征,也无法解释与肾病综合征的关系;(2)感染性心内膜炎赘生物:感染性心内膜炎常见瓣膜赘生物,严重者可伴感染瓣周扩散,引起瓣膜穿孔、瓣周脓肿、窦道、瘘、假性动脉瘤等并发症,临床表现为发热、动脉栓塞等血管现象,肾小球肾炎等免疫现象。超声心动图上二尖瓣赘生物常位于左心房侧,赘生物典型的呈不规则分叶状,边界不清,活动无序,频率高于瓣膜活动。本患者有较大的赘生物却无发热,类风湿因子阴性,尿检以大量蛋白尿为特征,无贫血,此外瓣膜赘生物呈类圆形团块状,较固定,因此感染性心内膜炎缺乏令人信服的依据;(3)Lambl氏赘生物(Lambl's excrescences或fibrinous strands):Lambl氏赘生物的发病机制尚不清楚,其中心为结缔组织,为胶原和弹性纤维或无细胞的透明物质,被覆内皮细胞。见于任何年龄,更常见于老年人。Lambl氏赘生物二尖瓣多于主动脉瓣。常沿瓣膜边缘的关闭线分布,可位于二尖瓣的左心房侧。Lambl氏赘生物体积小,长度在2~12 mm,宽度约1.5 mm。Lambl氏赘生物为细的、活动的、呈丝状的结构,有两种类型,即丝状和薄层状。本患者赘生物形态不符合Lambl氏赘生物,同样无法解释肾病综合征;(4)瓣膜粘液样变性:明显的瓣膜粘液样变性时瓣膜明显增厚折叠,尤其二尖瓣在收缩期关闭时脱垂的瓣体部分似二尖瓣赘生物,有时断裂的腱索成连枷状改变酷似赘生物,本患者无瓣膜脱垂,赘生物形态亦与粘液样变性瓣膜存在区别,瓣膜粘液样变性可除外;(5)赘疣性血栓性心内膜炎:又称为肿瘤心内膜炎、休克心内膜炎及消耗性心内膜炎,属于非细菌性血栓性心内膜炎。最常见于霍奇金淋巴瘤、肺、胰腺、胃和结肠的腺癌,亦可见于休克、弥散性血管内凝血、烧伤、内毒素血症和恶病质。大多数侵犯左心瓣膜。在心瓣膜闭锁缘形成≥1 mm的血小板血栓,有时呈息肉状。本患者从瓣膜赘生物的形态上不能除外赘疣性血栓性心内膜炎,但血液检查、肿瘤标记物及胸腹影像学检查未提示肿瘤证据;(6)Libman-Sacks心内膜炎(Libman-Sacks endocarditis,LSE):可见于系统性红斑狼疮和抗心磷脂抗体综合征患者,瓣膜上形成无菌性的血小板纤维素性血栓,亦属非细菌性血栓性心内膜炎。本患者虽然多项自身抗体阴性,无关节痛、口腔溃疡、脱发等免疫病表现,但患者为年轻患者,存在肾病综合征,3次抗β2糖蛋白Ⅰ抗体均升高,而抗β2糖蛋白Ⅰ抗体阳性多见于系统性红斑狼疮和原发性抗心磷脂抗体综合征,患者抗心磷脂抗体阴性,其临床表现更符合系统性红斑狼疮,瓣膜赘生物考虑为LSE赘生物。
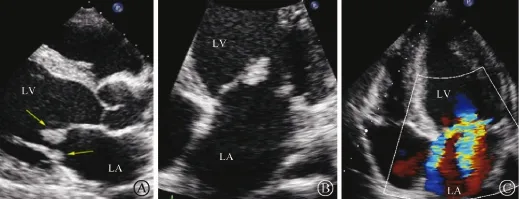
图1 二维超声心动图示二尖瓣前后叶赘生物,呈“对吻状”(A、B箭头所示),二尖瓣大量反流(C)
为进一步明确病因,行肾穿活检,病理结果显示不典型膜性肾病(Ⅲ~Ⅳ期)可能性大,狼疮不能除外。给予泼尼松60 mg/d,复方环磷酰胺1片/d治疗原发病,同时给予阿司匹林100 mg/d、普伐他汀20 mg/d、卡维地洛6.25 mg 2次/d、左旋氨氯地平2.5 mg/d,氢氯噻嗪12.5 mg/d、替米沙坦80 mg 2次/d治疗。病情逐渐缓解。
分析 肾穿病理结果支持系统性红斑狼疮诊断。本患者的治疗主要针对原发病系统性红斑狼疮,给予激素和免疫抑制剂治疗,同时积极控制血压,给予双倍剂量的替米沙坦以减少蛋白尿。患者二尖瓣前后叶增厚及赘生物影响瓣膜闭合,引起重度二尖瓣关闭不全和左心扩大,有心外科手术指征,但需在治疗原发病、控制蛋白尿和改善低蛋白血症一段时间以及激素减至一定量后再考虑外科手术,以减少并发症。
1924年,Emanuel Libman和Benjamin Sacks首先报道了4例患者存在二尖瓣后叶心室面疣状、桑葚样赘生物,后被称为LSE[1],又称非典型疣状心内膜炎。随着超声心动图分辨力的提高,LSE的诊断率增加,可达9.5%~11.0%。
LSE瓣膜最常见的损害为瓣膜增厚,多于赘生物,可为弥漫性或疵状增厚。心脏的各个瓣膜均可受累,以二尖瓣受累最多见,其次是主动脉瓣,肺动脉瓣和三尖瓣受累罕见[1]。抗磷脂抗体阳性患者发生瓣膜损害的比例高于阴性患者。而系统性红斑狼疮引起二尖瓣关闭不全患者,可存在瓣膜增厚钙化、腱索疤痕纤维化、乳头肌类纤维蛋白坏死及腱索断裂。LSE与病程、疾病活动性、抗磷脂抗体、抗磷脂综合征、血栓、卒中、血小板减少等因素相关。LSE中赘生物占13%。LSE赘生物主要为在心瓣膜和邻近的心内膜上形成的无菌性血小板和纤维蛋白的血栓。部分患者随访中瓣膜关闭不全可加重,原无赘生物患者少数可出现赘生物。LSE赘生物可见于各瓣膜,二尖瓣最常见,赘生物常位于二尖瓣后叶和心室壁移行处及瓣膜边缘,可同时累及瓣膜的两面,其他部位见于瓣环、腱索、乳头肌、心房和心室内膜等处。赘生物为颗粒状致密团块,单个或聚集呈桑葚状分布于心内膜。多数较小,常<1 cm2,回声不均匀,在二尖瓣前后叶可呈特征性对称分布,呈桑葚样外观,附着于瓣膜的基底宽,活动度差,通常没有独立活动或抖动的征象。
LSE并发症:因赘生物一般较小,附着紧密,栓塞不常见;可以引起瓣膜狭窄或关闭不全,多数患者瓣膜功能异常较轻,少数患者瓣膜病变程度较重,可出现相应的瓣膜病变症状,甚至导致心力衰竭,需外科治疗[1]。LSE可继发感染性心内膜炎和腱索断裂,但较罕见。
本例提示,对无发热的年轻肾病综合征患者,存在瓣膜赘生物时应进一步寻找系统性红斑狼疮或抗心磷脂抗体综合征的证据。LSE需与感染性心内膜炎等鉴别。
[1]Lee JL,Naguwa SM,Cheema GS,et al.Revisiting Libman-Sacks endocarditis:a historical review and update[J].Clin Rev Allergy Immunol,2009,36:126-130.
Case 38:edema and proteinuria
Fang Ligang,Liu Yongtai.
Department of Cardiology,Peking Union Medical College Hospital,Peking Union Medical College,Chinese Academy of Medical Sciences,Beijing 100730,China
Fang Ligang,Email:fanglgpumch@ sina.com
2014-11-29)
(本文编辑:谭潇)
10.3969/j.issn.1007-5410.2014.06.014
100730中国医学科学院北京协和医学院北京协和医院心内科
方理刚,电子信箱:fanglgpumch@sina.com