胎盘早剥4 2例临床分析
2014-03-02梁白云
梁白云
广东省阳江市妇幼保健院妇产科,广东阳江 529500
胎盘早剥4 2例临床分析
梁白云
广东省阳江市妇幼保健院妇产科,广东阳江 529500
目的探析胎盘早剥的临床特征及处理情况。方法 入选该院胎盘早剥产妇42例,对其临床资料进行回顾性分析。结果 胎盘早剥42例中顺产16例,剖宫产26例;27例早剥I度,2例产后出血;11例早剥II度,4例产后出血;4例III度早剥,全部产后出血,1例出现弥散性血管内凝血予以子宫切除术。胎盘早剥42例孕妇,均为单胎,导致新生儿窒息16例(38.1%),死胎2例(4.8%),胎盘早剥分度引发的新生儿窒息情况,结果差异有统计学意义(P<0.05)。结论 应对胎盘早剥的临床特征及诱因予以重视,定期进行辅助检查,早期诊治胎盘早剥。
临床分析;胎盘早剥;新生儿窒息;诊断治疗
胎盘早剥是指分娩期或妊娠超过20周娩出胎儿前胎盘全部或部分从子宫壁剥离,临床较为常见[1]。胎盘早剥患病率可达0.4%~2.6%,具有进展迅速,发病急骤等特征,如未能及时有效处理,可并发母体胎儿大量出血、弥散性血管内凝血、急性肾衰、子宫胎盘卒中等情况,严重影响产妇及胎儿的生命健康及质量[2]。为探析胎盘早剥的临床特征及处理情况,该院2012年5月—2013年8月对胎盘早剥产妇的临床资料进行回顾性分析,效果满意,现报道如下。
1 资料与方法
1.1 一般资料
入选该院2012年5月—2013年8月胎盘早剥产妇42例,年龄 22~35 岁,平均年龄(27.44±2.41)岁,孕周 22~39 周,平均孕周(33.2±3.5)周。入选标准:符合中华医学会妇产科学会制定的胎盘早剥的诊断标准[3];经腹部B超、实验室检查结合临床症状确诊为胎盘早剥产妇。
1.2 研究方法
由该院经过专业培训的医师由该院自行设计的调查问卷对胎盘早剥产妇进行访谈,调查问卷包括一般情况(年龄、致病因素、临床特征)、腹部B超检查、全血细胞计数及凝血功能检查等,按胎盘早剥的分度进行分组,收集相关资料进行质量控制、数据录入等。
1.3 致病因素
其中子宫静脉压升高10例,孕妇血管病变11例,脐带因素9例,羊水因素10例,其他或不明诱因2例。
1.4 临床特征
高张性持续宫缩13例,腰背痛及腹痛16例,胎儿窘迫16例,阴道出血11例。
1.5 胎盘早剥分类标准
I度:轻微腹痛,胎盘早剥面积<1/3,胎心音正常,子宫软,贫血不显著;II度:胎儿存活,贫血貌,子宫压痛,持续性腹痛;胎盘早剥面积在1/3~1/2之间;III度:贫血貌,无胎心音,宫体硬如板状,持续性腹痛[4]。
1.6 统计方法
采用SPSS17.0软件系统分析所有数据,计量资料采用均数±标准差(±s)表示,组间比较采用t检验,计数资料采用χ2检验。
2 结果
2.1 胎盘早剥分度情况
胎盘早剥42例中顺产16例,剖宫产26例;27例早剥I度,2例产后出血;11例早剥II度,4例产后出血;4例III度早剥,全部产后出血,1例出现弥散性血管内凝血予以子宫切除术。
2.2 胎盘早剥与胎儿结局的关系
胎盘早剥42例孕妇,均为单胎,导致新生儿窒息16例(38.1%),死胎2例(4.8%),胎盘早剥分度引发的新生儿窒息情况,结果差异有统计学意义(P<0.05),见表1。
表1 两组胎儿结局与胎盘早剥情况的关系[±s,n(%)]
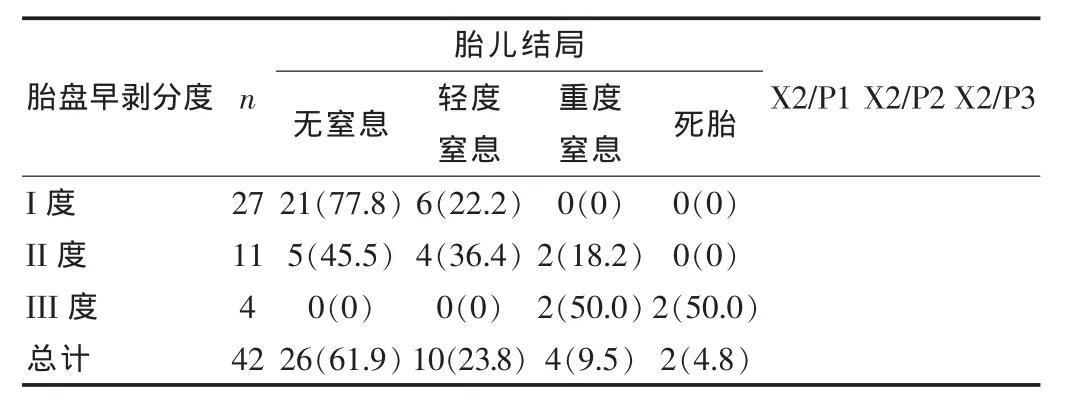
表1 两组胎儿结局与胎盘早剥情况的关系[±s,n(%)]
注:X2/P1为胎盘早剥I度、II度组间比较,X2/P2为胎盘早剥I、III度组间比较,X2/P3为胎盘早剥II、III度组间比较。
胎盘早剥分度n胎儿结局无窒息 轻度窒息重度窒息 死胎X2/P1 X2/P2 X2/P3 I度II度III度总计27 11 4 42 21(77.8)5(45.5)0(0)26(61.9)6(22.2)4(36.4)0(0)10(23.8)0(0)2(18.2)2(50.0)4(9.5)0(0)0(0)2(50.0)2(4.8)
3 讨论
3.1 胎盘早剥的致病因素分析
胎盘早剥是分娩时及妊娠晚期常见危急重症,临床病情凶险。该病的病理机制尚在研究中,可能与子宫静脉压骤然上升、宫腔内压力骤减、腹部挤压或碰撞、孕妇血管病变等因素有关。妊娠期高血压病史是引发产妇胎盘早剥的因素之一,可能源于产妇出现急性动脉粥样硬化性坏死,底蜕膜内的螺旋小动脉痉挛频繁,该组病例中子宫静脉压升高10例(23.8%),孕妇血管病变11例(26.2%),另外,胎膜早破及人工破膜可导致胎膜内羊水流出,导致凝血功能障碍及宫腔感染,该组病例中脐带因素9例(21.4%),羊水因素 10例(23.8%)。
3.2 胎盘早剥的诊断分析
依据病史、症状、体征,结合实验室检查结果,作出临床诊断并不困难。典型声像图显示胎盘与子宫壁之间出现边缘不清的液性低回声区,胎盘异常增厚或胎盘边缘“圆形”裂开。同时可见胎儿的宫内状况(有无胎动和胎心搏动),并可排除前置胎盘。需要注意的是,超声检查阴性结果不能完全排除胎盘早剥。I度临床表现不典型,主要与前置胎盘鉴别,B型超声检查有助于鉴别。Ⅱ度及Ⅲ度胎盘早剥症状与体征均较典型,诊断多无困难,主要与先兆子宫破裂鉴别。诊断胎盘早剥过程中,形成血肿前阴道无显著性出血易引发漏诊,应加强脐带绕颈、胎膜早破、妊娠期高血压等各项指标的监测,如出现胎儿宫内窘迫或血性羊水等情况,需严密监测,及时判断患者有无胎盘早剥症状[5]。
3.3 胎盘早剥的治疗分析
如孕妇被确诊为胎盘早剥,应即刻予以终止妊娠,最大程度确保胎儿存活率;如出现胎盘早剥重型患者,需对患者进行剖宫产术,避免患者发生休克、DIC、失血、子宫卒中等严重情况,确保患者的存活率。该组病例中26例予以剖宫产术,防止出现DIC及失血等严重情况[7]。对胎盘早剥患者的治疗需及时纠正休克、及时终止妊娠。对处于休克状态的危重患者,开放静脉通道,迅速补充血容量,改善血液循环。休克抢救成功与否,取决于补液量和补液速度。最好输新鲜血,既可补充血容量,又能补充凝血因子,应使血细胞比容提高到0.30以上,尿量>30 mL/h。胎儿娩出前,胎盘剥离有可能继续加重。一旦确诊Ⅱ型或Ⅲ型胎盘早剥,应及时终止妊娠。根据孕妇病情轻重、胎儿宫内状况、产程进展、胎产式等决定终止妊娠方式[8]。
3.4 胎盘早剥分度与胎儿结局分析
该组病例中胎盘早剥42例孕妇,均为单胎,导致新生儿窒息 16例(38.1%),死胎 2例(4.8%),其中胎盘早剥 I度 27例,出现新生儿轻度窒息 6例(22.2%),无窒息 21例(77.8%),无重度窒息及死胎;胎盘早剥II度11例,无窒息5例(45.5%);胎盘早剥III度4例,出现新生儿重度窒息2例 (50.0%),死胎2例(50.0%),胎盘早剥分度引发的新生儿窒息情况,结果差异有统计学意义(P<0.05),与郭文等[6]的研究结果大体一致,说明胎盘早剥分度越高,其发生新生儿窒息及死胎比例越高,因此应增强高危妊娠的管理,避免腹部外伤及碰撞,正确应用缩宫素,增强产时监护。
3.5 胎盘早剥并发症的处理分析
胎盘早剥处理不及时,严重危及母儿生命,应及时诊断,积极治疗。①出现凝血功能障碍:必须在迅速终止妊娠、阻断促凝物质继续进入母血循环的基础上,纠正凝血功能障碍补充凝血因子及时、足量输入新鲜血及血小板,是补充血容量和凝血因子的有效措施[9];②肾衰竭:肾衰竭患者尿量<30 mL/h,提示血容量不足,应及时补充血容量;血容量已补足而尿量<17 mL/h,Davenport WB等[10]给予20%甘露醇500 mL快速静脉滴注,或呋塞米20~40 mg静脉推注,必要时可重复用药;③产后出血:胎儿娩出后发现产后出血立即给予子宫收缩药物,如缩宫素、麦角新碱、米索前列醇等;胎儿娩出后人工剥离胎盘,持续子宫按摩等。若仍有不能控制的子宫出血,或血不凝、凝血块较软,应快速输新鲜血补充凝血因子,同时进行子宫次全切除术。
[1]宋晓晨,魏媛,赵扬玉,等.胎盘早剥合并胎死宫内分娩方式的探讨[J].实用妇产科杂志,2011,27(12):173-174.
[2]宋莉莉,刘世凯.胎盘早剥并发子宫胎盘卒中的回顾性分析[J].中国妇幼健康研究,2013,8(5):153-155.
[3]Davenport WB,Kutteh WH.Inherited Thrombophilias and Adverse Pregnancy Outcomes:A Review of Screening Patterns and Recommendations[J].Obstet Gynecol Clin North Am,2014,41(1):133-144.
[4]王靖.妊娠晚期未足月轻型胎盘早剥期待治疗22例观察[J].中国基层医药,2011,18(10):216-217.
[5]王甫娟.应用硫酸镁治疗胎盘早剥124例临床疗效分析[J].实用临床医药杂志,2012,16(19):162-163.
[6]Stanek J,Biesiada J,Trzeszcz M.Clinicoplacental phenotypes vary with gestational age:An analysis by classical and clustering methods[J].Acta Obstet Gynecol Scand,2014,8(10):216-217.
[7]林玉平.胎盘早剥的高危因素及对母婴影响的临床分析与护理[C].2012全国妇产科新技术、新理论进展研讨会,2012,13(10):172-174.
[8]郭文,王彩霞,温勤坚.胎盘早剥并发子宫胎盘卒中临床结局分析[J].中华实用诊断与治疗杂志,2013,27(10):162-165.
[9]Schleussner E,Lehmann T,K.a.hler C.Impact of the nitric oxide-donor pentaerythrityl-tetranitrate on perinatal outcome in risk pregnancies:a prospective,randomized,double-blinded trial1[J].J Perinat Med,2014,14(19):162-163.
[10]潘汉华.孕中期I度胎盘早剥期待治疗25例临床分析[J].中国实用乡村医生杂志,2013,10(12):172-174.
The Clinical Analysis of 42 Cases of Placental Abruption
LIANG Baiyun
Department of Obstetrics and Gynecology,The Maternal and Child Health Hospital of Yangjiang,Yangjiang,Guangdong Province,529500,China
ObjectiveTo explore the clinical features and treatment of placental abruption.Methods42 cases of puerperants with placental abruption admitted in our hospital were selected,and the clinical data of them were taken for retrospectively analysis.ResultsOf the 42 cases of puerperants with placental abruption,there were 16 cases of normal childbirth,26 cases of cesarean section;27 cases of abruption I degree,and 2 cases of postpartum hemorrhage;11 cases of early stripping II degree,and 4 cases of postpartum hemorrhage;4 cases of early stripping III degree,and all with postpartum bleeding,1 case had disseminated inravascular coagulation and was treated with hysterectomy.Of the 42 cases of puerperants with placental abruption,all were single births,there were 16 cases of asphyxia neonatorum (38.1%),2 cases of stillbirth(4.8%);the result of placental abruption caused by asphyxia neonatorum had statistical difference(P<0.05).ConclusionThe clinical characteristics and inducement of placental abruption should be attached importance,and accessory examination should be conducted regularly and placental abruption should be diagnosed and treated early.
Clinical analysis;Placental abruption;Asphyxia neonatorum;Diagnosis and treatment
R71
A
1674-0742(2014)05(b)-0051-02
梁白云(1974-),女,广东阳江人,本科,妇产科治医师,研究方向:妇产科,邮箱:13068550181@139.com。
2014-01-27)
