妊娠母体亚临床甲状腺功能异常对妊娠结局的影响
2014-01-31陈爽
陈 爽
辽宁省营口市中心医院妇产科,辽宁营口 115000
妊娠期母体的内分泌系统会发生显著的改变,会诱发一些激素的合成、分泌、代谢及调节的障碍,例如妊娠期会有约0.3%~0.5%的母体合并甲状腺功能减退症(甲减),低的甲状腺素分泌既可增加流产、早产、妊娠期高血压疾病、胎盘早剥等产科并发症的发生率,又可导致胎儿神经系统、视力等发育的异常[1-2]。妊娠期甲减的临床危害已被临床学者们认可,但仅促甲状腺激素(thyrotropic stimulating hormone,TSH)升高而三碘甲状腺原氨酸(T3)和甲状腺素(T4)正常的妊娠期亚临床甲减临床上的关注并不多,其是否有干预治疗的必要目前仍有较大的争议[3-4]。因此,本研究对我院产科产检的妊娠前半期孕妇的甲状腺功能进行筛查,追踪分析妊娠期亚临床甲减对妊娠结局的影响,以及甲状腺素的干预治疗对妊娠结局的影响,以期为妊娠期亚临床甲减的早期干预提供临床资料。
1 资料与方法
1.1 一般资料
收集我院产科2008年1月—2011年12月四年间产前检查孕12周前的孕妇临床病历资料1236例,其中年龄21~41岁,平均(31.6±6.7)岁,妊娠期亚临床甲减296例,妊娠期亚临床甲减的诊断参照陈爱群等[5]的标准:TSH >2.5 mU/L,FT3、FT4 正常。 296 例妊娠期亚临床甲减孕妇使用随机数字法分为:观察组(n=204)和左旋甲状腺素干预治疗组(n=92),两组孕妇在年龄、孕周、产次等一般临床资料方面具有可比性,差异无统计学意义(P>0.05)。干预治疗组孕妇均了解本研究,并签署知情同意书,所有操作均符合我院伦理委员会的各项规定。940例非妊娠期亚临床甲减孕妇为对照组。
1.2 治疗方案
左旋甲状腺素干预治疗组,使用左旋甲状腺素(L-T4)开始剂量为 25~50 μg,清晨空腹顿服,以后每周调整剂量增加 25~50 μg,维持TSH<2.5 mU/L[6]。查阅病历比较几组的糖代谢异常、高血压、贫血、自发性流产、剖宫产发生率的不同,以及新生儿的平均体重和孕周的不同。
1.3 血清TSH、FT3和FT4的检测
采集所有孕妇不抗凝静脉血,3000 r/min×15 min分离上层血清,-70℃冰箱冻存。入院当日血液用于β-HCG和孕酮检测,48 h后血液用于β-HCG的再次检测。血清TSH、FT3和FT4的检测使用放射免疫法,试剂盒购自美国雅培公司,检验科使用美国BECK-MAN DXI800全自动电化学发光免疫分析系统检测。
1.4 统计分析
实验数据以均数±标准差表示,应用SPSS 12.0统计软件处理数据,两样本均数比较采用t检验,组间均数的比较采用单因素方差分析,计数资料采用χ2检验,P<0.05具统计学意义。
2 结果
2.1 妊娠期亚临床甲减的发生率
入组分析的1236例孕妇中检测到妊娠期亚临床甲减296例,发生率为2.4%。
2.2 妊娠期亚临床甲减以及干预治疗对孕妇的影响
正常妊娠对照组、妊娠期亚临床甲减无干预观察组和左旋甲状腺素干预治疗组糖代谢异常的发生率分别为9.1%、16.2%和10.8%,观察组显著高于对照组和干预组(χ2=3.24,P<0.05),对照组和干预组之间无统计学差异(χ2=0.56,P>0.05)。高血压的发生率在三组之间无统计学差异(χ2=0.81,P>0.05)。贫血的发生率三组分别为10.9%、19.1%和12.0%,观察组显著高于对照组和干预组(χ2=3.63,P<0.05),对照组和干预组之间无统计学差异(χ2=0.55,P>0.05)。 见表 1。
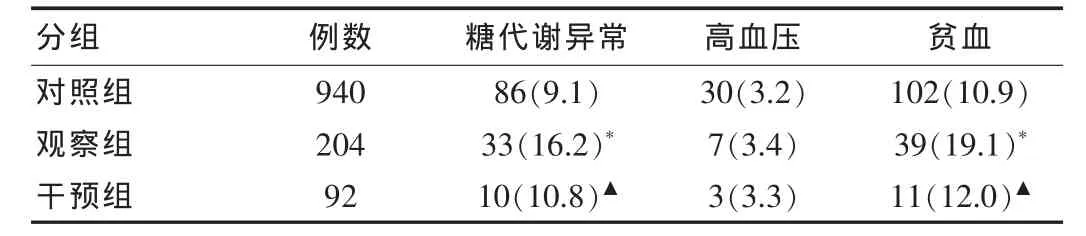
表1 三组孕妇孕期并发症的比较[n(%)]
2.3 妊娠期亚临床甲减以及干预治疗对妊娠结局的影响
正常妊娠对照组、妊娠期亚临床甲减无干预观察组和左旋甲状腺素干预治疗组自发性流产的发生率分别为3.9%、8.8%和4.3%,观察组显著高于对照组和干预组(χ2=3.71,P<0.05),对照组和干预组之间无统计学差异 (χ2=0.68,P>0.05)。 分娩时孕周(39.1±1.9)、(38.6±1.8)、(39.2±1.7) 周和剖宫产的发生率在三组之间差异无统计学意义(χ2=0.74,P>0.05)。新生儿的平均体重在三组分别为(3.38±0.42)、(3.12±0.32)kg 和(3.34±0.39)kg,观察组显著高于对照组和干预组(χ2=3.54,P<0.05),对照组和干预组之间无统计学差异(χ2=0.82,P>0.05)。见表 2。
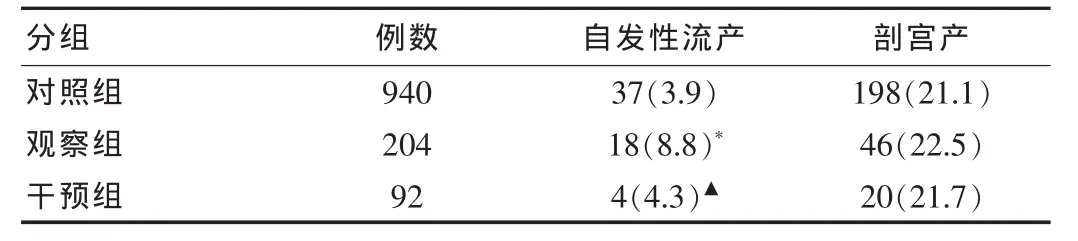
表2 三组孕妇妊娠结局的比较[n(%)]
3 讨论
甲状腺功能减退症(甲减)是指低甲状腺激素血症或甲状腺激素(TH)抵抗而引起一组全身低代谢性综合征,甲减可以导致女性的不孕,妊娠期甲减不仅可以引起孕妇的流产、早产、娠期高血压、胎盘早剥、贫血、孕妇血糖及血脂代谢异常和产后出血等并发症,还可以导致胎儿的神经系统和视力等发育异常,因此甲状腺功能的监控是围产期不容忽视的一个临床项目[7]。随着研究的深入,T3、T4正常仅TSH升高的亚临床甲减在孕妇中的危害受到了内分泌和产科学者们的关注,妊娠期间母体的TH水平会发生一系列的生理性变化,例如妊娠期绒毛膜促性腺激素水平的升高,可以模拟TSH与TSH受体,引起TH浓度增加,下丘脑-垂体-甲状腺轴负反馈使血清TSH浓度降低。TSH妊娠期生理性变化的为妊娠期甲状腺疾病的诊断带来了障碍,迄今为止,妊娠期TH水平的紊乱尚无特异性的参考诊断范围,因此本研究结合之前的流行病学调查结果和陈爱群等[5]的标准将TSH>2.5mU/L,FT3、FT4正常定为妊娠期亚临床甲减的诊断标准,使用该标准在1236例孕妇中发现亚临床甲减296例,发生率为2.4%,与之前的报道相一致[8]。
妊娠期甲减的危害已在多数研究中证实,但妊娠期亚临床甲减的研究才逐渐受到学者们的关注,本研究显示亚临床甲减可以显著增加孕妇糖代谢异常、贫血和自发性流产的发生率,以及引起新生儿低体重。已有研究显示,糖尿病是亚临床甲减的高危因素,而约有一半的亚临床甲减患者可以并发糖尿病的发生,糖代谢异常也是孕妇需要密切关注的一个临床监控指标[9]。TH可以调控红细胞生成素的合成,刺激骨髓的造血功能,妊娠期TH可以刺激卵巢颗粒细胞分泌孕酮,维持胎盘的正常生长、发育。流行病学研究显示,甲减是习惯性流产的高危因素,TSH表达水平每升高一倍,流产率约增加60%。甲状腺是人类生长、发育必须的内分泌器官,体内的缺乏可以导致呆小症,胎儿的甲状腺功能至妊娠20~22周才基本发育完善,20周之前胎儿所需的TH主要来自母体,可见母体TH的缺乏会引起胎儿宫内生长受限,出生时低体重的比例大大升高[10。鉴于甲减在孕妇中的严重危害,本研究使用L-T4对亚临床甲减的孕妇进行了干预治疗,结果显示L-T4的干预治疗可以显著降低亚临床甲减孕妇糖代谢异常、贫血和自发性流产的发生率,以及新生儿低体重的发生率。
综上所述,本研究显示亚临床甲减孕妇具有高的糖代谢异常、贫血和自发性流产的发生率,甲状腺激素的干预治疗可以减少上述并发症的发生,维持孕妇TSH在正常范围对于降低亚临床甲减的相关并发症具有积极的临床意义。
[1]解裕豆,高云.妊娠合并甲状腺功能减退症的研究进展[J].临床误诊误治,2012,25(1):93-96.
[2]Sahay RK,Nagesh VS.Hypothyroidism in pregnancy[J].Indian J Endocrinol Metab,2012,16(3):364-370.
[3]Cooper DS,Biondi B.Subclinical thyroid disease[J].Lancet,2012,379(9821):1142-1154.
[4]Vissenberg R,van den Boogaard E,van Wely M,et al.Treatment of thyroid disorders before conception and in early pregnancy:a systematic review[J].Hum Reprod Update,2012,18(4):360-373.
[5]陈爱群,邱洁,方虹.妊娠前半期甲状腺功能变化的筛查及分析[J].中国妇幼健康研究,2010,21(5):598-600.
[6]Seoane Cruz I,Penín alvarez M,Luna Cano R,et al.Treatment with fixed thyroxine doses in pregnant women with subclinical hypothyroidism[J].Endocrinol Nutr,2012,59(5):284-287.
[7]De Vivo A,Mancuso A,Giacobbe A,et al.Thyroid function in women found to have early pregnancy loss[J].Thyroid,2010,20(6):633-637.
[8]刘娜,边旭明,高劲松,等.妊娠合并甲状腺功能减退症或亚临床甲状腺功能减退症77例临床分析[J].中华围产医学杂志,2012,12(3):186-189.
[9]Tudela CM,Casey BM,McIntire DD,et al.Relationship of subclinical thyroid disease to the incidence of gestational diabetes[J].Obstet Gynecol,2012,119(5):983-988.
[10]Goel P,Kaur J,Saha PK,et al.Prevalence,associated risk factors and effects of hypothyroidism in pregnancy:a study from north India[J].Gynecol Obstet Invest,2012,74(2):89-94.