动态MELD评分有助于预测HBV相关慢加急性肝衰竭预后
2014-01-28刘晓慧郭海清陈亚利何金秋张淑芹武文芳段钟平
刘晓慧,李 铭,郭海清,陈亚利,何金秋,张淑芹,武文芳,段钟平,张 晶
慢加急性肝衰竭(acute-on-chronic liver failure,ACLF)是指在已知或未知的肝病基础上出现的急性肝功能失代偿。在我国,ACLF 是最常见的肝衰竭类型,HBV 感染是最主要的因素[1-3]。当ACLF 患者发展为多脏器功能衰竭时,其短期病死率高达50%~90%[4-6]。与肝硬化引起的慢性肝衰竭不同,ACLF 患者的肝脏具有强大的再生能力,部分患者可自发恢复[7],而有的患者则只能通过肝移植挽救生命,因此,早期正确预测HBV 相关ACLF(HBVACLF)的预后,对于选择最佳治疗策略、降低病死率具有重要意义。目前大多数预后模型均基于某个确定时间点的指标进行计算,如终末期肝病模型(model for end-stage liver disease,MELD)等,而临床工作中我们发现疾病的发展变化趋势,即患者对治疗的反应,与预后的关系更大。本研究旨在探讨在判断HBV-ACLF 患者预后方面,MELD 评分的动态变化是否优于单个时间点的MELD 评分。
1 对象与方法
1.1 对象 我们前瞻性收集了2009—2011年在我国4 家医院(首都医科大学附属北京佑安医院、南昌市第九医院、阜阳市第二人民医院和吉林省肝胆病医院)住院治疗的HBV-ACLF 患者的临床资料。入选标准:符合中华医学会《肝衰竭诊疗指南》[8]的ACLF 诊断标准;年龄为18~65 岁;性别不限;HBV DNA 阳性。排除标准:既往有明确诊断的失代偿期肝硬化;合并重叠其他肝炎病毒感染,存在其他肝损伤病因(大量饮酒、手术等);合并其他严重身心疾病;恶性肿瘤患者;妊娠患者;HIV 感染者;AIDS患者。本研究通过了北京佑安医院伦理委员会审查,并符合赫尔辛基宣言规定。所有患者签署了知情同意书。
1.2 治疗和随访方法 给予所有患者标准内科治疗,包括严密监测、肝细胞保护药物治疗和营养支持治疗(25~30 kcal/kg,肠内或肠外营养),按照临床常规治疗腹水、肝性脑病、感染、肝肾综合征等并发症,给予部分患者血液净化治疗。抗病毒治疗方案:恩替卡韦0.5~1 mg/d 或拉米夫定100 mg/d,阿德福韦酯100 mg/d,替比夫定600 mg/d,给予个别患者联合治疗。
前瞻性收集的资料包括患者的人口学、基础疾病、促发因素、生命体征、并发症、包括病毒学检测在内的常规实验室指标以及腹部超声、X 线胸片或CT(部分患者进行了肝脏CT 或胃镜检查)检查结果。入组后第1 个月每周随访1 次,以后每2 周随访1 次,直到90 d,或患者死亡,或行肝移植术。
1.3 统计学处理 应用SPSS 16.0 软件对数据进行统计处理。采用寿命表法进行生存分析。正态性计量资料用±s 表示,2 组间比较用两独立样本的t检验;非正态性计量资料用中位数(最小值,最大值)表示,2 组间比较用两独立样本的秩和检验。计数资料用百分率表示,2 组间比较用χ2检验。P<0.05 表示差异有统计学意义。
2 结 果
2.1 患者转归 符合入选标准且资料完整的患者有82例。共死亡31例(死亡组),其中分别有5例、8例、6例、1例在7、14、21、28 d 内死亡,其余11例在第29~90 天死亡(图1)。90 d 病死率为37.80%,无进行肝移植的患者。
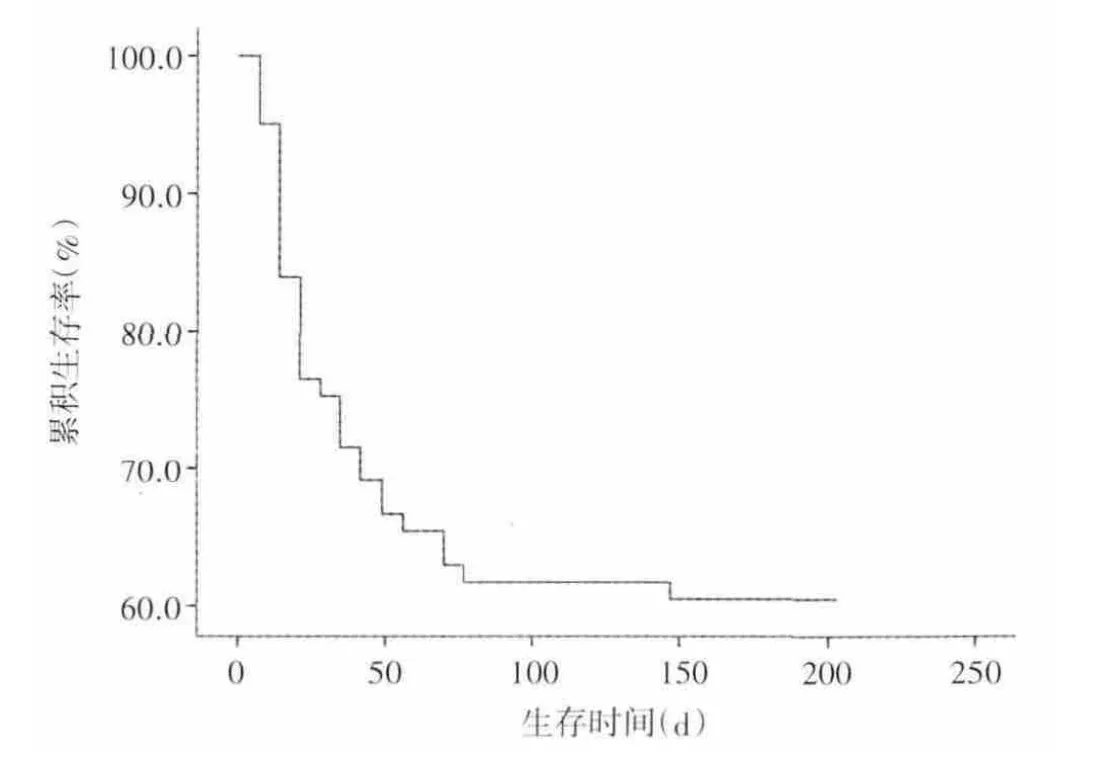
图1 82例HBV-ACLF 患者生存曲线Figure1 Survival curve of 82 HBV-ACLF patients
2.2 患者基线特征 82例年龄为(41.83±11.01)岁;男69例(84.15%),女13例(15.85%);腹水和肝性脑病的发生率分别为56.10%和15.85%;MELD评分为(24.39±4.76)分。与存活组相比,死亡组年龄更大,腹水和肝性脑病的发生率更高,2 组差异均有统计学意义。与存活组相比,死亡组TBIL 水平更高,ALB 和PTA 水平更低,差异有统计学意义。2 组患者基线MELD 评分及其他基线特征相似,差异无统计学意义。见表1。
2.3 MELD 评分动态变化与患者转归的关系 存活组和死亡组基线(第0 天)MELD 评分分别为(23.72±4.68)、(25.50±4.77)分,差异无统计学意义;第7 天分别为(21.22±5.98)、(26.42±6.33)分,差异有统计学意义;此后2 组MELD 评分差距逐渐增加,差异均有统计学意义(表2)。
2.4 亚组中MELD 评分动态变化与患者转归的关系 本研究中,MELD 评分判断患者90 d 的转归时cutoff 值为23 分。将基线MELD 评分≤23 分者设定为低危组,>23 分者设定为高危组。低危组共36例,90 d 内死亡12例,病死率为33.33%;高危组46例,90 d 内死亡19例,病死率为41.30%。
低危组中,存活患者基线MELD 评分为(19.97±2.53)分,死亡患者为(21.24±1.54)分,差异无统计学意义。从第14 天开始,存活患者MELD 评分显著低于死亡患者[(16.04±4.00)分vs(29.39±12.30)分],差异有统计学意义,并且随着时间推移,差距逐渐增加(表3)。
高危组情况与低危组相似。存活患者基线MELD 评分为(27.05±3.46)分,死亡患者为(28.65±4.08)分,差异无统计学意义。从第7 天开始,存活患者MELD 评分显著低于死亡患者[(22.38±4.91)分vs(28.92±6.76)分],差异有统计学意义,并且随着 时间推移,差距逐渐增加(表4)。
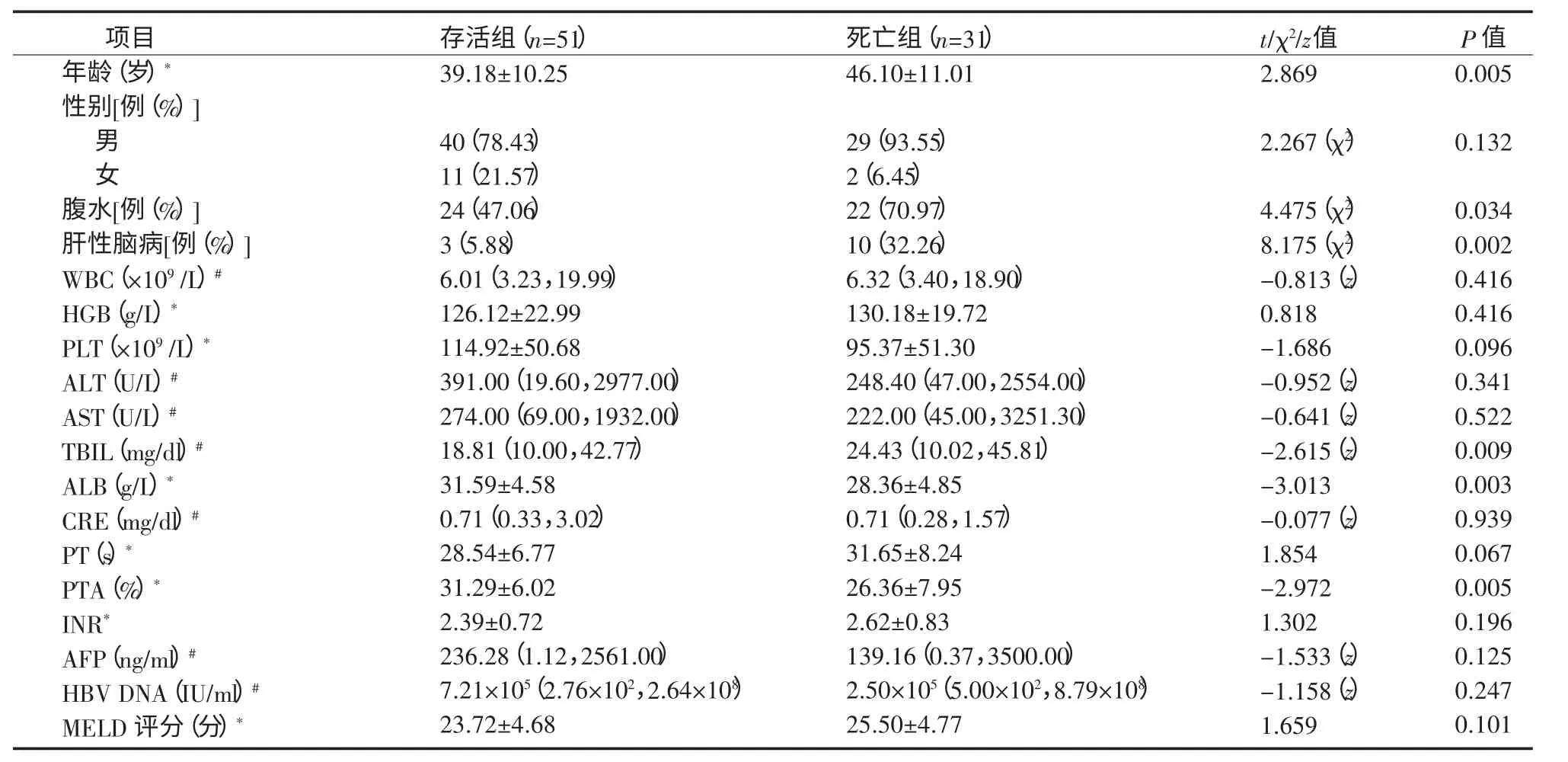
表1 HBV-ACLF 患者基线特征Table1 Baseline characteristics of HBV-ACLF patients
表2 HBV-ACLF 患者入组后MELD 评分动态变化(±s,分)Table2 Dynamic changes of MELD scores of the HBV-ACLF patients (±s,scores)
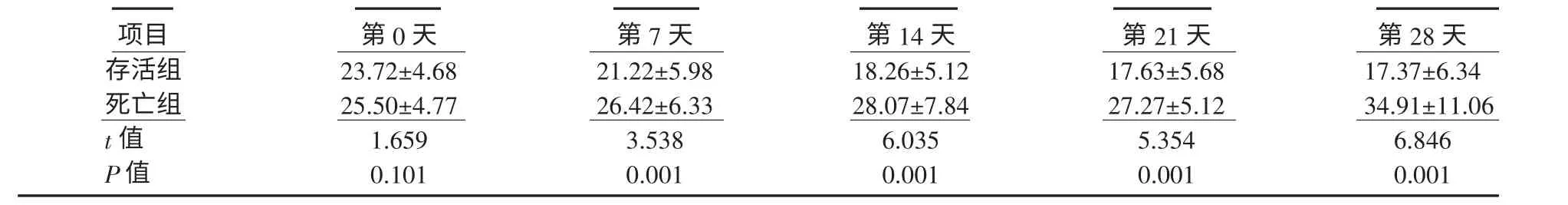
表2 HBV-ACLF 患者入组后MELD 评分动态变化(±s,分)Table2 Dynamic changes of MELD scores of the HBV-ACLF patients (±s,scores)
注:存活组入组第0、7、14、21、28 天时样本量均为51例;死亡组入组第0、7、14、21、28 天时样本量分别为31、26、18、12、11例
项目存活组死亡组t 值P 值第0 天23.72±4.68 25.50±4.77 1.659 0.101第7 天21.22±5.98 26.42±6.33 3.538 0.001第14 天18.26±5.12 28.07±7.84 6.035 0.001第21 天17.63±5.68 27.27±5.12 5.354 0.001第28 天17.37±6.34 34.91±11.06 6.846 0.001
表3 低危组患者入组后MELD 评分动态变化(±s,分)Table3 Dynamic changes of MELD scores of patients in the low-risk group (±s,scores)
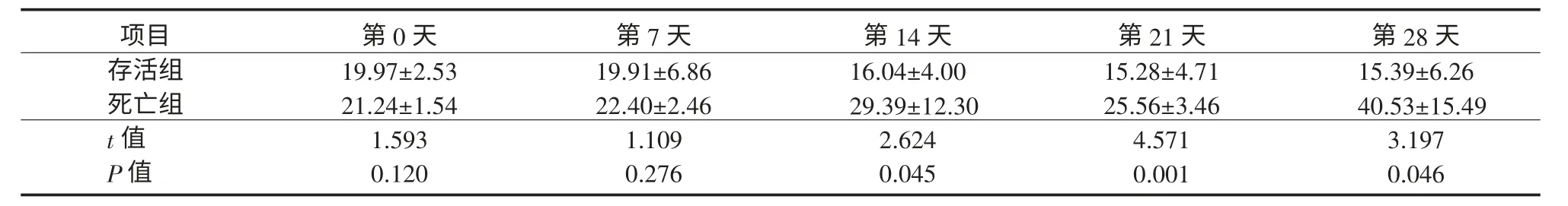
表3 低危组患者入组后MELD 评分动态变化(±s,分)Table3 Dynamic changes of MELD scores of patients in the low-risk group (±s,scores)
注:存活组入组第0、7、14、21、28 天时样本量均为24例;死亡组入组第0、7、14、21、28 天时样本量分别为12、10、6、5、5例
项目存活组死亡组t 值P 值第0 天19.97±2.53 21.24±1.54 1.593 0.120第7 天19.91±6.86 22.40±2.46 1.109 0.276第14 天16.04±4.00 29.39±12.30 2.624 0.045第21 天15.28±4.71 25.56±3.46 4.571 0.001第28 天15.39±6.26 40.53±15.49 3.197 0.046
表4 高危组患者入组后MELD 评分动态变化(±s,分)Table4 Dynamic changes of MELD scores of patients in the high-risk group (±s,scores)
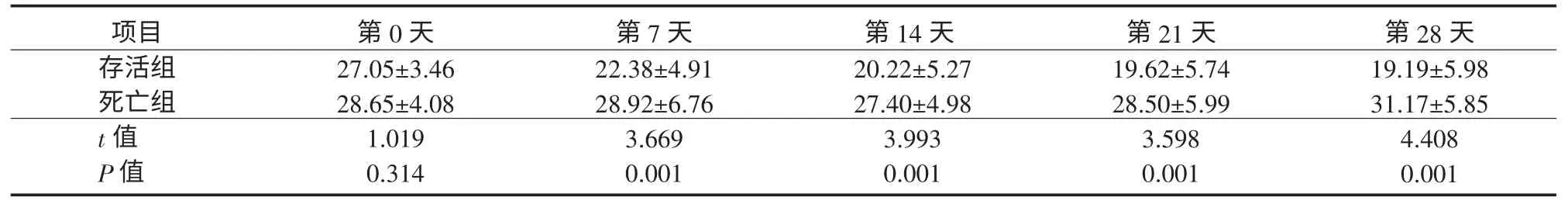
表4 高危组患者入组后MELD 评分动态变化(±s,分)Table4 Dynamic changes of MELD scores of patients in the high-risk group (±s,scores)
注:存活组入组第0、7、14、21、28 天时样本量均为27例;死亡组入组第0、7、14、21、28 天时样本量分别为19、16、12、7、6例
项目存活组死亡组t 值P 值第0 天27.05±3.46 28.65±4.08 1.019 0.314第7 天22.38±4.91 28.92±6.76 3.669 0.001第14 天20.22±5.27 27.40±4.98 3.993 0.001第21 天19.62±5.74 28.50±5.99 3.598 0.001第28 天19.19±5.98 31.17±5.85 4.408 0.001
3 讨 论
通过前瞻性队列研究,我们发现MELD 评分动态变化对HBV-ACLF 患者预后评估具有重要意义。
在ACLF 患者预后的研究中,大多数预测模型是根据患者入组基线时间点检测的结果进行计算。由于患者发病至入组的时间长短不一,接受的治疗也不一致,因此,所谓的入组时候的“基线”,并不是患者最初发病的状态,而是指病程中符合研究入选条件的时间点。并且,ACLF 病程比急性肝衰竭长,转归不仅仅取决于发病初期的首次打击,后期并发症的控制、肝脏再生等也决定患者的转归,此外,患者对治疗的反应也非常重要。因此,采用动态数据反映患者病情变化和对治疗的综合反应,从理论上讲,对转归的预测会更加准确。
MELD 是用于判断肝硬化患者预后的模型,也是基于某个确定时间点的指标进行计算的,被认为是优于Child-Turcotte-Pugh 评分的良好预后模型[9-11],目前也常用于重型肝炎预后的判断[12-14]。然而,该模型在建立时刻意排除了“近期有急性并发症”的患者,而仅仅纳入稳定的肝硬化患者用于模型计算,因此在临床应用中,仅根据单次的MELD评分,常无法准确预测ACLF 患者的预后[7]。即使在肝硬化患者中,动态MELD 评分亦优于基线MELD评分。Merion 等[15]在一项760例等待肝移植的成人慢性肝病队列中发现,对于任意MELD 评分的患者,30 d 内MELD 评分动态改变的幅度和方向是独立预后因素,30 d 内MELD 评分升高大于5 分的患者死亡风险是MELD 评分缓慢增长患者的3.16倍。我们的研究显示,纳入患者基线MELD 评分相似,存活组和死亡组患者疾病变化趋势从第2 周开始不同,存活组MELD 评分逐渐降低,而死亡组MELD 评分继续升高。特别是将患者分为低危组和高危组时,MELD 评分动态变化意义更为重要。在低危组中,MELD 评分迅速升高者仍然死亡;而在高危组中,只要患者MELD 评分呈现下降趋势,则仍然可以存活,说明基线MELD 评分不能区分存活和死亡的患者,而MELD 评分的动态变化则具有更大的预后意义。
基于上述结果,我们认为HBV-ACLF 的预后判断应在基线MELD 评分基础上,注意其动态变化,这将更加有助于准确判断预后。
[1] 刘晓燕,胡瑾华,王慧芬,等.1977例急性、亚急性、慢加急性肝衰竭患者的病因与转归分析[J].中华肝脏病杂志,2008,16(10):772-775.
[2] 汤伟亮,赵钢德,董志霞,等.肝衰竭预后危险因素及预后模型建立的研究[J].传染病信息,2011,24(3):159-162.
[3] Li XM,Ma L,Yang YB,et al.Analyses of prognostic indices of chronic liver failure caused by hepatitis virus[J].World JGastroenterol,2005,11(18):2841-2843.
[4] Katoonizadeh A,Laleman W,Verslype C,et al.Early features of acute-on-chronic alcoholic liver failure:a prospective cohort study[J].Gut,2010,59(11):1561-1569.
[5] Laleman W,Wilmer A,Evenepoel P,et al.Review article:non-biological liver support in liver failure[J].Aliment Pharmacol Ther,2006,23(3):351-363.
[6] Jalan R,Williams R.Acute-on-chronic liver failure:pathophysiological basis of therapeutic options[J].Blood Purif,2002,20(3):252-261.
[7] Jalan R,Gines P,Olson JC,et al.Acute-on chronic liver failure[J].JHepatol,2012,57(6):1336-1348.
[8] 中华医学会感染病学分会肝衰竭与人工肝学组,中华医学会肝病学分会重型肝病与人工肝学组.肝衰竭诊疗指南[J].中华肝脏病杂志,2006,14(9):643-646.
[9] Wang ZX,Yan LN,Wang WT,et al.Impact of pretransplant MELD score on posttransplant outcome in orthotopic liver transplantation for patientswith acute-on-chronic hepatitis Bliver failure[J].Transplant Proc,2007,39(5):1501-1504.
[10] Wiesner R,Edwards E,Freeman R,et al.Model for end-stage liver disease(MELD)and allocation of donor livers[J].Gastroenterology,2003,124(1):91-96.
[11] Bajaj JS,Saeian K.MELD score does not discriminate against patients with hepatic encephalophy[J].Dig Dis Sci,2005,50(4):753-756.
[12] Asrani SK,Kim WR.Model for end-stage liver disease:end of the first decade[J].Clin Liver Dis,2011,15(4):685-698.
[13] 唐长华,李志斌,刘芳,等.MELD及其衍生评分系统对慢性乙型重型肝炎患者短期预后的预测价值[J].传染病信息,2011,24(5):282-285.
[14] 陈瑞玲,罗瑞虹,崇雨田,等.MELD评分对慢性重型乙型病毒性肝炎患者短期预后评价的价值[J].中山大学学报(医学科学版),2006,27(5):594-596.
[15] Merion RM,Wolfe RA,Dykstra DM,et al.Longitudinal assessment of mortality risk among candidates for liver transplantation[J].Liver Transpl,2003,9(1):12-18.
