气管插管全麻患者复苏期不停麻醉药拔管的效果观察
2014-01-23陈丽嫦杨军良
陈丽嫦,杨军良
(深圳市第九人民医院,广东 深圳518116)
全麻患者完全停用麻醉药后再拔除气管导管,护理工作难度大,患者会因各种刺激而躁动,护士需准备注射镇静药,防止患者挣扎,造成二次损伤、静脉管道脱出等。伴随着舒适护理理论的推广,护理界开始了许多有目的、有意识的追求舒适护理的临床实践和科学研究[1-3]。为使麻醉恢复期带气管导管的患者安静地配合护士实施护理,我院于2011年起逐步推行了全麻复苏期不停麻醉药拔管的护理,效果较好,现报道如下。
1 资料与方法
1.1 一般资料 选取我院2011年7—12月在气管插管全麻下行择期手术治疗后送麻醉复苏室苏醒的70例患者,男32例,女38例,年龄18~65岁,美国麻醉医师协会分级Ⅰ~Ⅱ级,普外科22例,妇产科20例,骨外科6例,口腔科9例,泌尿外科8例以及胸外科5例。排除标准:术前有精神疾病、严重心血管疾病或阿片类药物成瘾史者。采用随机数字法将70例患者分为观察组和对照组各35例,两组患者均意识清楚,感觉及语言表达能力正常,患者年龄、性别、病情等方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 气管插管拔管方法 两组患者麻醉诱导采用长托宁0.5 mg、芬太尼3 μg/kg静脉缓慢滴注,丙泊酚按3 μg/mL的靶浓度静脉给药(靶控注射泵型号:Graseby 3500)、维库溴铵 0.1 mg/kg,用药 3 min后气管插管;麻醉维持采用瑞芬太尼 0.05~0.1 μg/(kg·min)持续静脉注射,丙泊酚药量维持在2.5~4 μg/mL的靶浓度,间断追加维库溴铵。对照组手术结束后完全停止麻醉用药,静脉注射芬太尼50~100 μg,待患者清醒、肌力恢复且达术前水平,停止吸5%氧气5 min观察其自主吸空气SpO2维持在99%以上时,清理呼吸道,拔除气管导管,期间常规输液、吸氧、心电血压监护,达到回病房标准时送回病房。观察组手术结束后停止肌松药和瑞芬太尼,静脉注射芬太尼50~100 μg,将丙泊酚逐步减量至1.3 μg/mL的靶浓度但不停药,带药送入麻醉复苏室,监测患者心率、血压、躁动与镇静状况,清理呼吸道,待患者呼之睁眼、通气接近麻醉前水平,观察其自主呼吸50%氧气5 min SpO2维持在100%时,拔除气管导管,然后面罩吸氧,逐步过渡到患者清醒、肌力恢复且达术前水平、自主吸空气5 min SpO2可维持在99%~100%时移去面罩,观察期间常规输液、吸氧、心电血压监护。
1.3 观察指标 记录两组患者拔除气管插管前后5 min的呼吸频率、心率、平均动脉压,评估患者Ramsay镇静评分和躁动情况,询问复苏室护士对每例患者配合护理操作的情况是否满意。Ramsay镇静评分:1分为不安静、烦躁;2分为安静、合作;3分为嗜睡、能听从指令;4分为睡眠状态、可唤醒;5分为呼唤反应迟钝;6分为深睡眠状态、呼唤不醒。拔管前、后躁动程度评价:轻度躁动为烦躁,试图坐起,但能遵口头命令安静躺下;中度躁动为不能安静,不服从口头命令或限制,需物理方法制动;重度躁动为试图自行拔除各种插管,试图翻身下床,抵抗医护人员;患者出现上述表现均判断为有躁动。
1.4 统计学方法 采用SPSS 13.0处理数据,计量资料的比较采用两独立样本t检验,计数资料的比较采用卡方检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者拔管前后呼吸频率、心率、平均动脉压的比较见表1
表1 两组患者拔管前后呼吸频率、心率、平均动脉压的比较(±S,1 mmHg=0.133 kPa)

表1 两组患者拔管前后呼吸频率、心率、平均动脉压的比较(±S,1 mmHg=0.133 kPa)
呼吸频率(次/min) 心率(次/min) 平均动脉压(mmHg)拔管前 拔管后 拔管前 拔管后 拔管前 拔管后观察组 35 17.20±2.34 15.60±1.42 76.80±11.32 77.10±13.13 92.77±6.81 90.10±7.43对照组 35 19.20±2.21 18.60±1.62 98.40±12.41 85.40±14.63 99.20±10.58 97.20±10.93 t 3.34 7.77 7.62 2.48 3.02 3.16 P<0.001 <0.001 <0.001 <0.05 <0.01 <0.01组别 n
由表1可见:两组患者拔管前后5 min呼吸频率、心率和平均动脉压比较差异均有统计学意义,观察组均较对照组低。
2.2 两组患者拔管前后Ramsay镇静评分的比较见表2
表2 两组患者拔管前后Ramsay镇静评分的比较(±S,分)
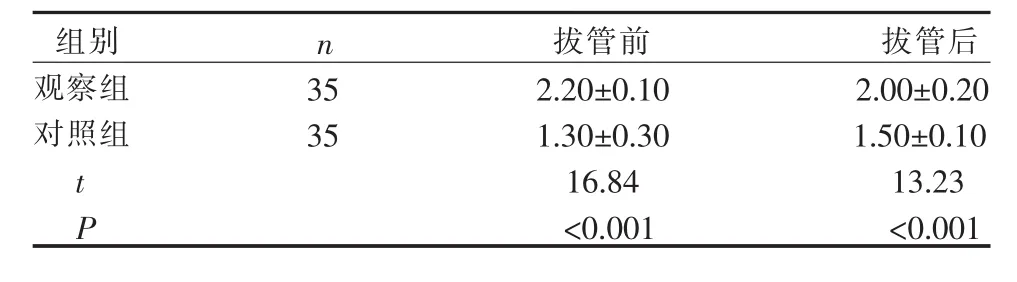
表2 两组患者拔管前后Ramsay镇静评分的比较(±S,分)
组别 n 拔管前 拔管后观察组 35 2.20±0.10 2.00±0.20对照组 35 1.30±0.30 1.50±0.10 t 16.84 13.23 P<0.001 <0.001
由表2可见:观察组拔管前后5 min镇静评分均较高,差异有统计学意义。
2.3 复苏室护士对患者配合满意度及患者躁动情况的比较见表3

表3 复苏室护士对患者配合满意度及患者躁动情况的比较(例,%)
由表3可见:复苏室护士对观察组患者配合满意度高,观察组患者发生躁动少,差异有统计学意义。
3 讨论
3.1 气管插管全麻患者麻醉复苏期不停麻醉药拔管的理论和实践根据 本研究患者用药以丙泊酚为主,该药物具有镇痛、止吐、镇静、稳定精神作用,用后患者感到欣快、舒适;近年来临床将该药物不仅用于需控制呼吸的深度麻醉,还广范用于各种局麻手术中的中浅程度的镇静[4-5],故丙泊酚不仅用于手术室,广泛应用于ICU、介入诊疗室、门诊短小检查手术等,这在实践上扭转了一味地强调“麻醉不出手术室”的保守思想,是麻醉向手术室外的有限度的转移。同样,手术室外的某些镇静、镇痛等级也远远超出了手术室内的麻醉苏醒阶段,故在复苏室内尝试不停麻醉药拔除气管插管具有实践和理论依据。
3.2 全麻患者复苏期不停麻醉药拔管利于患者血流动力学稳定,减少躁动,并促进患者配合护理操作
本研究结果显示,拔管前后对照组的呼吸频率、心率、平均动脉压均高于观察组,不稳定的血流动力学容易给患者造成心血管意外,特别是有高血压病史及老年患者。本研究观察组患者血流动力学更趋稳定,避免了造成患者二次损害,患者的稳定、镇静,更利于其术后的顺利康复。躁动为苏醒期的一种不恰当行为,躁动会给患者造成不同程度的伤害。本研究结果表明,观察组患者在拔管前后躁动发生率远低于对照组,本研究观察组无1例患者自行拔管,该组虽有2例躁动患者,但程度较轻,与以往完全停药后再拔管相比不同,患者可以用肢体动作回答护士的问题,拔管后护士更注重与患者进行交流,此刻患者平稳、安静,医生、护士不需反复、高声调喊话,只是稍加引导,患者即可顺利、有效的做简单交流。本研究观察组患者拔管前后安静合作,各项护理操作容易实施,提高护理人员工作的积极性及主动性,增强了护理人员的信心,最大限度地发挥护理人员的工作潜能与责任心。
3.3 实施全麻患者复苏期不停药拔管的护理要点
不停药拔管要求护士更加熟练掌握以下内容:丙泊酚的药理特点,包括药效动力学和药代动力学特点;熟悉靶控给药原理;熟悉靶控泵的工作原理,熟练掌握其使用方法;掌握麻醉深度的判断,了解甚至是熟悉麻醉监护管理的现代概念[6];充分认识到当今的麻醉用药在深、浅镇静和清醒之间的转化或过渡上,其调控的方便程度远好于吸入麻醉药,合理用药可有效避免患者的突然苏醒;更加熟练地使用面罩通气的过渡,苏醒时患者体内仍留有一定浓度的药物浓度,经过5~10 min患者即脱离氧气,在此期间面罩通气,本研究观察组无1例实施人工辅助通气;熟练掌握带药转运患者的技术,根据笔者护理经验,丙泊酚药物浓度控制在2 μg/mL,患者可以耐受搬动和转床操作且无记忆,到达PACU后进行进一步减量和拔管;熟悉医护交接的新模式,不停药拔管是医疗操作向护理操作的过渡,特别是在药物的管理方面,医疗用药尚未结束,护理用药已经开始,医护合作更加推向一体化。
全麻患者复苏期不停药拔管为以家庭为中心的护理模式提供了保障,为我院今后有计划地开放部分PACU实施家属陪同麻醉苏醒过程提供了条件,将为患者提供更有效、更人性化、更舒适的护理服务。
[1]李亚静,王素婷,李慧芳.舒适护理理论的临床研究进展[J].护士进修杂志,2004,19(6):498-499.
[2]朱红民,王金武.舒适护理在手术室中的应用[J].中国社区医生,2009,2(3):271.
[3]高 铁,周文娇.舒适护理对局部麻醉患者手术中舒适护理[J].中国医药导报,2011,22(8):297-298.
[4]杨军良,陈伯銮.新的静脉麻醉药:双异丙酚[J].国际麻醉学与复苏杂志,1992,13(3):129-132.
[5]Whiter P F,Eng M R.Ambulatory(Outpatient)Anesthesia[M].7th ed.New York:Churchill Livingstone,2010:2419-2459.
[6]杨军良.MAC的过去与现状[J].国际麻醉与复苏杂志,2007,28(6):516-519.
