儿童过敏性肺炎1例并文献复习
2013-12-26刘秀云赵志鹏周春菊
刘秀云 彭 芸 赵志鹏 周春菊
·论著·
儿童过敏性肺炎1例并文献复习
刘秀云 彭 芸 赵志鹏 周春菊
目的 总结儿童过敏性肺炎的临床、影像学和病理学特点。方法 对病理确诊的1例9岁6个月的过敏性肺炎患儿的临床、影像学和病理学资料进行总结,并复习文献进行讨论。结果 以咳嗽4个月、气促为主要表现,无咳痰、无三凹征,肺内未闻及啰音,无杵状指趾。肺功能示混合性通气功能障碍。肺部高分辨CT表现为弥漫的细小结节影,以上肺为重,肺组织病理为细支气管炎、细支气管周围的间质淋巴细胞炎症和间质的多核巨细胞,无纤维化和结核结节,可见大量的泡沫细胞。脱离环境并予甲泼尼龙2 mg·kg-1·d-1治疗2周后,患儿咳嗽、气促症状有所减轻,肺功能有所改善,肺部CT的小结节影明显改善。糖皮质激素治疗2个月后呼吸道症状消失,肺部影像学和肺功能恢复正常。结论 过敏性肺炎为无特异的沉淀抗体的病例,主要依靠肺活检病理细支气管炎、细支气管周围间质炎症和找到非干酪的不典型肉芽肿或多核巨细胞确定诊断。亚急性过敏性肺炎用糖皮质激素治疗有效。
过敏性肺炎; 高分辨CT; 病理; 儿童
1 病例资料
患儿,女,9岁6个月,主因咳嗽4个月,于2012年4月入住首都医科大学附属北京儿童医院(我院)。病初为单声咳嗽,无明显咯痰,无发热,X线胸片示肺炎。在当地县医院先后予头孢类抗生素及阿奇霉素抗感染治疗2周,仍有咳嗽。随后在当地胸科医院诊断为结核病,予异烟肼、利福平抗结核治疗2个月,咳嗽仍未见好转。入我院前1个月患儿曾出现低热7 d,体温最高38℃,伴阵咳偶咯痰,偶感胸闷。肺CT示双肺透光度不均,弥漫分布的细结节影,转当地省儿童医院继续予抗感染治疗20 d,咳嗽症状无明显好转,肺CT再次提示双肺弥漫分布的结节影。为求进一步诊治入住我院。
既往史:1岁时曾有“湿疹”。否认药物及食物过敏史,家中养鸡,未养鸽。发病后,患儿精神反应稍弱,病初曾有体重下降。
入院查体:一般状况好,未见鼻翼煽动和三凹征,两侧呼吸运动一致,双肺呼吸音稍粗,未闻及干湿啰音及喘鸣音。心脏和腹部未见明显异常,无杵状指/趾。
辅助检查:入院查血气分析正常。血常规:WBC 5.5×109·L-1,N 0.39,L 0.53, CRP<8 mg·L-1。ESR正常。血清肺炎支原体、衣原体、疱疹病毒、CMV和HIV抗体均阴性,血清EBV-CA-IgG、EBV-NA-IgG阳性,EBV-CA-IgM和EBV-CA-IgA阴性。进一步查EB、CMV、HHV1-HHV8 DNA均阴性。新型隐球菌抗原检测阴性。血鸽粪抗原阴性。3次胃液抗酸染色均阴性,PPD试验阴性。自身抗体(ANAs、ds-DNA)和ANCA均阴性。入院初肺功能显示,以限制为主的混合性通气功能障碍。
影像学检查:入院初肺高分辨CT示肺透光度不均匀,两肺野内可见弥漫分布小结节影,肺门区未见肿大淋巴结(图1A~B)。为进一步明确病因于入院第9天行支气管镜检查:支气管肺泡灌洗液病原学检查均为阴性,涂片未见含铁血黄素细胞,过碘酸希夫(PAS)阴性,细胞分析淋巴细胞0.36。
为明确肺部疾病的病理特点,于入院第22天行胸腔镜下肺活检,病理所见肺组织病变围绕小气道呈片状分布,部分细支气管腔及细支气管周围肺泡腔见黏液淤积,细支气管、呼吸性细支气管周围间质见以淋巴细胞为主的炎细胞浸润,局部淋巴细胞聚集并滤泡形成(图2A);细支气管周围部分肺泡Ⅱ型肺泡上皮增生,肺间隔亦可见小片状淋巴细胞浸润,肺泡腔内见较多泡沫细胞(图2B);未见结核结节,可见多核巨细胞和不典型肉芽肿(图2C);特殊染色: PAS染色(+)、六铵银染色(-)、抗酸染色(-)、Masson染色(-);免疫组化:CD3(+)、CD20(+)、CD68(+)、CD1a(-)、CK(+)、Ki-67 10%(+)、EBER(-)。
本例根据病理检查结果提示为细支气管炎,找到多核巨细胞,不典型的非干酪性肉芽肿,无纤维化存在,符合过敏性肺炎的特点,未见结核、病毒感染征象,确诊为过敏性肺炎。
诊断明确后予甲泼尼龙 2 mg·kg-1·d-1(50 mg)静脉滴注,每日1次,2周后改口服,甲泼尼龙足量4周后渐减量至4 mg·d-1,维持6个月。住院26 d(相当于脱离环境)患儿的咳嗽、气促症状有所减轻,肺功能FEV1,FVC和VcMAX指标改善。治疗12 d复查肺CT有较明显的吸收(图1C、D)。出院后2个月复查,咳嗽基本消失,肺部CT小结节影明显吸收(图1 E~F)。出院后4个月复查,呼吸道症状消失,肺CT和肺功能正常。
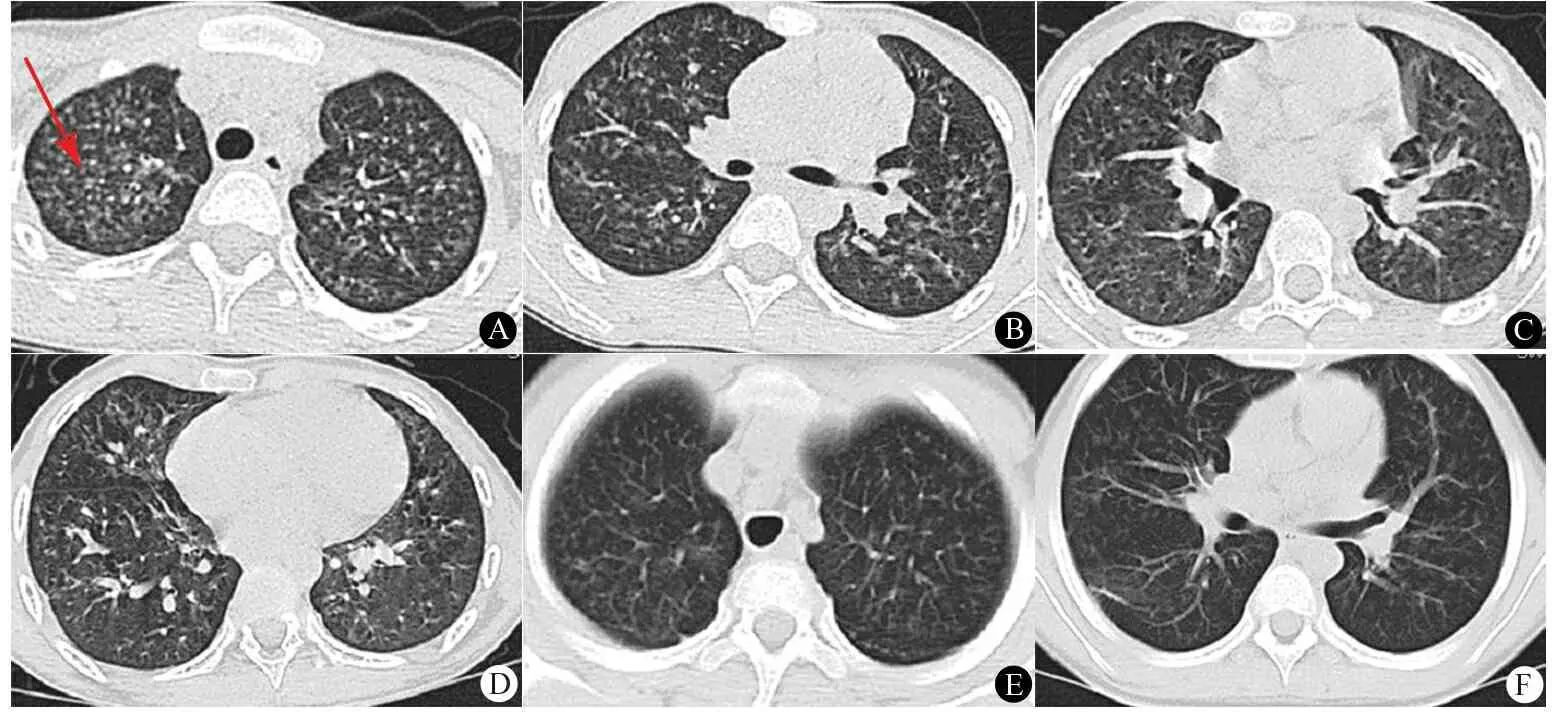
图1 患儿肺CT所见
Fig 1 Chest CT scans of paitient
Notes A,B: showing diffused micronodules in the lung ,especially in the bilateral upper lobes on admission; C,D: after two weeks treatment of corticosteroid showing that the micronodules of the lung were absorbed partly; E,F: after the two months treatment of the corticosteroid diffused micronodules in the lung were absorbed
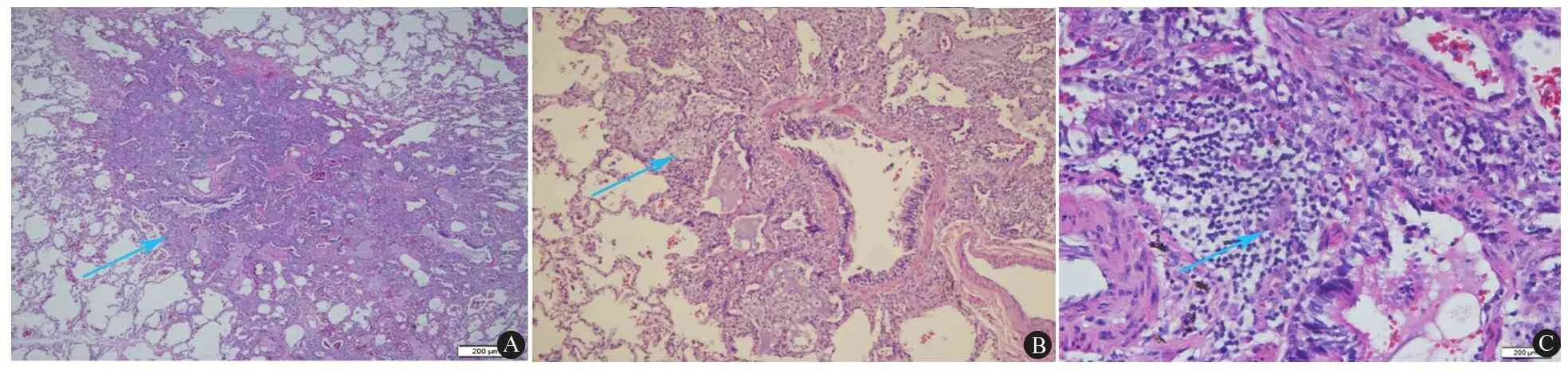
图2 患儿肺组织病理学检查所见(苏木精-伊红染色)
Fig 2 The pathology of the lung of paitient (HE staining)
Notes A: showing the interstitial inflammation with lymphocytes infiltration accentuated around the bronchioles(×20); B:showing a lymphocyte rich inflammation and a lot of foamy cells (arrow) around the small airway(×100) ; C: giant cells in the interstitium(×200)
2 讨论
过敏性肺炎是以致敏的吸入抗原颗粒刺激引起的肺部疾病,以咳嗽、呼吸困难为主要表现[1]。常同时累及终末细支气管和肺泡。病理以弥漫性细支气管炎以及肺间质肉芽肿性改变为特点,可伴有或不伴有全身表现,全身表现通常为发热、体重减少。临床可分为急性、亚急性和慢性。病理诊断的过敏性肺炎大多为亚急性的病例。文献报道的过敏性肺炎多为肉芽肿性病变[2,3]。
2.1 过敏性肺炎的病因和临床表现 过敏性肺炎也称为外源性过敏性肺泡炎,为环境因素引起的继发性间质性肺疾病。本病最早于1874年由Dr Finsen在冰岛处理枯草的农民中发现,以后在英国报道了农民肺。过敏性肺炎与某些环境因素有关,常在环境暴露几小时后发生症状,脱离环境后很快恢复。之后陆续报道有关农民肺类似的疾病,如饲鸽者肺、枫树皮肺、蔗尘肺、蘑菇工肺、饲鹦鹉工肺和湿化器肺等,并且许多病例有相似的临床表现。
过敏性肺炎病因甚多,常见的病因有含放线菌和真菌孢子,动、植物蛋白质,细菌及其产物,昆虫抗原和某些化学物质等有机尘埃[4~6],也有某些化学物质引起过敏性肺炎的报道。3个欧洲国家的过敏性肺炎人群患病率、发病率的登记资料显示,过敏性肺炎占所有间质性肺疾病的4%~13%[7]。美国新墨西哥州的人群研究发现,间质性肺疾病的年发病率为30/10万,其中过敏性肺炎占1.5%[8]。英国基于人群的大规模流行病学调查显示,过敏性肺炎的发病率为1/10万[9]。有研究估计农民中有0.5%~3.0%发生过敏性肺炎,在土耳其饲鸽者人群的调查研究中,有1.6%发生过敏性肺炎[10]。
过敏性肺炎在儿童不常见,最近报道的发病率为4/100万[11]。儿童过敏性肺炎多为病例报道,经粗略检索迄今为止共报道129例儿童过敏性肺炎,主要症状,95.9%(94/98)表现为运动不耐受(劳力性气短、气短),咳嗽87.5%(91/104),体重减轻79.6%(51/64),发热51.8%(44/85);主要体征,62.5%(60/96)表现为肺部爆裂音、杵状指/趾21.2%(14/66),影像学胸片异常76.3%(87/114)。
2002年Fan等[12]将各文献报道的86例儿童过敏性肺炎进行总结,平均年龄为10岁,最小的1例为8月龄;59%为男性,25%有家族病史;通常有同样环境暴露的同胞或父母受累患病;最常见的症状为咳嗽、体重减轻和发热;可有肺部爆裂音和杵状指/趾;81.4%(70/86)与鸟暴露有关;82%(70/85)的影像学胸片有异常。Fan等[12]报道的过敏性肺炎对治疗反应非常好,97%的病例诊断后脱离原来环境对治疗有帮助,66%的病例治疗中应用了糖皮质激素。2002年以后又有一些儿童过敏性肺炎的报道[13~17],多为鸽子暴露引起,有2篇文献报道[18,19]为居室内霉菌(出芽短梗霉菌)污染引起,其中1篇文献为同胞姐弟(15岁女孩和6岁弟弟)患病,另1篇为14岁女孩患病。有研究回顾单中心12年间73例临床和影像学符合儿童弥漫性间质性肺疾病的病理,从中确诊过敏性肺炎19例,平均发病年龄为9岁,就诊时平均发病时间为11个月,其中74%为发病6个月内就诊[20]。
在129例过敏性肺炎报道中,19例未描述过敏源,79.1%(87/110)与鸟暴露有关,并且以鸽子暴露为最多见,20%(22/110)为室内环境霉菌污染所致,0.9%(1/110)为甲氨喋呤所致。文献[21]在日本的夏天型的过敏性肺炎中(包括儿童病例),未单独对儿童病例进行描述,其过敏原为毛孢子菌属,家庭的聚集性为23.8%。主要症状为咳嗽、气短和发热。
本例无特异的抗原、抗体的证据,追问病史家中有大规模养鸡的环境,可能与鸡的排泄物、羽毛蛋白的过敏有关。
过敏性肺炎可分为急性期、亚急性期和慢性期[22]。急性期常起病急骤,多吸入抗原4~12 h后起病;病史常<1个月,先有干咳、胸闷,继而发热、寒战、气急和发绀;两肺可闻及细湿啰音;一般在脱离环境后数日至1周症状消失。亚急性期病史1个月至1年;起病较缓,数周或数月内出现进行性呼吸道症状,如咳嗽、呼吸困难;两肺可闻及细湿啰音;脱离环境症状可改善。慢性期病史超过1年,由反复少量或持续吸入抗原引起;起病隐匿,渐进性咳嗽和劳力性呼吸困难,无发热;伴体重减轻和乏力,症状已有数月至数年;两肺闻及细湿啰音。本例病史4个月,以咳嗽为主要表现,符合亚急性期的表现。
影像学的检查尤其是高分辨CT可清晰显示肺部的病变特点,急性期、亚急性期常为弥漫性的边缘不清的细结节影和磨玻璃影;急性期过敏性肺炎有20%病例的X线胸片可正常。慢性期可见线状影,牵拉性支气管扩张,肺叶体积的减少,蜂窝肺[23],以中肺叶的病变为主。慢性过敏性肺炎还可见小气道阻塞的表现,如马赛克灌注、呼气相的气体滞留[24]。在过敏性肺炎中,可逆的病变包括小叶中心型的结节和磨玻璃影,不可逆的病变为蜂窝肺和肺气肿。肺CT特异的表现,磨玻璃影中的边缘不清的细小结节影高度提示过敏性肺炎[25],小叶中心型的结节影多数与肺功能的改变无关,病理上主要为毛细支气管周围的淋巴细胞渗出性的炎症,也可以为肉芽肿的改变。儿童过敏性肺炎X线胸片的异常检出率为76.3%,肺CT可100%显示过敏性肺炎的异常[20]。其影像学的改变主要为弥漫性磨玻璃影和小结节影,其结节影为小叶中心性的结节,这点与结节病的结节影不同。本例的肺CT提示弥漫性小叶中心性的结节影,与过敏性肺炎一致。
过敏性肺炎的典型病理表现为小气道周围的淋巴细胞炎症,间质炎症以及间质内不典型的肉芽肿,细支气管炎和纤维化[26]。①急性期病理:肺泡壁和细支气管壁水肿,有大量淋巴细胞浸润,浆细胞也明显增加,肉芽肿常不典型,不典型的肉芽肿可为孤立的巨噬细胞或一族的上皮组织细胞。②亚急性期病理:主要为小气道疾病,病变主要分布在细支气管为中心的区域。可有毛细支气管炎、闭塞性细支气管炎伴机化性肺炎。而且在气道周围的间质内可见不典型的非干酪性的肉芽肿。③慢性期病理:肺泡壁呈慢性炎症,可见淋巴细胞浸润及间质纤维化。慢性期在肉芽肿内或周围可见胆固醇结晶和Schaumann小体。如果无亚急性期的区域存在,识别组织巨细胞,形成很差的肉芽肿或Schaumann小体可帮助病理正确诊断[27,28]。本文患儿的病理特点符合过敏性肺炎的亚急性期的改变。
过敏性肺炎的支气管肺泡灌洗液主要为淋巴细胞炎症,但并非特异指标,有报道鸽子暴露者即使无过敏性肺炎,也有支气管肺泡灌洗液中淋巴细胞的增加。而且其他间质性肺疾病,如结节病、闭塞性细支气管炎伴机化性肺炎均可导致支气管肺泡灌洗液中淋巴细胞增加。因此支气管肺泡灌洗液中淋巴细胞增高还应排除其他疾病。但淋巴细胞正常一般不考虑过敏性肺炎。本文患儿支气管肺泡灌洗液中淋巴细胞为0.36,也支持过敏性肺炎的诊断。
2.2 过敏性肺炎的诊断和鉴别诊断 过敏性肺炎诊断为排除性的诊断,首先应该排除影像学表现为小结节影的结节病和弥漫性泛细支气管炎;还应排除支气管肺泡灌洗液以淋巴细胞增高为主的疾病,如闭塞性细支气管炎伴机化性肺炎。过敏性肺炎的诊断比较困难,因为其影像学和组织学,与其他间质性疾病和小气道疾病难于区别。主要根据环境暴露史、临床表现、影像学的改变、支气管肺泡灌洗液的淋巴细胞增高和血清中的特异沉淀抗体阳性来诊断。但临床诊断并不容易,不是所有的环境暴露者均患过敏性肺炎,也不是所有的过敏性肺炎的病理均有肉芽肿的存在,沉淀抗体也可假阴性。而且过敏性肺炎需要与特发性间质性肺炎、职业因素引起的肺部疾病、感染所致的肺部疾病鉴别[29]。
国外制定过不少过敏性肺炎的诊断标准,但均不尽如人意。目前比较接受的是Richerson等[30]提出的过敏性肺炎诊断标准:①病史、体检和肺功能检查显示间质性肺疾病;②胸部影像学也显示间质性肺疾病;③存在已知原因的暴露史;④可检测出已知抗原的抗体;⑤如果过敏原难以确定,特异抗体也未测到,病理诊断就很重要,病理确诊主要依靠三联症,如细支气管中心型的细胞性的慢性间质性肺炎、慢性细支气管炎和非干酪性的肉芽肿[27,31]。对慢性过敏性肺炎,病理中存在多核巨噬细胞和形成很差的肉芽肿为确诊的依据。
2.3 过敏性肺炎的治疗 过敏性肺炎的治疗主要是避免过敏原和糖皮质激素治疗,急性期患者短期的足量激素治疗,泼尼松1~2 mg·kg-1·d-1,1~2周治疗即可停用。亚急性和慢性起病的患者需口服足量4周后,逐渐减量,治疗维持数月。在儿童有用甲泼尼龙大剂量冲击治疗的报道,疗效好,也减少了长期口服糖皮质激素的不良反应[20]。
本文患儿病史4个月,以咳嗽为主,无肺门和全身淋巴结肿大,也无脓痰、鼻窦炎的病史,高分辨肺CT显示弥漫的小结节影和磨玻璃影为特点,有养鸡的环境史。病理可见小气道周围的炎症、间质的淋巴细胞炎症和间质内不典型的肉芽肿或多核巨细胞,未见结核结节,抗结核治疗2个月无效,在脱离环境和予糖皮质激素治疗2周后明显见效,因此可排除肺结核,确诊为过敏性肺炎。
结论:亚急性过敏性肺炎肺高分辨CT显示弥漫的小结节影。如无特异的沉淀抗体的病例,主要依靠病理细支气管周围的间质炎症和找到非干酪的不典型的肉芽肿或多核巨细胞来确定过敏性肺炎的诊断,亚急性过敏性肺炎对糖皮质激素治疗有较好的反应。
[1]Lacasse Y , Selman M , Costabel U , et al. HP Study Group. Clinical diagnosis of hypersensitivity pneumonitis . Am J Respir Crit Care Med, 2003,168 ( 8 ): 952-958
[2]Mohr LC. Hypersensitivity pneumonitis. Curr Opin Pulm Med, 2004,10:401-411
[3]Diao XL(刁小莉),Jin ML,Dai HP,et al. Pathologic diagnosis and clinical analysis of chronic extrinsic allergic alveolitis. Chin J Pathol(中华病理学杂志),2011,40(11):732-735
[4]Leong KW , Ong S , Chee HL, et al. Hypersensitivity pneumonitis due to high-dose colistin aerosol therapy .Int J Infect Dis,2010,14 ( 11 ): 1018-1019
[5]Otera H , Tada K , Sakurai T , et al. Hypersensitivity pneumonitis associated with inhalation of catechin-rich green tea extracts . Respiration, 2011,82 ( 4 ): 388-392
[6]Scherpereel A , Tillie-Leblond L , Pommier de Santi P ,et al. Exposure to methyl methacrylate and hypersensitivity pneumonitis in dental technicians . Allergy ,2004,59 ( 8 ): 890-892
[7]Thomeer MJ, Costabe U, Rizzato G, et al.Comparison of registries of interstitial lung diseases in three European countries. Eur Respir J Suppl, 2001, 32:114-118
[8]Coultas DB,Zumwalt RE,Black WC,et al.The epidemiology of interstitial lung diseases.Am J Respir Crit Care Med, 1994,150(4):967-972
[9]Solaymani-Dodaran M, West J, Smith C, et al.Extrinsic allergic alveolitis:incidence and mortality in the general population. QJM, 2007,100(4):233-237
[10]Uzun O, Yilmaz DK, Sunter AT,et al. The prevalence of ′pigeon breeder′s disease′ in a Turkish city and review of the literature. Lung, 2011,189(3):243-250
[11]Buchvald F,Petersen BL,Damgaard K,et al. Frequency, treatment, and functional outcome in children with hyper-sensitivity pneumonitis. Pediatr Pulmonol,2011:46(11 ):1098-1107
[12]Fan LL. Hypersensitivity pneumonitis in children. Curr Opin Pediatr, 2002,14(3):323-326
[13]Ratjen F, Costabel U, Griese M, et al. Bronchoalveolar lavage fluid in children with hypersensitivity pneumonitis. Eur Respir J, 2003,21(1): 144-148
[14]Nacar N,Kiper N,Yalcin E,et al. hypersensitivity pneumonitis in chidren :pigeon breeder′s disease.Ann Trop Paediatr ,2004,24(4) :349-355
[15]EttlinMS,PacheJC,Renevey F,et al. Bird breeder′s disease: a rare diagnosis in young children。Eur J Pediatr,2006,165(1):55-61
[16]Ceviz, N, Kaynar H, Olgun H,et al. Pigeon breeder′s lung in childhood: is family screening necessary? Pediatr Pulmonol, 2006,41(3):279-282
[17]Andronikou S, Goussard P, Gie RP, et al. Not all children with nodular interstitial lung patterns in south Africa have TB-A rare case of paediatric bird fanciers′ disease hypersensitivity pneumonitis .Pediatr Pulmonol, 2011,46(11):1134-1136
[18]Temprano J, Becker BA, Hutcheson PS, et al. Hypersensitivity pneumonitis secondary to residential exposure to Aureobasidium pullulans in 2 siblings. Ann Allergy Asthma Immunol, 2007,99(6):562-566
[19] Engelhart S, Rietschel E, Exner M, et al, Childhood hypersensitivity pneumonitis associated with fungal contamination of indoor hydroponics. Int J Hyg Environ Health, 2009,212 (1) :18-20
[20]Buchvald F,Petersen BL, Damgaard K, et al. Frequency,treatment,and functional outcome in children with hypersensitivity pneumonitis. Pediatr Pulmonol, 2011,46(11):1098-1107
[21]Ando M,Arima K,Yoneda R,et al. Japanese Summer-type hypersensitivity pneumonitis geographic distribution, home environment, and clinical characteristics of 621 cases. Am Rev Resptr Dis, 1991, 144(4):785-789
[22]Myers JL. Hypersensitivity pneumonitis:the role of lung biopsy in diagnosis and management. Modern Pathol,2012,25(S1):58-67
[23]Patel RA, Sellami D, Gotway MB,et al. Hypersensitivity pneumonitis :patterns on high-resolution CT. J Comput Assist Tomagr, 2000,24(6):965-970
[24]Small Jh,Flower CD,Trail ZC,et al. Air-trapping in extrinsic allergic alveolitis on computed tomography. Clin Radiol, 1996,51(10 ):684-688
[25]Lynch DA, Rose CS, Way D, et al. Hypersensitivity pneumonitis:sensitivity of high-resolution CT in a population-based study. Am J Roentgenol, 1992,159(3):469-472
[26]ColemanA,CollbyTV. Histologic diagnosis ofextrinsic allergic alveolitis. Am J Surg Pathol, 1988, 12(7):514-518
[27]Herbst J B, Myers JL.Hypersensitivity pneumonia:role of surgical lung biopsy .Arch Pathol Lab Med, 2012, 136(8):889-895
[28]Barrios RJ. Hypersensitivity pneumonitis: histopathology. Arch Pathol Lab Med,2008,132(2):199-203
[29]Ohtani Y, Saiki S, Kitaichi M, et al. Chronic bird fancier′s lung: histopathological and clinical correlation- an application of the 2002 ATS/ERS consensus classification of the idiopathic interstitial pneumonias. Thorax, 2005, 60(8):665-671
[30] Richerson HB, Bernstein IL, Fink JN, et al.Guidelines for the clinical evaluation of hypersensitivity pneumonitis.J Allergy Clin Immunol, 1989,84 (5 Pt 2):839-844
[31]Selman M,Pardo A, King TE Jr. Hypersensitivity pneumonitis:insights in diagnosis and pathobiology. Am J Respire Crit Care Med, 2012,186(4):314-324
Hypersensitivity pneumonitis in children: one case report and literature review
LIUXiu-yun,PENGYun,ZHAOZhi-peng,ZHOUChun-ju
(RespiratoryDepartment,BeijingChildren′sHospitalaffiliatedtoCapitalUniversityofMedicalSciences.Beijing100045,China)
ZHOU Chun-ju, E-mail: zcj.etyy@yahoo.com.cn
ObjectiveTo understand the clinical and pathologic features of the hypersensitivity pneumonitis in children.MethodsA case of nine years and six months old girl with hypersensitivity pneumonitis admitted to Beijing Children′Hospital in the April of 2012 was reviewed.ResultsThe symptoms were cough for 4 months, short breath, no sputum and fevers, no dyspnean or digital clubbing. The diffused micronodules were found in the high-resolution CT of the bilateral lung. The cellular bronchiolitis and bronchiolocentric lymphocytic pneumonitis were presented in the pathology of the lung , the abundant foamy cells in the interstitium and giant cells in the interstitial spaces also were found in the pathology. No evidence of the tuberclusis and virus infection and connective tissue disease was found. The symptoms and abnormal of the HRCT findings were improved after 26 days avoidance of the environment exposure, and were improved evidently after two-week treatment of the corticosteroid. The patient was recovered almost completely after two months of the treatment.ConclusionsThe manifestation of the subacute hypersensitivity pneumonitis in the HRCT is diffused micronodules. Subacute hypersensitivity pneumonitis in children is well reponsible to the treatment of corticosteroid. Histological diagnosis of the hypersensitivity pneumonitis is predicated on the recognition of the poor formed granulomatous or giant cells in the interstitial spaces.
Hypersensitivity pneumonitis; HRCT; Pathology; Children
首都医科大学附属北京儿童医院呼吸科 北京,100045
周春菊,E-mail:zcj.etyy@yahoo.com.cn
10.3969/j.issn.1673-5501.2013.02.012
2013-02-09
2013-03-21)
张崇凡)
