人工肝支持系统治疗肝衰竭的疗效分析
2013-12-10王喜梅张晓利
张 威,张 帆,王喜梅,张晓利
各种原因导致的肝衰竭病死率高,目前对于肝衰竭的治疗包括内科药物治疗、人工肝支持系统治疗及肝脏移植治疗等方法。人工肝治疗是肝衰竭治疗的重要手段,它能够有效清除肝衰竭患者体内堆积的代谢产物和毒性物质,为肝脏细胞再生争取时间,创造条件。本研究对我院106例肝衰竭患者在内科治疗的基础上联合人工肝治疗,回顾性分析评价人工肝治疗的效果及影响因素,报告如下。
1 资料与方法
1.1对象选择2005年4月~2012年4月期间,我院消化科应用人工肝治疗肝衰竭患者106例,男78例,女28例,年龄21~82岁,平均(48.37±15.92)岁。诊断符合2006年中华医学会感染病学分会肝衰竭与人工肝学组修订的肝衰竭诊疗指南标准[1]。
1.2方法
1.2.1基础治疗 常规给予甘草酸制剂、促肝细胞生长素、维生素等药物,补充足够能量,对症支持及积极预防和治疗各类并发症。
1.2.2人工肝治疗 所有接受人工肝治疗的患者均给予右锁骨下静脉或右股静脉中心静脉导管植入,治疗使用日本旭化成公司生产的Plasauto-iQ血液净化仪器、OP-08膜型血浆分离器及APS-650滤器;血浆置换术前及术中根据凝血酶原时间(PT)酌情使用低分子量肝素钙抗凝。治疗前常规应用地塞米松、异丙嗪、葡萄糖酸钙预防过敏。治疗中持续血压、血氧和心电监护。2005年4月~2007年10月间的患者采用单纯血浆置换治疗,每次血浆处理量2 000~2 400 mL,血流量100~120 mL/min,血浆分离速度20~25 mL/min,一般每周2~3次,病情严重时隔日1次。2007年11月~2012年4月期间治疗的患者采用血浆置换联合血液滤过治疗,每位患者在血浆置换后立即给予4~6 h血液滤过,采用后置换方法,置换总量6~8 L,根据患者结膜水肿及其他临床表现等情况决定每次滤过时超滤液体量。
1.3统计学方法
2 结果
2.1治疗转归106例肝衰竭患者共行血浆置换276次,平均2.6次,最多为9次,住院治疗期间死亡率37.36%。其中乙肝病毒引起的肝衰竭发病率60.38%,病死率最高,达到51.56%,病死率明显高于其他原因引起的肝衰竭(P<0.05)。戊型肝炎导致的肝衰竭行人工肝治疗的平均次数(3.71次)高于其他组(P<0.05)。结果见表1。
2.2不同模式人工肝对预后的影响2005~2007年共52例患者接受单纯血浆置换治疗,死亡26例,病死率50%,2008~2012年共54例患者接受单纯血浆置换联合持续血液滤过治疗,死亡14例,病死率11.1%,二者相比较疗效有统计学差别(P<0.05)。
2.3肝衰竭不同分型对预后的影响急性肝衰竭、亚急性肝衰竭、慢加急性/亚急性肝衰竭、慢性肝衰竭患者的病死率分别为62.5%、17.86%、39.29%、57.14%。4组患者疗效具有统计学差异。结果见表2。
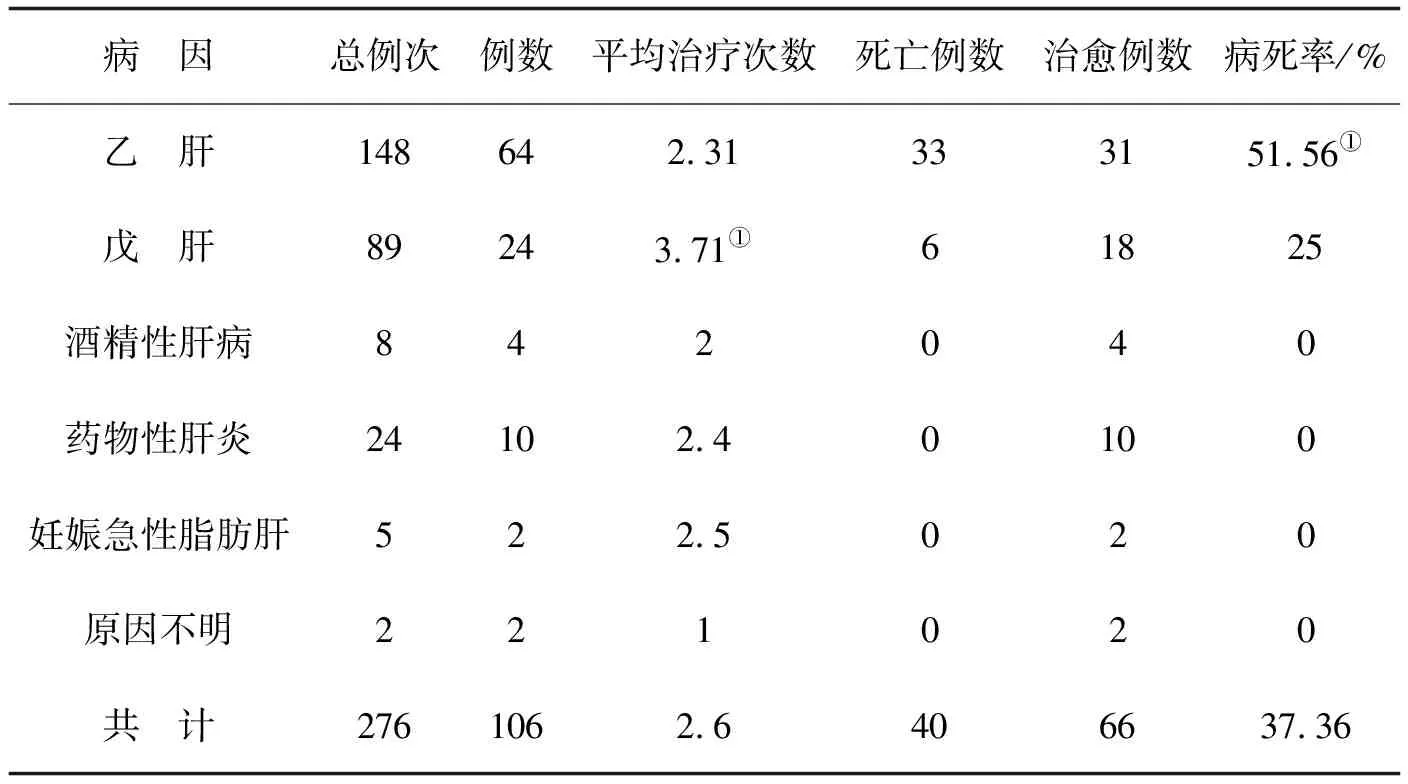
表1 人工肝治疗肝衰竭患者的预后
①与其他组相比P<0.05,

表2 肝衰竭患者不同临床分型对预后的影响
χ2=9.099,P=0.028
2.4PTA对人工肝治疗预后的影响患者基线PTA水平和人工肝治疗肝衰竭的预后密切相关,PTA水平高的患者预后较好,PTA≤10%的患者均死亡。4组患者的病死率具有统计学差异(P<0.05)。结果见表3。

表3 PTA对预后的影响
χ2=11.746,χ2=0.008
3 讨论
肝衰竭是临床常见的严重肝病症候群,病死率极高。乙肝病毒仍然是目前肝衰竭的主要病因,乙肝病毒引起的慢加急性/亚急性肝衰竭由于有慢性肝病病史,肝脏代偿能力差且存在免疫异常,治疗效果较其他病因引起的肝衰竭差。目前随着抗病毒治疗的应用及乙肝母婴阻断技术,乙型肝炎的发病率会逐年降低,乙肝病毒引起的肝衰竭也会随之降低。而其他如戊型肝炎肝病、药物性肝病引起的肝衰竭比例升高,这类疾病没有慢性肝炎的基础,人工肝治疗效果较乙肝好。老年人及孕妇感染戊型肝炎病毒病情往往较重,容易引起肝衰竭,而且患者胆汁淤积比较严重,往往需要更长时间的人工肝治疗。妊娠急性脂肪肝是妇产科危重的疾病,既往报道母亲死亡率为75%,我院2例妊娠急性脂肪肝患者经过人工肝治疗后均存活,因数据小无法行统计学分析,但仍能提示人工肝治疗妊娠急性脂肪肝是一个新的思路。
人工肝治疗能够延长肝衰竭患者的生存时间,治疗效果显著优于内科治疗[2],目前非生物人工肝技术国内以血浆置换应用最多。但单用血浆置换难以清除中、小分子量毒素,这些毒素易通过血管壁而在组织中广泛分布,并可透过血脑屏障在神经细胞内积聚导致脑水肿,加重肝性脑病症状[3]。而连续性血液滤过联合血浆置换,对各种分子量的毒素均有清除功能,为重型肝炎肝衰竭患者带来了更多的生存率或等待供体接受肝移植的机会。可以避免大量血浆置换引起的电解质紊乱,使血氨浓度明显下降,更有效地改善肝性脑病的病情。基础和临床研究研究显示血浆置换治疗联合应用连续性血液滤过,对于清除血清胆红素、血清中炎症介质、降低血清肌酐、纠正肝性脑病均明显好于单纯血浆置换,并且治疗期间的过敏反应、电解质稳定等不良反应率低于单纯血浆置换组,可作为非生物型人工肝治疗肝衰竭的主要方法[4-5]。
人工肝治疗的疗效和肝衰竭的病因、类型、凝血酶原活动度(PTA)水平、并发症的出现等因素密切相关。肝衰竭的类型和预后紧密联系,我们的研究提示急性肝衰竭和慢性肝衰竭的病死率较高,考虑由于急性肝衰竭病情进展迅速,并发症多有关,而慢性肝衰竭则由于肝脏处于终末期,代偿能力差有关。我们的研究显示如果PTA≤20%,患者病死率为55.17%,PTA≤10%的患者无一生存,因此患者PTA的变化既能反应病情的严重程度又能判断患者的预后。如果病人PTA≤20%,则应当积极联系肝脏移植手术。急性感染、肝肾综合征和出血是肝衰竭常见的并发症,在我们的研究中,肝衰竭病人感染的发生率较高,一旦出现感染,患者病情往往迅速恶化,如并发腹腔、肺部及全身感染,死亡率急剧升高。终末期肝脏病往往存在营养物质的缺乏,孟庆华等[6]的研究提示,慢重肝患者疾病的转归与脂肪和蛋白质的氧化率增加相关,脂肪氧化率越高,则预后越差。对慢性重型肝炎患者进行营养干预,给予患者夜间睡前进食富含碳水化合物40~50 g的食物,能够提高糖的氧化利用率,减少脂肪和蛋白的氧化分解。
在我们后期的研究中,加强导管护理、加强人工肝治疗室的消毒隔离措施、加强控制其他严重并发症的措施、加强患者营养支持治疗,通过这些措施,使得治愈好转率提高。综上所述,人工肝治疗肝衰竭应针对不同病情的患者,制定出规范合理的个体化综合治疗方案。
参考文献:
[1]中华医学会感染病学分会肝衰竭与人工肝学组.肝衰竭诊疗指南[J].中华肝脏病杂志,2006,14(9):643-646.
[2]张晶, 段钟平, 何金秋, 等.人工肝治疗对重型肝病患者生存期的影响[J].中华肝脏病杂志, 2006, 14(9):647-651.
[3]Rademacher S.Artificial extracorporeal liver support therapy in patients with severe liver failure [J].Expert Rev Gastroenterol Hepatol,2011,5(5):591-599.
[4]林伟,孔明,高玉娟,等.不同类型人工肝治疗重型肝病的即刻疗效及不良反应对照[J].临床肝胆病杂志,2011,27(3):306-308.
[5]Zhang F, He Y, Duan Z.Changs of high mobility group box 1 in serum of pig acute hepatic failure model and significance[J].J Huazhong Univ Sci Technolog Med Sci,2008,28(1):52-55.
[6]孟庆华,于红卫,冯岩梅,等.慢性重型病毒性肝炎患者的能量代谢特点及相关性研究[J].中华医学杂志,2007,87(42):2982-2985.
