缺血性脑血管病脑动脉狭窄的分布特征
2013-09-14曹建书褚秀华李春志
曹建书 褚秀华 金 焱 李春志
中国中医科学院西苑医院,北京 100091
缺血性脑血管病是常见病多发病,以前多应用超声、数字减影血管造影(digital subtraction angiography,DSA)研究脑血管病变的分布特征,通过螺旋CT血管造影(CT angiography,CTA)研究较少。本研究分析脑血管狭窄患者CTA资料,总结颅内、外及前、后循环脑血管病变分布特征,旨在探讨脑血管病变分布规律。
1 对象与方法
1.1 研究对象
回顾性分析2012年1~9月中国中医科学院西苑医院(以下简称“我院”)治疗的缺血性脑血管病患者234例,其中男 158 例,女 76 例,年龄 30~88 岁,平均(65.59±10.03)岁。应用Philips Brilliance iCT 256层进行CTA检查。扫描范围自主动脉弓至颅顶。原始轴位图像传入Portal工作站进行图像后处理及分析。由2名放射科主治医师以盲法分别对脑血管病病变分布及狭窄程度进行评价,意见不一致时通过讨论达成一致。
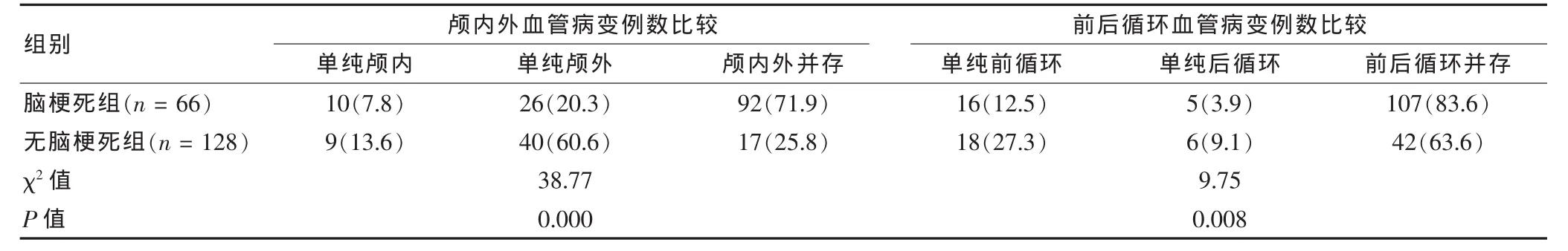
表1 脑梗死组及无脑梗死组颅内外、前后循环血管病变患者数比较[n(%)]
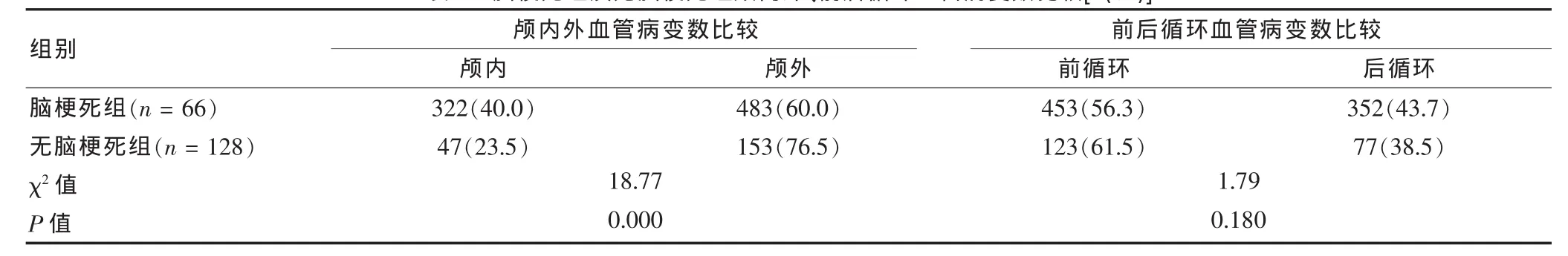
表2 脑梗死组及无脑梗死组颅内外、前后循环血管病变数比较[n(%)]

表3 脑梗死组及无脑梗死组前后循环、颅内外动脉狭窄情况比较[n(%)]
1.2 颅内外动脉的区分及分组
颅外动脉包括颈总动脉、颈内动脉颅外段、椎动脉颅外段和锁骨下动脉;颅内动脉包括颈内动脉颅内段、大脑中动脉、大脑前动脉、大脑后动脉、椎动脉颅内段及基底动脉。根据临床表现和CT影像学资料分为脑梗死组和无脑梗死组,排除脑出血、动静脉畸形等疾病的患者。本组血管狭窄程度的诊断标准为:轻度狭窄<50%;中度狭窄50%~<69%;重度狭窄69%~<100%;闭塞狭窄100%。
1.3 统计学方法
采用SPSS 13.0统计软件包对资料进行统计学处理,组间率比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 脑动脉病变分布
234例患者CTA结果:阴性40例,脑动脉病变194例。根据脑内有无梗死分为:无脑梗死组66例,脑梗死组128例。按颅内外分类,无脑梗死组:单纯颅内病变9例,单纯颅外病变40例,颅内外病变并存17例;脑梗死组:单纯颅内病变10例,单纯颅外病变26例,颅内外病变并存92例。两组颅内、外及颅内外病变并存构成比差异有高度统计学意义(P<0.01),脑梗死组颅内外病变并存多于无脑梗死组,无脑梗死组单纯颅外病变多于脑梗死组。按前、后循环分类,无脑梗死组单纯前循环病变18例,单纯后循环病变6例,前后循环病变并存42例;脑梗死组单纯前循环病变16例、单纯后循环病变5例、前后循环病变并存107例。两组前、后循环及前后循环病变并存构成比差异有高度统计学意义(P<0.01),脑梗死组前后循环病变并存多于无梗死组。见表1。
194例患者共存在血管病变1005处,按颅内外分为:颅内动脉病变369处(36.7%),其中无脑梗死组47处,脑梗死组322处;颅外动脉病变636处(63.3%),其中无脑梗死组153处,脑梗死组483处,颅外动脉病变多于颅内。两组颅内、外病变构成比差异有高度统计学意义(P<0.01),脑梗死组颅内病变多于无脑梗死组。按前后循环分为:前循环病变576处,其中无脑梗死组123处,脑梗死组453处;后循环病变429处,其中无脑梗死组77处,脑梗死组352处。前循环病变(57.3%)多于后循环(42.7%),但两组前、后循环构成比差异无统计学意义(P>0.05)。见表2。
2.2 前后循环及颅内外动脉狭窄程度分布
194例患者中共有953支动脉存在不同程度的狭窄。其中轻度狭窄动脉641支(67.3%)、中度狭窄197支(20.6%)、重度狭窄61支(6.4%)、闭塞54支(5.7%),其中颅外动脉闭塞17支,颅内动脉闭塞37支。则轻度狭窄动脉(641支)明显高于中度及以上狭窄动脉(312支)。脑梗死组狭窄动脉777支,其中491支轻度狭窄,286支中度以上狭窄;无脑梗死组狭窄动脉176支,其中150支轻度狭窄,26支中度以上狭窄,两组轻度和中度以上狭窄动脉构成比差异有高度统计学意义(χ2=31.64,P<0.01),脑梗死组中度以上狭窄动脉(36.8%)明显多于无梗死组(14.8%)。
脑梗死组前、后循动脉狭窄程度构成比差异有统计学意义(P<0.01),中度以上狭窄动脉脑梗死组前循环多于后循环。无脑梗死组前、后循环动脉狭窄程度构成比差异无统计学意义(P>0.05)。颅内、外动脉狭窄程度构成比差异有统计学意义(P<0.01),中度以上狭窄动脉数颅内大于颅外。见表3。
3 讨论
DSA是目前临床诊断脑血管病的金标准,但由于其创伤性,不能作为常规检查手段,而脑血管CTA能多角度、多平面显示管壁和管腔,不仅显示管腔的狭窄程度,还能显示DSA不能显示的斑块厚度、斑块成分性质[1]及钙化斑,在评价脑血管病变方面有一定优势。
以往研究报道,脑血管疾病有种族差异,欧美人以颅外动脉狭窄为主,而亚洲人主要以颅内动脉狭窄为主[2-3]。近几年国内应用DSA研究颅内、外动脉病变分布的结论不尽相同,张晓辉等[4]应用DSA统计了脑血管病患者377例,50.9%为颅内病变,稍高于颅外病变(49.1%)。宋桂芹等[5]、殷志锋等[6]应用DSA分别研究了340和452例患者,结果为颅外动脉病变多于颅内。本组采用螺旋CTA检查了194例患者,共检出1005处血管病变,若不考虑与症状相关性,颅外病变636支(63.3%)明显多于颅内369支(36.7%)。但在两组颅内、外病变数的比较中,脑梗死组颅内病变多于无脑梗死组(P<0.01),又说明脑梗死患者颅内病变发生率较高,因此有关国人颅内、外动脉病变分布特征,需要从病变发生率以及狭窄程度方面全面分析。
缺血性脑血管疾病的病因很多,诸如动脉粥样硬化、高血压小动脉硬化、动脉炎、心脏疾病等。但动脉粥样硬化是缺血性卒中主要的病变基础,当动脉形成斑块,或释放栓子造成远端血管栓塞,或斑块体积增大堵塞管腔,血管轻度狭窄时对脑供血影响较小,当狭窄>50%时,会影响血流动力学,脑内相应分布区灌注不足而发生脑血管事件。本组对脑血管轻度及中度以上狭窄进行比较,发现脑梗死组中度以上狭窄动脉明显多于无梗死组(P<0.01),证实了脑梗死与血管狭窄程度的关联性。本组953支狭窄动脉中,颅外(62.1%)明显多于颅内(37.9%)。轻度狭窄的动脉颅外多于颅内,但中度以上狭窄的动脉颅内多于颅外(P<0.01),而且血管闭塞颅内(37支)也明显多于颅外(17支),虽然颅外狭窄动脉数多于颅内,但颅内动脉狭窄程度比颅外重。史怀璋等[7]应用DSA统计了中度以上狭窄的脑血管患者737例病例,52.1%为颅内病变,高于颅外病变(47.9%),本组结果与其一致。从以上本组结果看,颅外动脉病变数多于颅内,但狭窄程度颅内重于颅外。宋桂芹等[5]研究证明脑动脉狭窄有年龄特征,青年组颅内动脉狭窄高于颅外动脉;而老年组颅外动脉狭窄高于颅内。
陈军等[8]对304例DSA资料报道,脑梗死组颅内外病变并存患者为34.0%,本组结果颅内外病变并存为71.9%,与之差别较大,其原因可能为CTA较DSA对动脉斑块和钙化灶显示能力强,本组194例患者经CTA共检出1005处血管病变,而陈军等[8]227例患者经DSA只检出423处病变。病变检出越多,则颅内外病变并存的比例就越高。在脑血管病变检出方面,CTA有很大优势,而且应用CTA检查更能全面反映脑血管病变情况[9]。
本组前循环血管病变(57.3%)多于后循环(42.7%),与宋桂芹等[5]研究结果相近。脑梗死组前循环狭窄动脉(56.0%)多于后循环(44.0%),而且中度以上狭窄动脉前循环多于后循环(P<0.01)。国内研究报道,住院患者前循环梗死明显多于后循环[10]。胡跃峰等[11]报道,伴脑供血动脉狭窄的症状性腔隙性脑梗死主要由前循环血管病变引起。前循环供应脑部前3/5的血液,当出现较严重狭窄时,对血液动力学影响较后循环更大。因此临床上更加重视前循环血管病变。本研究脑梗死组前、后循环病变并存高达83.6%,高于无脑梗死组(P<0.05),说明大多数脑梗死患者同时存在颈动脉系及椎基底动脉系病变,当一侧动脉发生严重狭窄或闭塞时,减弱了颅底Willis环的侧枝循环作用,最终导致脑梗死发生。
本组无梗死患者66例多因发作性头晕、肢体麻木、乏力不适等病因入院,部分患者为短暂性缺血发作(transient ischemic attack,TIA)。TIA患者绝大多数是由于动脉粥样硬化斑块散落在血流中的微栓子,引起小血管腔闭塞,或因脑血管狭窄或闭塞引起血流动力学改变等因素发生。陈军等[8]DSA资料研究报道,TIA组单纯颅外病变的发生率高于梗死组,本研究无脑梗死组单纯颅外病变发生率为60.6%,高于脑梗死组(P<0.01),与其结果相似。是明启等[12]研究报道,TIA患者84.3%的脑血管存在狭窄或闭塞,本组无脑梗死患者皆存在不同程度的脑血管狭窄。因此临床上对无脑梗死患者应以重视,及早地采取相应措施,防止脑梗死事件发生。
[1]Eesa M,Hill MD,Aikhathaami A,et al.Role of angiographic plaque morphologic charateristics in addition to stenosis in predicting the symptomatic side in carotid artery disease[J].AJNR,2010,31:1254-1260.
[2]Waddy SP,Cotsonis G,Lynn MJ,et al.Racial differences in vascular risk factors and outcomes of patients with intracranial atherosclerotic arterial stenosis[J].Stroke,2009,40(3):719-725.
[3]Jiang B,Wang WZ,Chen H,et al.Incidence and trends of stroke and its subtypes in China: results from three large cities [J].Stroke,2006,37(1):63-68.
[4]张晓辉,张宝利,王小沙,等,脑动脉狭窄分布特征及其危险因素的分析[J].中国脑血管病杂志,2010,7(9):467-472.
[5]宋桂芹,王拥军,董克辉,等.缺血性脑血管病患者脑动脉狭窄的分布[J].中华老年心脑血管病杂志,2008,10(9):680-683.
[6]殷志锋,翟宝进,焦德让,等.缺血性脑血管病DSA分析[J].介入放射学杂志,2012,21(6):451-455.
[7]史怀璋,李斗,李慎茂,等.经DSA分析1000例缺血性脑血管病华人患者的特点[J].中国脑血管病杂志,2005,10:437-440.
[8]陈军,黄清海,刘建民,等.缺血性脑血管病304例血管造影分析[J].介入放射学杂志,2009,18(4):248-251.
[9]高源统,罗敏,李阳,等.脑动脉狭窄的CTA和MRA及DSA对照分析[J].放射学实践,2009,24(3):255-173.
[10]张月辉,林文,王琰,等.缺血性脑卒中住院患者OCSP分型研究[J].四川医学,2008,29(7):849-850.
[11]胡跃峰,冯凯,张郡,等.伴脑动脉狭窄的症状性腔隙性脑梗死患者脑血管造影分析[J].中国介入影像与治疗学,2010,7(4):374-377.
[12]是明启,侯小艳,王玉洲,等.颈动脉系统短暂性脑缺血发作与颅内外动脉狭窄的相关性研究[J].脑与神经疾病杂志,2011,19(5):384-387.
