舒芬太尼鞘内给药行腰硬联合阻滞分娩镇痛的剂量探讨
2013-09-14晏桂华许桂荣何永红陈秀珍
晏桂华 王 耕 高 勇 许桂荣 何永红 陈秀珍 万 华 许 斌
广西壮族自治区北海市妇幼保健院麻醉科,广西北海 536000
舒芬太尼是芬太尼的衍生物,其亲脂性是芬太尼的两倍,与阿片受体的亲和力也较芬太尼强。舒芬太尼有起效快、镇痛作用强、维持时间长的特点,已广泛用于鞘内注射分娩镇痛[1]。但国内外关于其剂量各家报道不一。舒芬太尼鞘内注射用于分娩镇痛时,如何保证增加舒芬太尼剂量以获取最大镇痛效应而又不增加产妇的不良反应,首次最适宜剂量等问题已成研究热点。本研究通过观察不同剂量舒芬太尼鞘内注射给药行腰硬联合分娩镇痛的效果及对产程的影响,以探讨其最适宜剂量,为临床用药提供参考。
1 资料与方法
1.1 一般资料
选择2009年6月~2011年12月在北海市妇幼保健院实施分娩镇痛的120例健康初产妇,年龄21~35岁,体重51~78 kg,身高 150~170 cm,妊娠 37~41 周,ASA Ⅰ~Ⅱ级,单胎头位,无产科合并症,无明显头盆不称等阴道分娩禁忌,无椎管内麻醉禁忌证,经产科医师及助产士检查可经阴道分娩,产妇强烈要求且家属签字后实施分娩镇痛。随机分为四组,每组30例。舒芬太尼3 μg(Ⅰ组)、舒芬太尼4 μg(Ⅱ组)、舒芬太尼 6 μg(Ⅲ组)、舒芬太尼 8 μg(Ⅳ组)。各组间年龄、体重、身高及孕龄等比较差异无统计学意义(P>0.05),具有可比性,见表1。
表1 四组一般资料比较(±s,n=30)
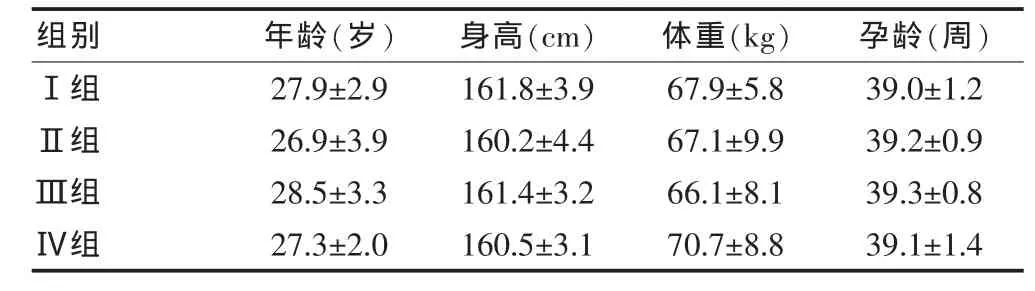
表1 四组一般资料比较(±s,n=30)
Ⅰ组Ⅱ组Ⅲ组Ⅳ组27.9±2.9 26.9±3.9 28.5±3.3 27.3±2.0 161.8±3.9 160.2±4.4 161.4±3.2 160.5±3.1组别 年龄(岁) 身高(cm)67.9±5.8 67.1±9.9 66.1±8.1 70.7±8.8 39.0±1.2 39.2±0.9 39.3±0.8 39.1±1.4体重(kg) 孕龄(周)
1.2 镇痛方法
当产妇宫口开至3~4 cm时,常规开通静脉通路,静滴乳酸林格液7 mL/min,鼻导管吸氧2~3 L/min,监测无创血压(NIBP)、心率(HR)、血氧饱和度(SpO2)、心电图(ECG)等。取左侧卧位,选L3~4间隙为穿刺点,硬膜外穿刺成功后置25号腰穿针,见清亮脑脊液,四组鞘内按实验要求分别注入舒芬太尼3、4、6、8μg(均用0.9%氯化钠稀释至 1.0mL),后拔出针芯,硬膜外腔头端置管3~4 cm,固定平卧,接生命卫士镇痛泵。硬膜外给予初量15 min后,当产妇VAS≥3分时启动PCA泵行硬膜外镇痛。所有病例硬膜外维持用药相同,均为0.1%罗哌卡因+0.4 μg/mL舒芬太尼+0.9%生理盐水共100 mL,负荷量为6 mL,维持量为7 mL/h,患者自控镇痛(patient-controlled epidural analgesia,PCA)3 mL,锁定时间15 min,最大量≤20 mL/h,宫口开至9 cm后停用镇痛药。待产妇娩出胎儿后硬膜外即刻给予镇痛药8 mL,产程结束后观察2 h拔出硬膜外导管。
1.3 观察指标及标准
①镇痛起效时间(鞘内给药即刻至产妇出现麻醉平面的时间)及镇痛持续时间(鞘内给药后至产妇VAS≥3分需追加镇痛药的时间。②疼痛程度采用视觉模拟评分(VAS)。0分为不痛,10分为最痛。记录产妇镇痛前宫缩时, 鞘内给药后 10、15、30、60、90 min 各时间点的 VAS 评分及运动阻滞评分 (采用改良Bromage评级:0=双下肢活动自如,1=双下肢活动自如,但有麻木感,2=只能屈膝和双脚,3=只能活动双脚,4=双下肢不能活动)。③整个产程中的血压(MAP)、脉搏(HR)、血氧饱和度(SpO2),镇痛期间及镇痛后24 h内的不良反应如皮肤瘙痒、恶心呕吐、产后头晕头痛、尿潴留等。低血压为收缩压低于90 mm Hg(1 mm Hg=0.133 kPa)或比基础值下降大于20%,心动过缓为心率小于60次/min。④各组产妇活跃期、第二产程、第三产程及总产程时间。⑤分娩过程中缩宫素使用、分娩方式及新生儿出生后1、5 min Apgar评分。
1.4 统计学方法
采用SPSS 13.0分析软件进行统计分析,符合正态分布的计量资料用均数±标准差(±s)表示,多组间的比较采用方差分析,两两比较采用LSD-t检验。计数资料采用χ2检验,以P<0.05认为差异有统计意义。
2 结果
2.1 四组产妇镇痛起效时间、维持时间及各时间点VAS评分比较
Ⅰ~Ⅳ组产妇鞘内给药后10、15、30、60、90 min 的VAS评分较注药前明显降低(P<0.05),获得良好的镇痛效果。但Ⅰ组起效时间明显长于Ⅱ~Ⅳ组,且Ⅰ组维持时间明显短于Ⅱ~Ⅳ组(P<0.05)。与Ⅰ组比较,Ⅱ~Ⅳ组鞘内给药后10、15、30 min VAS 评分明显降低(P<0.05)。但 30 min后Ⅰ~Ⅳ组VAS评分差异无统计学意义(P>0.05)。见表2。
2.2 四组产妇产程比较
各组产妇产程活跃期时间虽随剂量的增加有所延长,但差异无统计学意义(P>0.05)。四组产妇第二、三产程、总产程比较差异无统计学意义(P>0.05)。见表3。
表2 四组产妇镇痛起效时间、维持时间及各时间点VAS评分比较(±s,n=30)

表2 四组产妇镇痛起效时间、维持时间及各时间点VAS评分比较(±s,n=30)
注:与Ⅰ组比较,*P<0.05,▲P<0.05;与镇痛前宫缩时比较,#P<0.05
Ⅰ组Ⅱ组Ⅲ组Ⅳ组8.0±2.7 4.5±1.6*4.8±1.6*4.2±2.8*28.9±17.6 68.7±42.4*74.8±28.0*75.0±27.9*9.5±0.5 9.4±0.8 9.6±0.7 9.6±1.2 4.4±1.9#1.7±0.6#▲1.5±0.9#▲1.1±0.7#▲3.6±2.5#1.0±0.3#▲1.2±0.4#▲0.9±0.2#▲2.4±1.9#0.8±0.4#▲1.0±0.2#▲0.8±0.1#▲1.2±0.3#1.1±1.2#1.6±1.0#1.4±0.3#1.6±0.9#1.1±0.3#2.4±1.6#2.3±1.5#组别 镇痛起效时间(min)镇痛维持时间(min) 各时间VAS评分(分)镇痛前宫缩时 药后10 min 药后15 min 药后30 min 药后60 min 药后90 min
表3 四组产妇产程比较(min,±s,n=30)
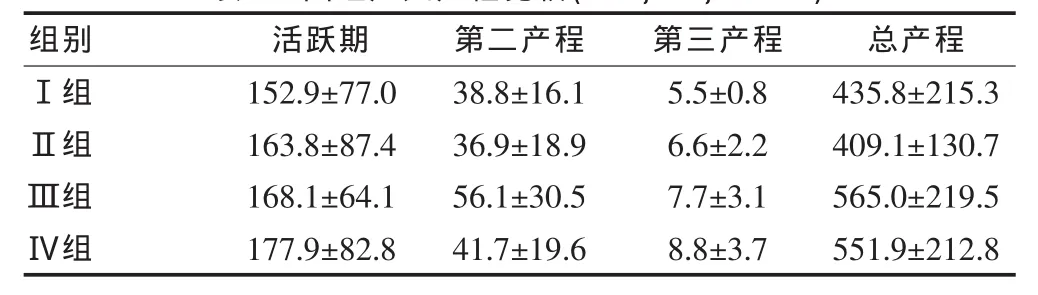
表3 四组产妇产程比较(min,±s,n=30)
Ⅰ组Ⅱ组Ⅲ组Ⅳ组152.9±77.0 163.8±87.4 168.1±64.1 177.9±82.8 38.8±16.1 36.9±18.9 56.1±30.5 41.7±19.6组别 活跃期 第二产程5.5±0.8 6.6±2.2 7.7±3.1 8.8±3.7 435.8±215.3 409.1±130.7 565.0±219.5 551.9±212.8第三产程 总产程
2.3 四组产妇缩宫素使用、中转剖宫产、产后出血及Apgar评分比较
缩宫素使用率Ⅰ组 43%(13/30)、Ⅱ组 45%(15/30)、Ⅲ组 75%(20/30)、Ⅳ组 80%(24/30)。与Ⅰ组比较,Ⅳ组缩宫素使用率明显增加,差异有高度统计学意义(P<0.01)。生命体征、中转剖宫产率、产后出血及新生儿出生后1、5 min Apgar评分比较差异无统计学意义(P>0.05)。见表4。
表4 四组产妇缩宫素使用、中转剖宫产、产后出血及 Apgar评分比较(±s,n=30)
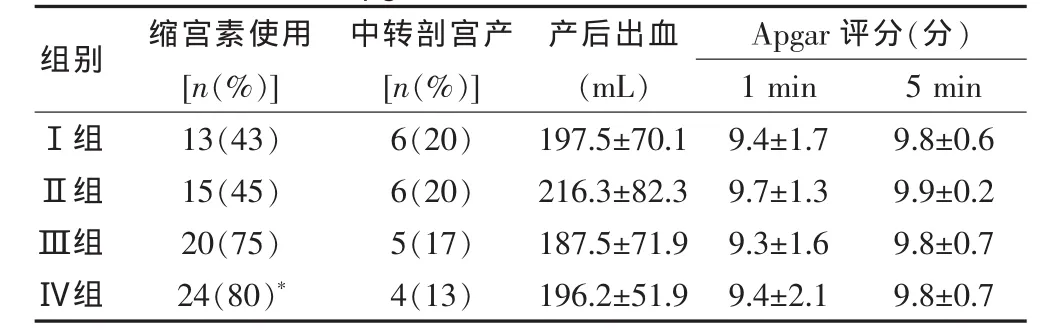
表4 四组产妇缩宫素使用、中转剖宫产、产后出血及 Apgar评分比较(±s,n=30)
注:与Ⅰ组比较,*P<0.01
Ⅰ组Ⅱ组Ⅲ组Ⅳ组13(43)15(45)20(75)24(80)*6(20)6(20)5(17)4(13)组别 缩宫素使用[n(%)]中转剖宫产[n(%)]197.5±70.1 216.3±82.3 187.5±71.9 196.2±51.9产后出血(mL)9.4±1.7 9.7±1.3 9.3±1.6 9.4±2.1 9.8±0.6 9.9±0.2 9.8±0.7 9.8±0.7 Apgar评分(分)1 min 5 min
2.4 不良反应
主要不良反应是皮肤瘙痒、心动过缓与头晕。四组产妇皮肤瘙痒均在50%~60%,在鞘内注射后10~20 min出现,持续30~120 min,且随着剂量的增加,瘙痒程度越严重,持续时间更长。Ⅰ~Ⅳ组心动过缓与头晕发生率为[0(0/30),3%(1/30)],[10%(3/30),13%(4/30)],[13%(4/30),17%(5/30)],[23%(7/30),27%(8/30)]。与Ⅰ组比较,Ⅳ组心动过缓与头晕发生率明显增高(P<0.05)。四组产妇镇痛后血压轻微下降但未观察到低血压发生。除Ⅳ组发生1例恶心外,Ⅰ~Ⅲ组均未发生恶心、呕吐。Ⅰ组无尿潴留,Ⅱ~Ⅳ组各发生尿潴留1例,差异均无统计学意义(P>0.05)。见表5。
表5 四组产妇不良反应比较(±s,n=30)
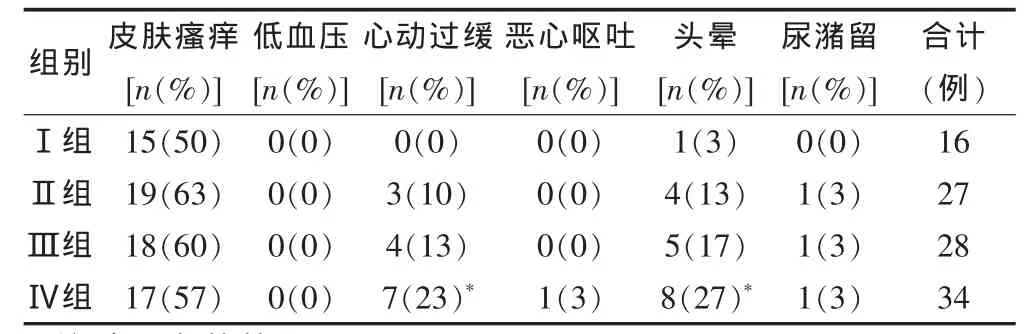
表5 四组产妇不良反应比较(±s,n=30)
注:与Ⅰ组比较,*P<0.05
Ⅰ组Ⅱ组Ⅲ组Ⅳ组15(50)19(63)18(60)17(57)0(0)0(0)0(0)0(0)组别 皮肤瘙痒[n(%)]低血压[n(%)]0(0)3(10)4(13)7(23)*心动过缓[n(%)]0(0)0(0)0(0)1(3)恶心呕吐[n(%)]1(3)4(13)5(17)8(27)*头晕[n(%)]0(0)1(3)1(3)1(3)16 27 28 34尿潴留[n(%)]合计(例)
3 讨论
舒芬太尼有起效快、镇痛作用强、维持时间长的特点,已广泛用于鞘内注射分娩镇痛[1]。但其剂量国内外各家报道不一。DeBalli等[2]研究结果显示,分娩镇痛舒芬太尼鞘内注射的有效剂量为 2.5~10.0 μg。刘继云等[3]研究认为,鞘内注射舒芬太尼的剂量以3~5 μg为宜。而劳诚毅等[4]研究表明,Spinocath导管连续蛛网膜下腔给药分娩镇痛时,鞘内首次舒芬太尼的最佳剂量是7~9 μg。考虑到国人尤其是南方人的体格特点,本研究选择舒芬太尼3~8 μg进行探讨。
本研究显示,Ⅰ组产妇镇痛起效时间长、维持时间短,而其余三组起效明显缩短、维持时间明显延长。与镇痛前比较,各组疼痛评分明显好转,表明四组均可获得有效的镇痛。但Ⅰ组18例产妇注药后15 min VAS评分>3分,需要启动PCA泵行膜膜外镇痛。待硬膜外药物完全起效后即镇痛30 min后组间评分无差异,产妇镇痛效果更趋满意。由此推断舒芬太尼3 μg鞘内注射剂量偏小,不能完全满足产妇镇痛要求。当舒芬太尼≥4 μg后镇痛效果更趋完善。但剂量增大至8 μg后镇痛起效时间、维持时间及镇痛效果并未得到明显加强。相反,随着舒芬太尼剂量增加,产妇不良反应增加或严重。分娩镇痛最常见的不良反应是皮肤瘙痒。四组产妇皮肤瘙痒发生率均在50%~60%,与Waxier等[5]研究相似。皮肤瘙痒多在鞘内注射后10~20 min出现,持续30~120 min不等,且Ⅲ~Ⅳ组瘙痒程度更严重,持续时间更长,严重者通过静注地塞米松5~10 mg可减轻症状[6]。心动过缓及分娩镇痛后24 h内头晕也有发生,且以Ⅳ组发生率高。心动过缓者静注阿托品0.25~0.50 mg得以改善。提示鞘内舒芬太尼注射后的镇痛效果、皮肤瘙痒等不良反应的发生及严重程度与剂量呈相关性。本研究中低血压、子宫高张性及呼吸抑制等不良反应未观察到。恶心呕吐及尿潴留偶有发生。亦偶见胎心改变,但产妇多产前B超提示或产后证实脐带绕颈,可能与此关系较大。因此在分娩镇痛中需密切监测、及时处理,增加患者满意度及安全性。
产程中的积极管理及产科医师的决策对分娩结局有重要影响。本研究显示,各组产妇产程活跃期时间随剂量的增加有所延长,但各产程时间、中转剖宫产、产后出血及新生儿的Apgar评分差异无显著性。观察发现,鞘内给药后产妇出现短暂的宫缩乏力,表现为宫缩频率减慢,宫缩程度减弱,持续30 min左右。这与冯丹等[7]研究结果类似。这可能与镇痛抑制Fergusion反射有关[8]。但及时进行人工破膜、积极应用小剂量缩宫素,不但加强子宫收缩频率和强度、部分消除麻醉药对子宫收缩频率和强度的影响,而且对产妇并无不良反应。本研究中遇产妇宫缩减弱,及时应用缩宫素,各组产妇活跃期时间虽随剂量的增加有所延长,但差异无差异。但何时应用缩宫素跟产医师的决策有关。产妇宫口开张从9 cm到宫口开全为产程活跃期的减速期,平均需30 min[9]。王莉等[10]究认为,提前关闭镇痛泵停止注药可避免宫口开全后药物对腹肌、肛提肌等抑制,缩短产程。本研究选择宫口开至9 cm停止应用镇痛药物,待宫口开全时,产妇能尽快克服因镇痛导致无明显的下屏感及由此引起的肛提肌、腹肌、膈肌的主动用力困难。同时产科医师正确指导产妇屏气,配合宫缩,有效缩短第二产程,从而克服Bodner-Adler等[11]研究中缺点。胎儿娩出后硬膜外给予镇痛药可有效减轻产妇侧切及产程会阴裂伤需要缝合时的疼痛,体现人性化,增加患者满意度。
综上所述,舒芬太尼4~8 μg鞘内给药行腰硬联合阻滞分娩能提供较好的镇痛效果,配合积极的产程管理,不影响产程,可最大限度降低镇痛不良反应。但活跃期以4~6 μg为佳。
[1]庄新良,曾因明,陈伯銮.现代麻醉学[M].3版.北京:人民卫生出版社,2003:542-525.
[2]DBalli P,Breen TW.Intrathecal opioids for combined Spinal-epidural,analgesia during labour[J].CNS Drugs,2003,17(12):889-904.
[3]刘继云,佘守章,邬子林,等.产妇鞘内注射舒芬太尼分娩镇痛效应[J].中华麻醉学杂志,2005,25(10):768-770.
[4]劳诚毅,黎君君,周朝明,等.分娩镇痛鞘内注射舒芬太尼最佳剂量的临床研究[J].广西医学,2012,34(9):1126-1128.
[5]Waxier B,Dadabhoy ZP,Stojiljkovic L,et al.Primer of postoperative pruritus for anesthesiologists[J].Anesthesiology,2005,103:168-178.
[6]程翔,徐公元,王志强,等.地塞米松抑制舒芬太尼鞘内注射皮肤瘙痒的临床观察[J].医学创新研究,2006,3(8):44-45.
[7]冯丹,姚尚龙,张小明.硬膜外分娩镇痛对产妇子宫收缩的影响[J].中华麻醉学杂志,2004,24(3):893-895.
[8]王伟,徐世琴,沈晓凤.罗哌卡因联合舒芬太尼用于分娩镇痛对镇痛效果和产程的影响[J].临床麻醉学杂志,2007,23(9):742-743.
[9]谢幸,苟文丽.妇产科学[M].北京:人民卫生出版社,2001:47-62.
[10]王莉,李艳华,张培俊.不同时机硬膜外分娩镇痛对产程及母婴的影响[J].临床麻醉学杂志,2011,27(7):664-666.
[11]Bodner-Adler,Bodner K,Kimberger O,et al.The effect of epidural analgesia on obstetric lacerations and neonatal outcome during spontaneous vaginal delivery[J].Arch Gynecol Obstet,2003,267:130-133.
