结核性脑膜炎患者预后的相关因素分析
2013-09-14李静梅何钰婕
谢 辉 李静梅 何钰婕
1.四川省广元市第三人民医院感染科,四川广元 628001;2.四川省广元市中心医院神经内科,四川广元 628000;3.四川省广元市第一人民医院内科,四川广元 628017
近年来,随着结核分支杆菌基因的不断突变和抗结核药物研制的相对滞后,结核分支杆菌的耐药问题日益严重,而随着艾滋病的不断蔓延和免疫制剂的广泛应用,结核病发病率和病死率逐年上升。结核性脑膜炎(tuberculous meningitis,TBM)是由结核杆菌引起的脑膜和脊膜的非化脓性炎症性疾病,是致死率、致残率极高的危重症结核疾病[1-2]。该病多起病隐匿,一般呈慢性病程,患者症状往往轻重不一,而潜在病理机制多样化,且宿主免疫力和结核分枝杆菌毒力各不相同,患者预后较难判断[3-4]。为研究影响TBM患者预后的独立危险因素,本研究对四川省广元市第三人民医院(以下简称“我院“)2006年1月~2012年12月收治的156例TBM患者的临床资料进行回顾性分析,现报道如下:
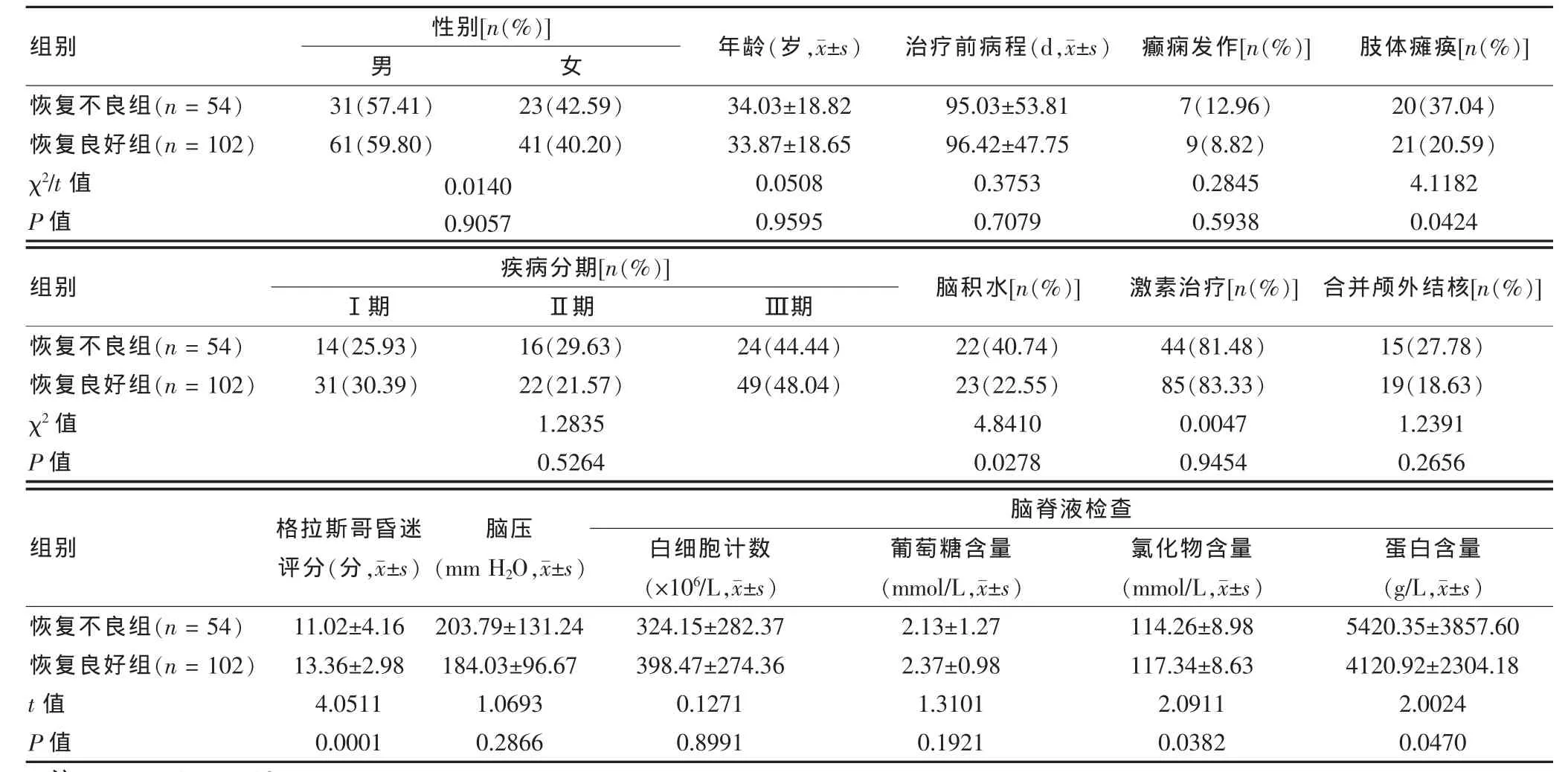
表1 临床因素对结核性脑膜炎患者恢复不良的影响
1 资料与方法
1.1 一般资料
入选的TBM患者男92例,女64例;年龄8个月~74岁,平均(33.94±16.86)岁。全部患者均为亚急性起病,入院时有发热、头痛、呕吐、全身乏力、食欲不振、精神差和脑膜刺激征,多伴有意识障碍、肢体瘫痪和颅神经麻痹等,有密切结核接触史或有其他部位结核病史,脑脊液(CSF)检查提示非化脓性脑膜炎,排除其他细菌、真菌、病毒及HIV引起的中枢神经系统感染,且不存在其他复合病因,符合TBM相关诊断标准,确诊为TBM;其中单纯TBM 122例,合并颅外结核34例,包括肺结核27例,淋巴结核3例,骨关节结核2例,皮肤结核1例,结核性腹膜炎1例;患者入院时疾病分期:Ⅰ期45例,Ⅱ期38例,Ⅲ期73例。全部患者一经确诊均立即给予一线抗抗痨药物治疗,无禁忌证患者联合激素治疗,积极处理并发症,给予脱水、营养神经、鞘内注射、侧脑室分流等支持治疗。
1.2 研究方法
汇总156例患者的临床资料,整理患者性别、年龄、病史、症状体征、神经系统体格检查、意识检查、影像学检查、CSF检查、疾病分期、治疗方法等相关信息。采用改良Barthel指数(BI)评价患者恢复情况,患者出院时BI≥12分为恢复良好,<12分或死亡为恢复不良,除死亡患者外,BI≥12分为恢复良好组,BI<12分为恢复不良组。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。研究性别、年龄、治疗前病程、癫痫发作、肢体瘫痪、疾病分期、脑积水、激素治疗、合并颅外结核、格拉斯哥昏迷评分(GCS)、脑压、CSF 白细胞计数、CSF 葡萄糖含量、CSF氯化物含量和CSF蛋白含量等因素对患者恢复不良的影响,分析影响患者预后的独立危险因素。
1.3 统计学方法
采用统计软件SPSS 20.0对数据进行分析,正态分布计量资料以均数±标准差(±s)表示,两独立样本的计量资料采用t检验;计数资料以率表示,采用χ2检验。多因素分析采用Logistic回归分析法,以P<0.05为差异有统计学意义。
2 结果
2.1 患者一般资料分析
本组156例TBM患者,治疗后出院148例(94.87%),其中出院时BI≥12分者(恢复良好组)102例(65.38%),出院时 BI<12分者(恢复不良组)46例(29.49%);治疗无效死亡8例(5.13%),其中呼吸衰竭死亡4例(2.56%),脑疝死亡2例(1.28%),多器官功能衰竭死亡1例(0.64%),上消化道出血导致低血容量性休克1例(0.64%)。
2.2 临床因素对结核性脑膜炎患者恢复不良的影响
恢复不良组患者肢体瘫痪、脑积水和CSF蛋白含量高于恢复良好组,恢复不良组GCS评分和CSF氯化物含量低于恢复良好组,差异均有统计学意义(P<0.01或P<0.05),详见表1。多因素分析结果显示,脑积水、GCS评分和CSF蛋白含量是TBM患者恢复不良的独立危险因素(P<0.05)。见表2。
3 讨论
影响TBM患者预后的因素较为复杂,国内外此类研究亦较为多见,但受研究对象及方法不同,研究结果差异较大[5-6]。有学者对影响TBM患者预后的相关因素分析显示,高龄、疾病分期Ⅲ期和需要机械通气与患者预后密切相关,其中高龄和需要机械通气是影响患者预后的独立危险因素[6]。有学者对TBM患者分析报道显示,患者永久性神经系统后遗症与入院时局灶性神经系统体征密切相关,而患者病死与入院时意识昏迷和癫痫发作密切相关[7]。有学者认为,TBM患者近期治疗效果与患者GCS评分、肢体瘫痪和体感诱发电位检查具有相关性[8]。国内学者认为GCS评分、肢体瘫痪、药物治疗(异烟肼、吡嗪酰胺、激素)和鞘内注射是TBM患者预后不良的主要影响因素[7-9]。

表2 影响结核性脑膜炎患者恢复不良的多因素Logistic回归分析
TBM早期由于脑膜、脉络丛和室管膜炎性反应,导致脑脊液生成增多,蛛网膜颗粒吸收下降,形成交通性脑积水,颅内压呈轻、中度升高,主要表现为发热、头痛、呕吐及脑膜刺激征;如不及时治疗则可出现蛛网膜、脉络丛粘连,完全或不完全性梗阻性脑积水,以及颅内压明显升高等脑实质损害,主要表现为精神萎靡、淡漠、谵妄或妄想,部分性、全身性癫痫发作或癫痫持续状态,昏睡或意识模糊、肢体瘫痪等。患者意识障碍越重表明病变损害范围越大、病情越危重,因此,意识状态是临床评价患者预后的常用指标。本文研究结果表明,GCS评分与TBM患者恢复不良具有显著的负相关关系,是患者恢复不良的独立危险因素。由此提示,GCS评分越低,患者预后越差[10-13]。
CSF是由脑室中脉络丛产生的,充盈于各脑室、蛛网膜下腔和脊髓中央管内的无色透明液体,其中含有的化学成分和压力对维持颅压的相对稳定具有重要作用。发生TBM时,神经细胞受细菌毒素影响发生代谢紊乱,CSF成分和性状发生一系列改变,同时CSF循环受阻则可导致颅内压力升高。本文研究结果表明,CSF蛋白含量与TBM患者恢复不良具有显著的正相关关系,CSF氯化物含量与TBM患者恢复不良具有显著的负相关关系,其中CSF蛋白含量是是患者恢复不良的独立危险因素。由此提示,CSF蛋白含量越高,CSF蛋白含量越低,患者预后越差[14-16]。
脑积水为TBM常见并发症,其形成主要是基底池、小脑、小脑幕裂隙等处受结核炎症影响产生的黏稠分泌物,阻塞中脑导水管或第四脑室出口所致。脑积水对于大脑营养代谢影响严重,而长期颅内压力升高可对颅底神经和脑实质产生严重压迫,引发失语、失明、面瘫、智力低下、肢体瘫痪等临床症状。TBM患者脑积水程度,反映了患者脑底、脑池渗出的严重程度,并提示了患者有发生蛛网膜粘连的可能。本文研究结果表明,肢体瘫痪、脑积水与TBM患者恢复不良具有显著的正相关关系,其中脑积水是患者恢复不良的独立危险因素。由此提示,体瘫痪和脑积水程度越严重,患者预后越差。
综上所述,本文通过对我院156例TBM患者的临床资料进行回顾性分析表明,肢体瘫痪、脑积水、GCS评分、CSF氯化物含量和CSF蛋白含量与患者恢复不良有关,其中GCS评分、CSF蛋白含量及脑积水是影响患者预后的独立危险因素;而性别、年龄、治疗前病程、癫痫发作、疾病分期、激素治疗、合并颅外结核、脑压、CSF白细胞计数和CSF葡萄糖含量与患者恢复不良无关。最后,本文由于受样本量和研究方法等因素限制,研究结果与国内外文献报道不尽相同,对于影响TBM患者预后的相关因素,还有待广大学者进行更为广泛、深入的探讨。
[1]黄守先,王满侠.头颅CT及MRI在结核性脑膜炎诊断中价值[J].中华实用诊断与治疗杂志,2012,26(7):668-670.
[2]易著文,焦玉清.结核性脑膜炎的诊断和治疗进展[J].中华结核和呼吸杂志,2008,31(2):87-90.
[3]王振钦,朱良付.45例结核性脑膜炎临床分析[J].中华实用诊断与治疗杂志,2008,22(8):631-632.
[4]梁莉,刘丽蓉,乐军,等.结核性脑膜炎患者脑脊液的蛋白质组学研究[J].中华医院感染学杂志,2010,20(24):3863-3866.
[5]王宇,孔忠顺.63例结核性脑膜炎的临床分析[J].中国现代医学杂志,2008,18(13):1940-1942.
[6]罗永坚,蔺心敬,李吕力,等.结核性脑膜炎患者预后相关因素分析[J].中国临床医学,2009,16(5):696-698.
[7]黄仕雄,欧阳锋,吴婵姬.结核性脑膜炎诊断与治疗进展[J].海南医学,2010,21(1):15-17.
[8]李毅,王仲,王厚力,等.结核性脑膜炎的早期诊断标准分析[J].中华内科杂志,2007,46(3):217-219.
[9]陈弟莉,陈阳美.结核性脑膜炎的治疗进展[J].重庆医学,2008,37(4):434-437.
[10]陈劲松,郑建明,岳增昌,等.结核性脑膜炎近期预后的影响因素研究[J].中国全科医学,2011,14(12A):3927-3929.
[11]疏志华,刘卫国,尹俊雄.结核性脑膜炎87例临床及脑脊液分析[J].脑与神经疾病杂志,2011,19(4):297-299.
[12]Meikle V,Alito A,Llera AS,et al.Identification of novel Mycobacterium bovis antigens by dissect ion of crude protein fractions[J].Clin Vaccine Immunol,2009,16(9):1352-1359.
[13]Dosanjh DP,Hinks TS,Innes JA,et al.Imp roved diagnostic evaluation of suspected tuberculosis [J].Ann Intern Med,2008,148(5):325-336.
[14]周敏,李凫坚.结核性脑膜炎诊治进展[J].浙江中西医结合杂志,2009,19(2):130-132.
[15]林淑芬,曲国玲.影响结核性脑膜炎患者预后的因素分析[J].中国煤炭工业医学杂志,2010,13(10):1505-1506.
[16]沈春明,赵刚.糖皮质激素在结核性脑膜炎治疗中的初步探讨[J].中华全科医学,2011,9(3):401.
