中文儿科临床试验疼痛评价量表使用情况调查
2013-09-10赵文宇郝泉水张海军田宏亮田金徽杨克虎
孙 绕 赵文宇 郝泉水 张海军 田宏亮, 田金徽 杨克虎
有文献报道,儿科镇痛长期未得到足够重视,可能与研究人员及临床医生存在以下误区有关:新生儿感觉不到疼痛,儿童感受到的疼痛程度较成人轻,儿童不存在对疼痛的记忆等[1,2]。但相关研究[3,4]表明婴幼儿不仅能够感受到疼痛,而且由于发生更剧烈的免疫反应和缺乏中枢抑制因素,更有可能经历较成人更痛苦的疼痛,如不对其进行有效治疗可能对儿童的生长发育产生长远的负面影响。
对儿童疼痛程度进行规范、客观的评价是疼痛治疗的前提。由于儿童生长发育迅速,各年龄段的感知及表达能力存在差异,加上不同的疼痛类型有不同的评价方式,儿童疼痛程度的评价更为复杂,相关的疼痛评价量表也较多。为此,国外相关研究对儿童所使用的疼痛评价量表进行了系统评价,并针对儿童年龄及疼痛类型做出了推荐[5~10],但国内对儿童疼痛评价量表的使用情况还不清楚。本研究通过全面收集发表在中文期刊关于儿童疼痛评价的RCT研究,调查疼痛评价量表的使用现状,为今后临床合理使用疼痛评价量表提供参考建议。
1 方法
1.1 文献纳入和排除标准 ①研究人群为0 ~18 岁儿童青少年[11];②对疼痛程度进行了评价的中文RCT; ③RCT报告中提及随机分组,无论是否描述具体随机方法;④排除翻译自其他语种的RCT 以及重复发表的RCT。
1.2 资料来源及检索策略 计算机检索中国生物医学文献数据库( CBM) 、中文科技期刊全文数据库( VIP) 、中国知网( CNKI) 和万方数据库。采用主题词与自由词相结合的方式进行检索,检索词包括儿科、小儿、患儿、儿童、婴儿、幼儿、婴幼儿、新生儿,疼痛、镇痛、止痛和随机; 并手工检索《中华儿科杂志》、《中华小儿外科杂志》、《中国当代儿科杂志》、《中国实用儿科杂志》、《中国循证儿科杂志》、《临床儿科杂志》、《中华麻醉学杂志》、《临床麻醉学杂志》及《中国疼痛医学杂志》杂志,检索时间均从建库或创刊至2012 年7 月。
1.3 文献筛选及资料提取 由孙绕和赵文宇独立进行文献筛选并评阅,首先阅读文题和摘要,排除明显不符合纳入标准的文献,对难以判断的文献调阅全文,文献是否纳入由2 名评价员共同决定,如有不一致讨论或提请杨克虎裁定。
从纳入文献中提取文题,作者,发表年份,文献来源,儿童年龄;疼痛类型:操作痛( 发生于操作或手术过程中的疼痛) 、术后痛、疾病痛及机械通气刺激痛; 使用的疼痛评价量表( 自我报告性量表和观察性量表) 等信息。
1.4 分组 根据儿童的生长发育特点,分为新生儿、~3岁、~7 岁和>7 岁4 个年龄段,分析各年龄儿童疼痛评价量表的使用情况。
1.5 统计学方法 采用频数和百分比进行统计描述。采用Meta analyst 3.13 和Excel 2010 软件进行统计分析。
2 结果
2.1 一般情况 初步检索到文献6 073 篇,612 篇RCT 文献纳入分析( 图1) 。496/612 篇(81.0%) 明确报告疼痛评价量表,其中457 篇( 74.7%) 采用1 个疼痛评价量表,37篇(6.0%) 采用2 个量表,3 篇(0.5%) 采用3 个量表。涉及的量表有31 个,包括21 个观察性量表和10 个自我报告性量表。表1 所示为各量表的名称、类型、使用频率,以及根据国外指南或专家意见[5~10]推荐的适用年龄及适用疼痛类型。视觉模拟评分( VAS) 为最常用的疼痛评价量表,同时也是最常用的自我报告性量表,使用频率为26.6%;其余3 个使用频率>5%的量表有FLACC 疼痛评价量表( FLACC,9.3%) 、新生儿疼痛评价量表( NIPS,6.9%) 和改良客观疼痛评价量表( MOPS,6.4%) ,均为观察性量表;16个量表的使用频率<5%,11 个量表的使用频率<1%。

图1 文献筛选流程图Fig 1 Flow chart of reference selection
2.2 不同年龄儿童疼痛评价量表的使用情况( 表1) 86/98 篇(87.8%) RCT 明确报告新生儿疼痛评价量表,涉及9个观察性量表,使用频率最高的3 个量表为NIPS、新生儿急性疼痛评价量表( DAN) 和新生儿面部编码系统( NFCS) 。
173/213 篇(81.2%) RCT 明确报告~3 岁儿童的疼痛评价量表,涉及22 个量表(13 个观察性量表和9 个自我报告性量表) ,使用频率最高的3 个量表为FLACC、VAS 和MOPS。
381/488 篇(78.1%) RCT 明确报告~7 岁儿童疼痛评价量表,涉及25 个量表(15 个观察性量表和10 个自我报告性量表) ,使用频率最高的3 个量表为VAS、FLACC 和MOPS。
274/357 篇(76.8%) RCT 明确报告>7 岁儿童疼痛评价量表,涉及22 个量表(12 个观察性量表和10 个自我报告性量表) ,使用频率最高的3 个量表为VAS、MOPS 和客观疼痛评价量表( OPS) 。
2.3 不同疼痛类型疼痛评价量表的使用情况292/321 篇
(91.0%) 对儿童术后痛评价的RCT 明确报告疼痛评价量表,涉及22 个量表(12 个观察性量表和10 个自我报告性量表) ,使用频率最高的3 个量表为VAS、FLACC 和MOPS。
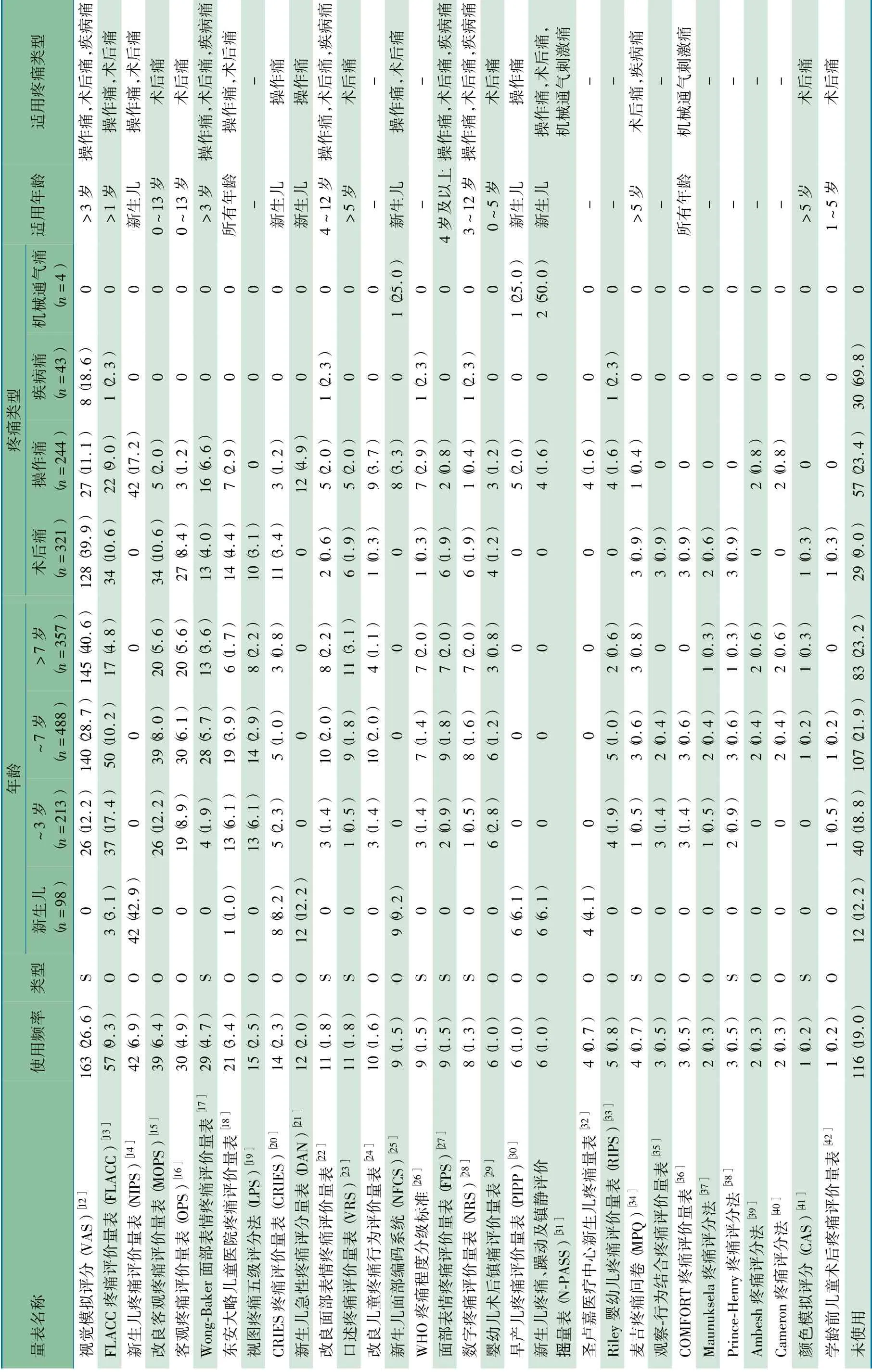
表1 612 篇RCT 文献疼痛评价量表的使用情况[n(%)]Tab1 The use of pain assessment scales in 612 RCTs[n(%)]
187/244 篇(76.6%) 对儿童操作痛评价的RCT 明确报告疼痛评价量表,涉及24 个量表(16 个观察性量表和8个自我报告性量表) ,使用频率最高的3 个量表为NIPS、VAS 和FLACC。
13/43 篇(30.2%) 对儿童疾病痛评价的RCT 明确报告疼痛评价量表,涉及6 个量表(2 个观察性量表和4 个自我报告性量表) ,使用频率最高的量表为VAS。
4 篇RCT 对儿童机械通气刺激痛进行了评价,采用的主要量表为新生儿疼痛、躁动及镇静评价量表( N-PASS) 。
3 讨论
3.1 中文儿科类RCT 疼痛评价量表使用情况 美国儿科学会和美国疼痛协会在2001 年联合发表声明,倡议对儿童疼痛进行有效治疗[43]。有效的治疗应基于对儿童疼痛程度客观的评价,但这有赖于可靠、有效和临床适用性强的评价量表的使用[44]。
本研究共纳入612 篇RCT 文献,可能有部分并非真实的RCT,且未与纳入每篇文献的作者确认RCT 核心内容,但这并不妨碍本文对疼痛评价量表的现况分析,本文重点在于中国儿科使用了哪些疼痛评价量表,这些量表用于评价何种疼痛。结果显示116 篇( 19.0%) 未使用明确的疼痛评价量表,即未对儿童疼痛程度进行规范、客观的评价,显示出国内研究者和临床医生对儿童疼痛程度规范化评价的重视程度尚不足。
疼痛作为一种主观性指标,自我报告是其最佳评估方式,但此类量表需要基于良好的感知及语言表达能力,因此普遍认为>7 岁儿童可以使用自我报告性疼痛量表进行评价;然而对于<3 岁感知及语言表达能力缺乏而不能准确表述疼痛的儿童,则应使用观察性疼痛评价量表[43,45],这类量表一般通过观察儿童疼痛相关的行为以及生理反应对疼痛程度进行评价。本研究以儿童年龄分为不同亚组进行分析,结果显示有39 篇(6.3%) 文献仅采用自我报告性量表对<3 岁儿童进行疼痛评价,是不恰当的。
本研究同时将疼痛类型分为4 类对纳入文献进行亚组分析,结果显示在儿童疾病痛方面,近70%的文献未使用明确的量表进行评价;而在机械通气刺激痛方面,虽然纳入的4 篇RCT 都使用了明确的量表,仅2 篇使用了适用于评价该类疼痛的N-PASS 量表。
中文儿科疼痛相研究使用最频繁的3 个量表分别为VAS、FLACC 和NIPS,且三者分别在>3 岁、~3 岁和新生儿中使用最多。19/21 个观察性量表来源于其他国家,但仅有1 个量表( FLACC) 被规范翻译为中文版本并公开发表,且对中文版本在儿科人群中的效度和信度进行了评价[46],其他量表均未说明中文版是否经过规范化翻译,甚至存在中文翻译版本多样,量表内容与名称不符等问题。
3.2 国外研究推荐的儿童疼痛评价量表 国外评价疼痛量表在儿科人群中的效度和信度的研究较多,相关学术组织也基于这些研究对疼痛评价量表在儿科人群中的使用做出了推荐。其中重要的组织有美国儿科心理学学会循证评价工作组( SPP-EBA)[5]、Ped-IMMPACT( Pediatric Initiative onMethods,Measurement,and Pain Assessment in Clinical Trials)[8~10]及英国皇家护理学院( RCN)[7]。SPP-EBA 遴选出11 个应用成熟的量表: VAS、Oucher 量表( The Oucher)[47]、FPS-R、扑克筹码评分法( Poker chip tool)[48]、Varni-Thompson 儿科疼痛问卷( PPQ)[49]、紧张行为观察量表( OSBD)[50]、儿童-家长医疗程序互动量表( CAMPIS)[51]、操作相关行为量表( PBCL)[52]、CHEOPS、COMFORT 和PIPP。Ped-IMMPACT 则对不同类型疼痛及不同年龄儿童疼痛评价量表的使用做出了推荐( 表2)[10]。RCN 采用苏格兰院际指南网( SIGN) 的指南制定流程[53],推荐了8 个适用于新生儿的疼痛评价量表,22 个适用于感知能力正常、有言语表达能力的儿童,4 个适用于有感知能力障碍、无言语表达能力的儿童[7]。

表2 Ped-IMMPACT 推荐的儿科疼痛评价量表[10]Tab 2 Pediatric pain assessment scales recommended by Ped-IMMPACT[10]
3.3 本研究的局限性 ①本研究仅是对国内儿科疼痛相关RCT 疼痛评价量表使用现状的呈现,未选取国外同类RCT 进行对比;②未针对具体量表的适用年龄及适用疼痛类型,对其“误用比例”进行评价; ③纳入疼痛评价量表的适用年龄及适用疼痛类型为本文综合相关指南或专家共识[5~10]结果而来,可能与其他研究存在差异。
3.4 今后的建议 ①临床医生应重视儿童疼痛的治疗及规范化评价。②对于国外疼痛评价量表,在引入时应按照相关指南进行规范化翻译、改编及验证,并评价其效度及信度[55];对于国内制作的疼痛评价量表,应注明其制作过程、效度及信度评价结果等。③对有关的量表应发表在开放存取期刊或提供可免费获取的在线版本以供读者获取。④对量表使用人员进行规范化培训,做到针对患儿具体情况选择性使用疼痛评价量表。⑤国内相关专业学组可在疼痛评价量表的翻译、改编、验证、推广及培训的整个过程中发挥重要作用[56]。
[1]Purcell-Jones G,Dormon F,Sumner E. Paediatric anaesthetists'perceptions of neonatal and infant pain. Pain,1988,33(2):181-187
[2]Mather L,Mackie J. The incidence of postoperative pain in children. Pain,1983,15(1):271-282
[3]Anand KJ,International Evidence-Based Group for Neonatal Pain. Consensus statement for the prevention and management of pain in the newborn. Arch Pediatr Adolesc Med,2001,155(2):173-180
[4]Lidow MS. Long-term effects of neonatal pain on nociceptive systems. Pain,2002,99(3):377-383
[5]Cohen LL,Lemanek K,Blount RL,et al. Evidence-based assessment of pediatric pain. J Pediatr Psychol,2008,33(9):939-955
[6]Fournier-Charrière E,Tourniaire B,Carbajal R,et al.EVENDOL,a new behavioral pain scale for children ages 0 to 7years in the emergency department:Design and validation.Pain,2012,153(8):1573-1582
[7]Stapelkamp C,Carter B,Gordon J,et al. Assessment of acute pain in children:development of evidence-based guidelines. Int J Evid Based Health,2011,9(1):39-50
[8]Stinson JN,Kavanagh T,Yamada J,et al. Systematic review of the psychometric properties,interpretability and feasibility of self-report pain intensity measures for use in clinical trials in children and adolescents. Pain,2006,125(1-2):143-157
[9]von Baeyer CL,Spagrud LJ. Systematic review of observational(behavioral) measures of pain for children and adolescents aged 3 to 18 years. Pain,2007,127(1-2):140-150
[10]McGrath PJ, Walco GA, Turk DC, et al. Core outcome domains and measures for pediatric acute and chronic/recurrent pain clinical trials: PedIMMPACT recommendations.J Pain,2008,9(9):771-783
[11]沈晓明,王卫平. 儿科学. 北京:人民卫生出版社,2008. 3-4
[12]Scott PJ,Ansell BM,Huskisson EC. Measurement of pain in juvenile chronic polyarthritis. Ann Rheum Dis,1977,36(2):186-187
[13]Merkel SI,Voepel-Lewis T,Shayevitz JR,et al. The FLACC:a behavioral scale for scoring postoperative pain in young children. Pediatr Nurs,1997,23(3):293-297
[14]Lawrence J,Alcock D,McGrath P,et al. The development of a tool to assess neonatal pain. Neonatal Netw,1993,12(6):59-66
[15]Wilson GA,Doyle E. Validation of three paediatric pain scores for use by parents. Anaesthesia,1996,51(11):1005-1007
[16]Hannallah RS,Broadman LM,Belman AB,et al. Comparison of caudal and ilioinguinal/iliohypogastric nerve blocks for control of post-orchiopexy pain in pediatric ambulatory surgery.Anesthesiology,1987,66(6):832-834
[17]Wong DL,Baker CM. Pain in children:comparison of assessment scales. Pediatr Nurs,1988,14(1):9-17
[18]McGrath PJ,Johnson G,Goodman JT,et al. CHEOPS:a behavioral scale for rating postoperative pain in children. Adv Pain Res Ther,1985,9:395-402
[19]Huang W(黄蔚),Wang Y,Yang BQ,et al. 小儿术前硬膜外微量吗啡用于围术期止痛. Chinese Journal of Anesthesiology(中华麻醉学杂志),1997,17(8):508-509
[20]Pasero C.Pain assessment in infants and young children:neonates.Am J Nurs,2002,102(8):61-64
[21]Carbajal R,Veerapen S,Couderc S,et al. Analgesic effect of breast feeding in term neonates:randomised controlled trial.BMJ,2003,326(7379):13
[22]Hicks CL,von Baeyer CL,Spafford PA,et al. The Faces Pain Scale-Revised:toward a common metric in pediatric pain measurement. Pain,2001,93(2):173-183
[23]Tursky B. The development of a pain perception profile:a psychophysical approach,Pain. Springer US,1976:171-194
[24]Taddio A,Nulman I,Koren BS,et al. A revised measure of acute pain in infants. J Pain Symptom Manage,1995,10(6):456-463
[25]Grunau RE,Oberlander T,Holsti L,et al. Bedside application of the neonatal facial coding system in pain assessment of premature infants. Pain,1998,76(3):277-286
[26]Pan LP(潘丽屏). 心理干预对儿童预防接种的影响.Modern Preventive Medicine(现代预防医学),2006,33(6):982-983
[27]Bieri D,Reeve RA,Champion GD,et al. The Faces Pain Scale for the self-assessment of the severity of pain experienced by children:development,initial validation,and preliminary investigation for ratio scale properties. Pain,1990,41(2):139-150
[28]McCaffery M,Beebe A. Pain:Clinical Manual for Nursing Practice. Baltimore:VV. Mosby Company,1989
[29]Büttner W,Finke W. Analysis of behavioural and physiological parameters for the assessment of postoperative analgesic demand in newborns,infants and young children:a comprehensive report on seven consecutive studies. Paediatr Anaesth,2000,10(3):303-318
[30]Stevens B,Johnston C,Petryshen P,et al. Premature Infant Pain Profile:development and initial validation. Clin J Pain,1996,12(1):13-22
[31]Hummel P,Puchalski M,Creech SD,et al. Clinical reliability and validity of the N-PASS:neonatal pain,agitation and sedation scale with prolonged pain. J Perinatol,2008,28(1):55-60
[32]Jin TF(金调芬),Li WZ,Pan WQ. 不同体位足底采血对新生儿疼痛反应的影响. Chinese Journal of Nursing(中华护理杂志),2005,40(2):114-115
[33]Schade JG,Joyce BA,Gerkensmeyer J,et al. Comparison of three preverbal scales for postoperative pain assessment in a diverse pediatric sample. J Pain Symptom Manage,1996,12(6):348-359
[34]Mehack R,Torgerson WS. On the language of pain.Anesthesiology,1971,34(1):50-59
[35]Jiang XW(蒋学武). 婴儿术后疼痛的初步临床研究.Chinese Journal of Pain Medicine(中国疼痛医学杂志),1996,2(3):161-165
[36]Ambuel B,Hamlett KW,Marx CM,et al. Assessing distress in pediatric intensive care environments:the COMFORT scale. J Pediatr Psychol,1992,17(1):95-109
[37]Maunuksela EL,Olkkola KT,Korpela R. Measurement of pain in children with self-reporting and behavioral assessment. Clin Pharmacol Ther,1987,42(2):137-141
[38]Pybus DA,Torda TA. Dose-effect relationships of extradural morphine. Br J Anaesth,1982,54(12):1259-1262
[39]Ambesh SP,Dubey PK,Sinha PK. Ondansetron pretreatment to alleviate pain on propofol injection:a randomized,controlled,double-blinded study. Anesth Analg,1999,89(1):197-199
[40]Fang JY(房洁渝),Jiang N,Rong J,et al. 瑞芬太尼与利多卡因用于预防小儿丙泊酚注射痛的对比研究. Medicine Innovation of China(中国医学创新),2009,6(30):15-16
[41]McGrath PA,Seifert CE,Speechley KN,et al. A new analogue scale for assessing children's pain:an initial validation study.Pain,1996,64(3):435-443
[42]Tarbell SE,Thomas Cohen I,Marsh JL. The Toddler-Preschooler postoperative pain scale:an observational scale measuring postoperative pain in children aged 1-5. Preliminary report. Pain,1992,50(3):273-280
[43]American Academy of Pediatrics. Committee on Psychosocial Aspects of Child and Family Health; Task Force on Pain in Infants,Children,and Adolescents. The assessment and management of acute pain in infants,children,and adolescents.Pediatrics,2001,108(3):793-797
[44]McGrath PA. Pain in children:Nature,assessment,and treatment. New York:Guilford Press,1990
[45]Hester NO,Foster RL,Kristensen K. Measurement of pain in children:generalizability and validity of the pain ladder and the poker chip tool. Adv Pain Res Ther,1990,15:79-84
[46]Liu M(刘明),Chen LQ,Zheng JL. 儿童疼痛行为量表在唇腭裂患儿术后疼痛评估中的应用及其信效度. Nursing Journal of Chinese People's Liberation Army(解放军护理杂志),2012,13(7):20-25
[47]Beyer JE,Villaruel AM,Denyes MJ. The Oucher:A user's manual and technical report. Evanston,IL:The Hospital Play Equipment Company,1984
[48]Hester NK. The preoperational child's reaction to immunization. Nurs Res,1979,28(4):250-255
[49]Varni JW,Thompson KL,Hanson V. The Varni/Thompson Pediatric Pain Questionnaire. I. Chronic musculoskeletal pain in juvenile rheumatoid arthritis. Pain,1987,28(1):27-38
[50]Jay SM,Ozolins M,Elliott CH,et al. Assessment of children's distress during painful medical procedures. Health Psychol,1983,2(2):133-147
[51]Blount RL,Corbin SM,Sturges JW,et al. The relationship between adults' behavior and child coping and distress during BMA/LP procedures: A sequential analysis. Behav Ther,1989,20(4):585-601
[52]LeBaron S,Zeltzer L. Assessment of acute pain and anxiety in children and adolescents by self-reports, observer reports, and a behavior checklist. J Consult Clin Psychol,1984,52(5):729-738
[53]Scottish Intercollegiate Guidelines Network. SIGN 50:A Guideline Developers' Handbook. Edinburgh:Scottish Intercollegiate Guidelines Network,2006
[54]Chambers CT,Reid G,McGrath PJ,et al. Development and preliminary validation of a postoperative pain measure for parents. Pain,1996,68(2 -3):307-313
[55]Sousa VD,Rojjanasrirat W. Translation,adaptation and validation of instruments or scales for use in cross-cultural health care research:a clear and user-friendly guideline. J Eval Clin Pract,2011,17(2):268-274
[56]Sun R,Zhao W,Tian H,et al. Standardized translation and post-translation validation of pain scales are needed:what Chinese studies tell us. Pain,2013,doi: http: //dx.doi.org/10.1016/j.pain.2013.04.034
