重症肺炎合并脓毒症患儿炎症因子及凝血指标与危重症评分相关性分析
2013-09-10杨秀霖王程毅郑启安张荣娜王世彪宋朝敏
杨秀霖 王程毅 郑启安 张荣娜 王世彪 宋朝敏
重症肺炎是儿科常见的危重病症,也是中国婴幼儿死亡的首位原因。重症肺炎大多合并脓毒症[1],脓毒症时全身炎症反应导致炎症介质的大量产生,而这些介质会导致凝血及纤溶的激活,最后导致多脏器功能障碍综合征( MODS) ,MODS 是脓毒症不良预后的重要原因之一。有学者提出PCT、CRP、PLT 及APACHEⅡ评分在成人脓毒症预后上有一定预测价值[2,3],但在儿童方面鲜有研究。小儿危重病例评分法( 草案) 可用于判断病情轻重[4]。本研究对福建省妇幼保健院( 我院) 儿科PICU 收治的重症肺炎合并脓毒症患儿根据小儿危重病例评分法进行分组,检测炎症因子和凝血功能指标与危重症评分的相关性,探讨其对重症肺炎合并脓毒症病情评估的意义。
1 方法
1.1 诊断标准 重症肺炎诊断根据2007 年儿童社区获得性肺炎管理指南( 试行) 中的定义[5];脓毒症诊断根据2005年国际儿科脓毒症共识会议制定的儿童脓毒症定义[6]。
1.2 纳入和排除标准 ①2010 年1 月至2012 年11 月在我院PICU 入住24 h 以上并符合重症肺炎合并脓毒症诊断的患儿。②排除入院时已行气管插管、气管切开、机械通气,明确严重的心率失常、DIC、惊厥持续状态和Glasgow 昏迷评分值<8 分的患儿。
1.3 分组 以在入院24 h 内收集生理参数和实验室检查( 心率、血压、呼吸、氧分压、pH、血钠、血钾、Hb、胃肠系统、BUN 或SCr) 结果的最差值进行小儿危重评分[4]。根据评分结果分为极危重组( <70 分) 、危重组( ~80 分) 和非危重组( >80 分) 。
1.4 伦理和知情同意 本研究经我院医学伦理委员会批准,可溶性P-选择素和IL-6 检测的血标本来自于腹股沟静脉血2 mL,均征得患儿父母口头同意。
1.5 资料截取 对符合纳入条件的患儿截取以下资料:①一般情况: 性别、年龄、诊断和危重症评分; ②入院24 h 内的炎症因子( WBC 计数、PLT 计数、CRP、IL-6) 和凝血功能( 可溶性P-选择素和D-二聚体水平) 指标。
1.6 统计学方法 采用SPSS 11.0 软件进行统计学分析。炎症因子和凝血功能指标与危重症评分的相关性采用多元线性逐步回归分析,非危重组赋值1,危重组赋值2,极危重组赋值3。计量资料以x±s表示,组间比较采用t 检验,并对各组行正态性检验和方差齐性检验,方差不齐者以中位数( M) ( 极差) 表示,采用秩转换的非参数检验中多个独立样本比较的kruskal-wallis H 法和多个独立样本两两比较的Nemenyi 法比较组间差异。P <0.05 为差异有统计学意义。
2 结果
2.1 一般情况 研究期间符合重症肺炎合并脓毒症诊断患儿355 例,其中321 例符合纳入条件,极危重组6 例,危重组138 例,非危重组177 例。但因可溶性P-选择素和IL-6 试剂盒经费限制,故行随机抽样,考虑到极危重组仅6例,故全部纳入,危重组和非危重组分别以Excel 软件产生随机数,随机抽取约30%样本( 分别为42 和53 例) ,101 例进入分析( 图1) ,男47 例,女54 例。3 组一般情况见表1。

图1 研究对象纳入和排除流程图Fig 1 The flow chart of including and excluding procedure
2.2 不同危重评分组炎性因子和凝血功能指标比较 如表2 所示,随着危重症评分降低,IL-6、D-二聚体水平和可溶性P-选择素水平逐渐增高,组间两两比较差异均有统计学意义( P 均<0.05) ;CRP 水平亦随危重症评分降低而逐渐增高,在非危重组和危重组间差异有统计学意义( P <0.05) ;PLT 计数则随危重症评分降低而逐渐降低,组间两两比较差异均有统计学意义( P 均<0.05) ;血WBC 计数在各组间差异均无统计学意义( P 均>0.05) 。

表1 非危重组、危重组和极危重组一般情况[n( %) ]Tab 1 General information of non-critical,critical and extremely critical groups[n( %) ]
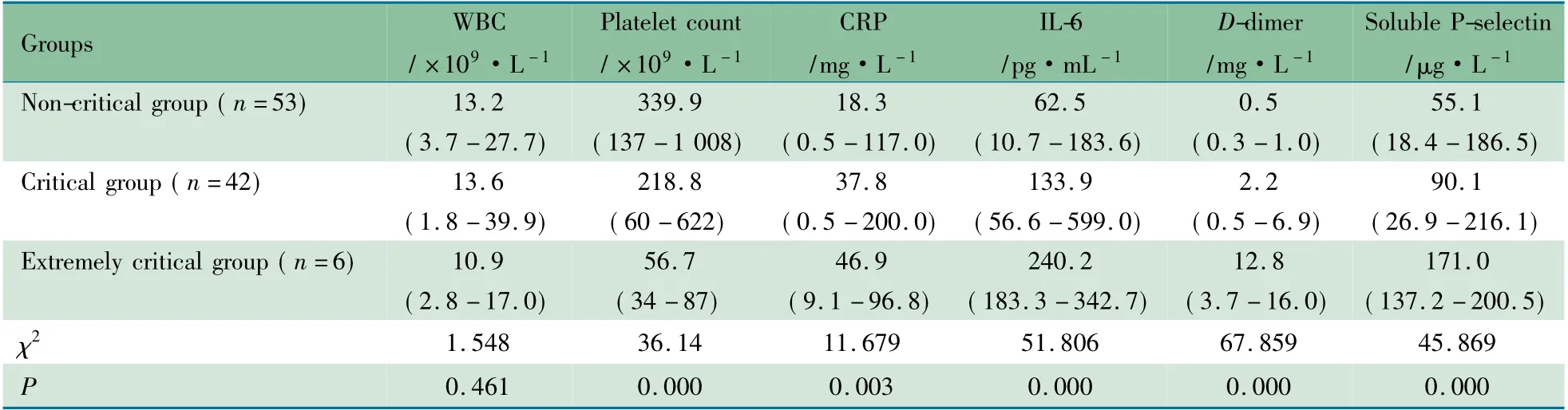
表2 不同危重评分组炎性指标和凝血指标比较[M( range) ]Tab 2 Comparisons of inflammatory cytokines,coagulation function among different groups[M( range) ]
2.3 炎症因子和凝血功能指标与危重症评分的相关性分析 IL-6、可溶性P-选择素和D-二聚体水平与危重症评分呈正相关,PLT 计数与危重症评分呈负相关,血WBC 计数和CRP 与危重症评分无相关性( 表3) 。
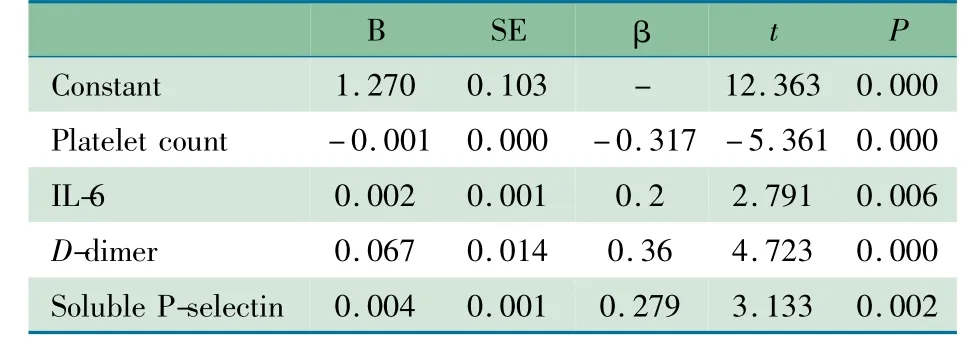
表3 炎症因子及凝血功能指标与危重症评分的多元线性逐步回归分析Tab 3 Multiple linear regression analysis of correlations between inflammatory cytokines,coagulation function and pediatric critical illness score
3 讨论
小儿危重病例评分法选择10 项指标对儿童危重病例进行评分,均采用实验室检查或体格检查获得定量数据,指标客观,首次评分能准确反映病情轻重[7]。本研究采用该评分法对重症肺炎合并脓毒症患儿进行分组,非危重组以脓毒症为主(49/53 例) ; 危重组中脓毒症和严重脓毒症各约占50%,MODS 达52.4%(22/42 例) ;极危重组6 例全部为严重脓毒症和MODS,病死率最高( 50.0%) 。提示小儿危重病例评分法能一定程度反映疾病严重程度。
WBC 计数在诊断脓毒症时有一定意义,但不能完全反映脓毒症的严重程度,重症感染时其数值甚至会明显减低,本研究危重组和极危重组各有12 和2 例患儿WBC 计数<4 ×109·L-1,多元线性逐步回归分析结果显示WBC 与危重症评分无相关性,与Rangel-Frausto 等[8]研究结果一致。
CRP 在感染及机体出现炎症损伤时可明显增高。Lobo等[9]研究提示血清CRP 水平与病情的危重程度相关。Su等[10]研究指出与全身炎症反应综合征组比较,脓毒症组血清CRP 水平明显升高。本研究非危重组和危重组CRP 水平差异有统计学意义,表明CRP 在可以一定程度上反映脓毒症的病情严重程度,但在危重组和极危重组CRP 水平差异并无统计学意义,考虑与婴幼儿机体合成CRP 能力有限及部分患儿系病毒感染所致脓毒症有关,多元线性逐步回归分析显示CRP 与危重症评分无相关性。
IL-6 是宿主早期对炎性反应的重要介质,在细菌感染入侵机体后数小时达高峰,普通感染时血清IL-6 变化很小,只有在重症感染时才有明显升高。Uusitalo-Seppälä等[11]进行多中心研究,对539 例可疑感染患者血清IL-6、PCT 和CRP 水平进行检测,结果显示血清IL-6 对严重脓毒症具有早期诊断价值。Cernada 等[12]研究提示血清IL-6 对新生儿的早期脓毒症有预测作用。Fioretto 等[13]对28 d 至14 岁的脓毒症患儿血清IL-6 和PCT 水平进行检测,结果显示血清IL-6 水平与病情的危重程度有关。本研究结果显示随着危重症评分值降低,IL-6 水平逐渐升高,与危重症评分呈正相关,提示IL-6 水平检测对脓毒症具有早期诊断价值,其升高反映了感染的严重程度,与上述报道结果一致。
D-二聚体作为DIC 和DIC 前状态诊断最有意义的分子标志物,既可以反映凝血酶的生成,又可反映纤溶酶的活性。Goebel 等[14]对134 例急诊科患者进行分析,结果提示D-二聚体有助于及早发现脓毒症向器官衰竭及死亡的进展。占志刚等[15]对急诊科766 例脓毒症患者进行研究,发现D-二聚体水平是预测脓毒症患者28 d 病死率的独立指标,其预测能力与APACHEⅡ评分和SAPSⅡ评分相近。阿根廷Perés 等[16]对388 例患者( 其中脓毒症患者166 例) 进行研究,提示增加D-二聚体检测有助于完善未来的ICU 评分的全面性。本研究多元线性回归分析结果显示D-二聚体水平与危重症评分呈正相关,即D-二聚体水平越高,疾病危重程度越高,表明在重症肺炎合并脓毒症发生发展过程中,随着病情加重,体内出现凝血酶、纤维蛋白持续激活和抗凝物质消耗,导致凝血系统与抗凝系统之间的失衡,促使机体高凝状态越发明显。
P-选择素是黏附分子选择素家族的重要成员,经凝血酶、组胺、补体及活性氧等刺激后,P-选择素可随颗粒膜与浆膜迅速融合而在浆膜表面表达,并有部分释放入血,成为可溶性P-选择素。与P-选择素相比,可溶性P-选择素系循环的血小板表面P-选择素蛋白水解片段,缺少溶质的跨膜区域,可在血浆中被检出[17],其升高提示血小板的活化。本课题组前期研究结果提示,可溶性P-选择素可作为儿童重症肺炎DIC 前状态的参考指标[18],与Mosad 等[19]报道一致。本研究结果显示可溶性P-选择素水平与危重症评分呈正相关,提示重症肺炎合并脓毒症患儿存在血小板活化,血小板活化后可增加白细胞趋化反应,诱导单核细胞趋化因子-1、TNF-α、白介素等细胞因子的合成,参与炎症及血栓的反应过程。
严重脓毒症患儿均可出现PLT 减少[20~22],特别是在真菌和革兰阴性菌脓毒症中[23]。Alt 等[24]报道严重脓毒症和脓毒性休克患者的血液流变学和血小板功能均发生异常,随着病情加重血小板功能障碍加剧,与血液流变学异常相比,血小板功能障碍在MODS 发病机制中起更加重要的作用。江稳强等[25]提示PLT 计数减少作为脓毒症发展的结果,其程度和持续时间是决定脓毒症患者生存与否的重要因素。本研究结果显示PLT 计数随危重症评分降低而逐渐降低,与危重症评分呈负相关。但临床上需注意排除假性PLT 减少,临床上发现PLT 计数偏低而又缺乏相应的临床症状时,应进行血液涂片显微镜观察是否有血小板聚集现象以确保检验结果的可靠性[26]。
本研究的不足之处和局限性:①未动态监测脓毒症不同时期炎症介质水平变化;②极危重组的样本量较少,可能对本文结果产生影响。
[1]Liu CF(刘春峰), Cai XX, Wang LJ, et al. Sepsis in children with pneumonia: a retrospective analysis. Chin J Pediatr(中华儿科杂志),2007,45(12):944
[2]Sun JJ(孙静静), Wang YQ, Cao SH, et al. Dynamic detection of procalcitonin,C-reactive protein and APACHEⅡscores for predicting the prognosis of sepsis after multiple trauma. Chin J Crit Care Med(中国急救医学),2011,31(11):983-986
[3]Li W(李伟). Study of platelet counts and APACHE Ⅱscore on the prognosis of sepsis. Chin J Crit Care Med(中国急救医学),2011,31(2):164-165
[4]樊寻梅,主编.实用儿科急诊医学(第二版).北京出版社,2005.556-557
[5]The Subspecialty Group of Respiratory Diseases (中华医学会儿科学分会呼吸学组), The Editorial Board, Chinese Journal of Pediatrics. Guidelines for management of childhood community acquired pneumonia (for trial implementation)(Ⅰ). Chin J Pediatr(中华儿科杂志),2007,45(2):83-90
[6]Goldstein B, Giroir B, Randolph A, et al. International pediatric sepsis consensus conference: definitions for sepsis and organ dysfunction in pediatrics. Pediatr Crit Care Med,2005,6(1):2-8
[7]小儿危重病例评分试用协作组. 小儿危重病例评分法(草案) 临床应用的评价. Chin J Pediatr(中华儿科杂志),1998,36(10):579-582
[8]Rangel-Frausto MS, Pittet D, Costigan M, et al. The natural history of the systemic inflammatory response syndrome(SIRS):a prospective study. JAMA,1995,273(2):117-123
[9]Lobo SM, Lobo FR, Bota DP, et al. C-reactive protein levels correlate with mortality and organ failure in critically ill patients. Chest,2003,123(6):2043-2049
[10]Su L, Han B, Liu C, et al. Value of soluble TREM-1,procalcitonin, and C-reactive protein serum levels as biomarkers for detecting bacteremia among sepsis patients with new fever in intensive care units: a prospective cohort study.BMC Infect Dis,2012,12:157
[11]Uusitalo-Seppälä R, Koskinen P, Leino A, et al. Early detection of severe sepsis in the emergency room: diagnostic value of plasma C-reactive protein, procalcitonin, and interleukin-6. Scand J Infect Dis,2011,43(11-12):883-890
[12]Cernada M, Badía N, Modesto V, et al. Cord blood interleukin-6 as a predictor of early-onset neonatal sepsis. Acta Paediatr,2012,101(5):203-207
[13]Fioretto JR, Martin JG, Kurokawa CS, et al. Interleukin-6 and procalcitonin in children with sepsis and septic shock.Cytokine,2008,43(2):160-164
[14]Goebel PJ, Williams JB, Gerhardt RT. A Pilot Study of the Performance Characteristics of the D-dimer in Presumed Sepsis. West J Emerg Med,2010,11(2):173-179
[15]Zhan ZG(占志刚), Li CS. Prognostic value of D-dimer in patients with sepsis in emergency department: a prospective study. Chin Crit Care Med(中国危重病急救医学),2012,24(3):135-139
[16]Perés Wingeyer SD, Cunto ER, Nogueras CM, et al.Biomarkers in sepsis at time zero: intensive care unit scores,plasma measurements and polymorphisms in Argentina. J Infect Dev Ctries,2012,6(7):555-562
[17]Mayumi H, Toshiyuki M, Hiroto K. Elevation of rat plasma Pselectin in acute lung injury. Biochim Biophys Acta,2007,1772(3):382-389
[18]Wang CY(王程毅), Song CM, Zheng QA. Significance of soluble P-selectin in diagnosis of pre-disseminated intravascular coagulation state in children with severe pneumonia. Chin J Pediatr(中华儿科杂志),2012,50(12):948-952
[19]Mosad E, Elsayh KI, Eltayeb AA.Tissue factor pathway inhibitor and P-selectinas markers of sepsis-induced non-overt disseminated intravascular coagulopathy. Clin Appl Thromb Hemost,2011,17(1):80-87
[20]Hornik CP, Benjamin DK, Becker KC, et al. Use of the complete blood cell count in late-onset neonatal sepsis. Pediatr Infect Dis J,2012,31(8):803-807
[21]Housinger TA, Brinkerhoff C, Warden GD. The relationship between platelet count, sepsis, and survival in pediatric burn patients. Arch Surg,1993,128(1):65-66
[22]Guinat M, Vincent JL. Thrombocytopenia in the critically ill patient. Rev Med Brux,2011,32(6):513-522
[23]Guida JD, Kunig AM, Leef KH, et al. Platelet count and sepsis in very low birth weight neonates: is there an organismspecific response? Pediatrics,2003,111(6 Pt 1):1411-1415
[24]Alt E, Amann-Vesti BR, Madl C, et al. Platelet aggregation and blood rheology in severe sepsis/septic shock: relation to the Sepsis-related Organ Failure Assessment (SOFA) score.Clin Hemorheol Microcirc,2004,30(2):107-115
[25]Jiang WQ(江稳强), Chen CB, Wang QS, et al. 血小板计数在预警脓毒症致器官功能障碍中的意义. Chin J Intern Med(中华内科杂志),2009,48(7):676-677
[26]Kuang MH(邝妙欢), Lu XY, Zhong YF, et al. 假性血小板减少的相关因素. Journal of Sun Yat-sen University(Medical Sciences)[中山大学学报(医学科学版)],2009,30(4S):121-124
