硬脑膜原发性弥漫型B细胞淋巴瘤1例并文献复习
2013-08-20程凯亮刘乃杰张惠茅吕忠文
程凯亮,刘乃杰,张惠茅,吕忠文*
(吉林大学中日联谊医院1.放射线科;2.神经外一科,吉林 长春 130033)
硬脑膜原发性弥漫型B细胞淋巴瘤1例并文献复习
程凯亮1,刘乃杰2,张惠茅1,吕忠文1*
(吉林大学中日联谊医院1.放射线科;2.神经外一科,吉林 长春 130033)
*通讯作者
1 临床资料
患者 男,56岁。无明显诱因出现间断性头痛,头晕,伴有耳鸣2周余,头痛呈闷痛,多局限在顶枕部,可自行缓解。体格检查:患者神志清楚,查体合作。双侧瞳孔等大,对光反射灵敏。双侧肢体肌力、肌张力正常。神经系统查体未见明显阳性体征。浅表淋巴结未触及,心、胸、腹部检查未见明显异常。血常规等检查正常,淋巴细胞无异常。
影像检查:CT扫描显示右顶部颅板下片状略高密度影,边界欠清,其内密度较均匀,跨大脑镰生长(图1a),骨窗显示邻近右侧顶骨内板毛糙,可见散在斑点状高密度影(图1b)。MRI扫描显示肿瘤位于右顶骨内板下,以宽基底附着于硬脑膜,并跨越中线向左侧生长,邻近头皮下软组织轻度肿胀;肿瘤内信号较均匀,T1WI呈等低信号,T2WI及Flair呈中等信号(图2a-b),肿瘤邻近顶骨板障信号减低;增强后肿瘤明显强化,边缘见较长脑膜尾征,病灶侵及软脑膜,右侧顶叶脑沟内可见锯齿状强化,邻近顶骨板障及头皮下软组织呈轻度均匀强化(图2cd)。术前影像诊断为侵袭性脑膜瘤。
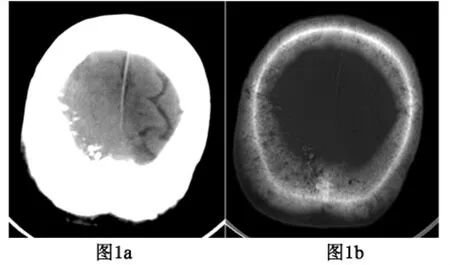
图1 a.头部CT平扫示右顶部颅板下稍高密度肿物。b.骨窗示右顶骨内板毛糙。
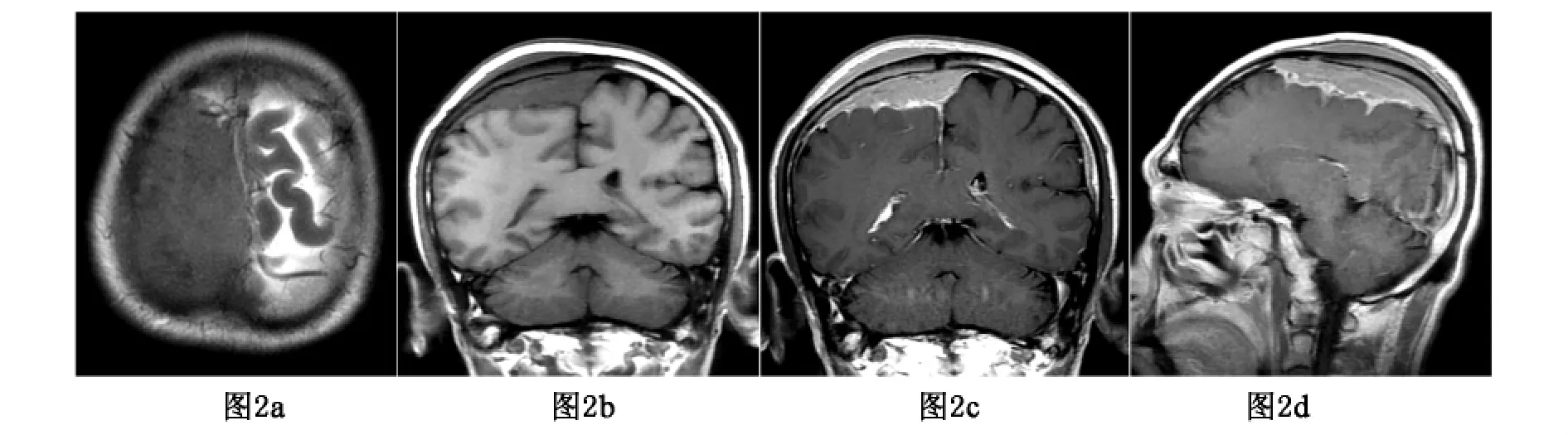
图2 a、b.MRI平扫示右顶部硬脑膜肿物,T1WI呈等低信号,T2WI呈等信号,邻近顶骨板障信号减低,皮下软组织轻度肿胀。c、d.增强扫描肿物呈明显强化,边缘见较长脑膜尾征,软脑膜受侵呈锯齿状强化,邻近顶骨板障及皮下软组织中度强化。
手术及病理:患者在全麻下开颅行肿瘤全切术,可见肿瘤位于硬脑膜,呈浅灰色,质硬,邻近软脑膜及颅骨均受侵。术后病理诊断为弥漫型非霍奇金B细胞淋巴瘤。颅骨内可见肿瘤累及。免疫组化:CD21、20、BCL-2、CD23 和 CD79 表 达,Ki-67<30%。
预后:该患者术后26个月生活状况良好,无神经病学异常。后行人工颅板植入术,复查MRI未见肿瘤复发征象(图3a-c)。
2 讨论
原发性中枢神经系统淋巴瘤是在没有系统性疾病的情况下,起源于大脑实质、眼睛、脑膜或脊髓的一种结外非霍奇金淋巴瘤[1]。中枢神经系统非霍奇金淋巴瘤仅占所有非霍奇金淋巴瘤的1-3%,约占所有脑肿瘤的2-4%。在艾滋病、器官移植术后及免疫缺陷患者中发病率较高[2]。

图3 肿瘤术后复查,可见人工颅板置入,肿瘤未见复发征象。
原发性硬脑膜淋巴瘤在颅内原发性恶性淋巴瘤中较罕见,该肿瘤的发病率仅占颅内肿瘤的0.6%。原发性硬脑膜淋巴瘤起源于硬脑膜,在生物学上与其他中枢神经系统淋巴瘤不同[3]。原发性硬脑膜淋巴瘤通常是一种低级别B细胞边缘区淋巴瘤,而其他类型的中枢神经系统淋巴瘤通常是高级别弥漫性大B细胞淋巴瘤。
Murray回顾分析693例脑淋巴瘤病例,平均诊断年龄为52岁,男女比例约为1.5∶1[4],这与全身性淋巴瘤相似[5]。相比之下,Shoko M.等分析了25例硬脑膜恶性B细胞淋巴瘤,其平均年龄为48.7岁,与原发性脑淋巴瘤相似,而其男女比例为2:23,与全身性淋巴瘤完全不同[6]。大部分硬脑膜恶性淋巴瘤患者都具有正常免疫能力,不像原发性恶性脑淋巴瘤总是伴有免疫功能低下[4]。
由于肿瘤缺乏典型影像特征,其诊断非常困难。CT平扫常表现为等或稍高密度肿块,肿瘤侵犯颅骨时CT骨窗可见颅板毛糙或明显骨质破坏。MRI平扫肿瘤常表现为T1WI呈等或稍低信号,T2WI呈等或稍高信号,弥散成像时肿瘤常呈较高信号,侵犯脑实质时脑内可见出现程度不一的水肿,颅骨受侵时表现为板障内高信号减低;增强扫描时肿瘤呈明显强化,周围可见较长的脑膜尾征,软脑膜受侵时在邻近脑沟内可见锯齿样强化。原发性硬脑膜淋巴瘤通常位于脑膜细胞丰富的位置[7],常形成局灶性肿块或硬脑膜斑块样增厚,其影像学表现与其他脑膜病变相似,鉴别诊断常包括硬膜外血肿、间变型脑膜瘤、血管外皮细胞瘤、脑膜转移癌和脑膜肉瘤等疾病。Agazio Menniti等分析了文献报道的14例硬脑膜淋巴瘤,这些病例中除1例诊断为硬膜下血肿外,其他所有病例第一次都被诊断为脑膜瘤[8]。确切的外伤病史有助于硬脑膜淋巴瘤与硬膜外血肿相鉴别;硬脑膜淋巴瘤瘤体常比较扁平,脑膜尾征比较长,瘤体内很少出现钙化,邻近颅骨一般不出现骨质增生、硬化,使之能与脑膜瘤区分开;其他几种病变需要进一步病理学检查才能鉴别。
硬脑膜恶性B细胞淋巴瘤的预后相对较好,通过外科手术切除,无论是否进行术后局部辅助放疗,都可以治愈[9]。Shoko M.等回顾了21例硬脑膜B细胞淋巴瘤患者,其平均生存期为29.3个月,其中包括19例在报道时仍活着。相比之下,中枢神经系统非霍奇金淋巴瘤患者的生存期约为12-18个月,其中只有8%的人生存期超过3年[4]。
本例报道的患者术后未行特殊治疗,随访26个月未见异常。CT平扫、MRI平扫及增强扫描对随访非常必要。早期诊断和治疗对硬脑膜淋巴瘤非常重要,因此只要见到弥漫性浸润的硬脑膜病变,就需要进一步检查。
[1]Abrey LE,Yahalom J,DeAngelis LM.Treatment for primary CNS lymphoma:the next step[J].J Clin Oncol,2000,18:3144.
[2]Ferreri AJ,Abrey LE,Blay JY,et al.Summary statement on primary central nervous system lymphomas from the Eighth International Conference on Malignant Lymphoma,Lugano,Switzerland,June 12-15,2002[J].J Clin Oncol,2003,21:2407.
[3]Benouaich A,Delord JP,Danjou M,et al.Primary dural lymphoma:a report of two cases with review of the literature[J].Rev Neurol(Paris),2003,159:652.
[4]Murray K,Kun L,Cox J.Primary malignant lymphoma of the central nervous system.Resultsof treatment of 11cases and review of the literature[J].J Neurosurg,1986,65:600.
[5]Rosenthal MA,Green MD.Cerebral lymphoma[A].In:Kaye AH,Lows ER,editors.Brain tumors an encyclopedic approach[C].New York:Churchill Livingstone,1995:841-69.
[6]Shoko M.Yamada,Naoki Ikawa,et al.Primary malignant B-cell-type dural lymphoma:case report[J].Surgical Neurology,2006,66:539.
[7]Goetz P,Lafuente J,Revesz T,et al.Primary low-grade B-cell lymphoma of the dura mimicking the presentation of an acute subdural hematoma.Case report and review of the literature[J].J Neurosurg,2002,96:611.
[8]Agazio Menniti,Laura Moschettoni,Giovanni Liccardo,Pierpaolo Lunardi.Low-grade primary meningeal lymphoma:case report and review of the literature[J].Neurosurg Rev,2005,28:229.
[9]Sanjeevi A,Krishnan J,Bailey PR,et al.Extranodal marginal zone B-cell lymphoma of malt type involving the cavernous sinus[J].Leuk Lymphoma,2001,42:1133.
1007-4287(2013)05-0964-03
2012-07-29)
