不同时机行去骨瓣减压术治疗恶性大脑中动脉脑梗死效果的比较
2013-08-11黄鹤鸣褚晓凡黄巧英
黄鹤鸣, 张 睿, 褚晓凡, 黄巧英
恶性大脑中动脉梗死主要是血栓、栓子等导致的大脑中动脉主干完全闭塞,进而引起严重的脑水肿、脑疝。临床主要表现为头痛、呕吐、视乳头水肿、神经功能障碍甚至意识水平下降等,也是引起脑梗死患者死亡的主要原因之一[1,2]。
恶性大脑中动脉梗死的发病率约占脑卒中的10%左右,患者起病后意识可呈进行性下降,并常由于严重的脑水肿引发的占位效应导致脑疝的形成,死亡率和致残率均较高[3]。溶栓、解痉及降低颅内压等常规方法对大面积脑梗死的治疗效果并不理想,死亡率可达80%[4]。导致患者死亡及内科治疗失败的主要因素是梗死所导致的广泛性脑水肿及增高的颅内压,而外科常用的去骨瓣减压术可降低患者的颅内压及减少发生脑疝的风险,从而显著的提高了该类患者的存活率[5]。
但目前对于恶性大脑中动脉脑梗死的手术时机仍存在一定争议,本文回顾性分析了我院近10年来去骨瓣减压手术治疗恶性大脑中动脉脑梗死患者的临床资料,并就不同手术时机对恶性大脑中动脉脑梗死的治疗效果及预后进行初步探讨。
1 资料与方法
1.1 一般资料 选取2001年1月~2010年12月我科收治行去骨瓣减压术治疗的恶性大脑中动脉脑梗死患者33例,其中男21例,女12例;年龄34~82岁,平均年龄(58.30±12.28)岁。既往有风湿性心脏病史4例,高血压病史20例,房颤病史6例,糖尿病史15例,肾功能不全1例,无既往相关病史者5例。排除标准:患者近期有致命性基础性疾病或致残的神经系统疾病;外伤、肿瘤(术前或术后)、动静脉畸形等引起的脑梗死;有已知的凝血性疾病或者系统性的出血性疾病;有严重的肝肾功能障碍。
1.2 术前临床表现 头痛26例,呕吐21例,偏瘫23例,意识障碍19例,双侧病理反射阳性8例,单侧病理反射阳性17例;双侧瞳孔等大者19例,单侧瞳孔散大者14例,无1例出现双侧瞳孔散大。GCS计分:3~8分24例,9~15分9例。
1.3 影像学检查 所有患者均行头部CT检查确诊为恶性大脑中动脉脑梗死,CT检查主要显示大脑中动脉供血区呈大片状低密度影,中线结构可有不同程度的移位,同侧脑室受压变小或闭塞,同侧侧裂池及脑沟消失。其中14例因病情变化动态观察到脑梗死范围进行性扩大,3例同时合并脑出血;脑梗死范围波及2~3个脑叶,右侧病变者14例,左侧病变者18例,双侧病变者1例。
1.4 分组 按3种方式将患者分组,按照手术时患者意识状况、瞳孔变化、是否有颅内高压表现、生命体征及影像学变化将其分为脑疝前手术组(18例)和脑疝后手术组(15例);按发病后不同手术时间分为≤48h组(23例)和>48h组(10例);按不同年龄分为≤60岁组(18例)和>60岁组(15例)。
1.5 治疗方法
1.5.1 内科治疗 加强对症支持治疗,保持呼吸道通畅,注意补液以维持血压、血容量的稳定,保护心肺功能,加强脱水利尿降低颅内压等治疗。
1.5.2 手术治疗 所有患者均在气管插管全麻下行标准大骨瓣开颅减压术。患者仰卧位,病变侧朝上,采用扩大翼点开颅,额颞顶部马蹄形或倒问号型切口,骨窗直径9cm~12cm×11cm~14cm,前方位于发际内近中线,后方达顶结节并延伸达中颅窝底。骨瓣范围包括额、颞、顶及部分枕鳞,去除骨瓣,充分暴露颅中窝。骨窗缘悬吊硬脑膜后,与颞肌基底相反方向放射状剪开硬脑膜,分离颞肌肌瓣,保留基底血管,将肌瓣直接附粘在缺血脑组织表面,并与硬膜作简单对缝固定,以防止肌瓣移位,放置引流管后关颅。由于梗死急性期坏死脑组织及缺血半暗带边界不清,难以准确区分,因此术中只做外减压而未切除脑组织作内减压。术后ICU监护,继续控制血压,脱水、利尿、保持呼吸道通畅、抗感染、营养神经等对症支持治疗,并防治心律失常、消化道出血等内科并发症。
1.6 疗效评估 记录患者术前及术后GCS评分。由于部分患者无法联系和随访,仅部分病例进行了barthel指数的记录,故本文仅作30d死亡率的统计分析。
1.7 统计方法 所有数据应用SPSS13.0统计软件处理,计数资料应用χ2检验,计量资料应用t检验,多组间比较采用单因素方差分析(One-Way ANOVA),检验水准为P<0.05。
2 结果
2.1 手术后患者一般情况及GCS评分的变化 33例患者术后死亡11例,死亡率为33.3%。死亡病例平均年龄为(66.67 ±10.59)岁,存活患者年龄为(58.67 ±12.67)岁,两者年龄间差异有统计学意义(P<0.05)。术前平均GCS为7.09±3.43 分,其中死亡病例的术前 GCS为 5.1 ±1.7分,存活病例的术前GCS为7.8±2.1分,两者间比较差异有统计学意义(P<0.05)。存活病例平均出院时GCS为11.2±1.9分,比术前明显提高,差异显著,数据(见表1)。
2.2 不同手术时机病死率比较 患者年龄≤60岁组及>60岁组间病死率差异具有统计学意义(P<0.05),≤60岁组的病死率低于>60岁组;手术时间≤48h组和>48h组间病死率差异具有统计学意义(P<0.05),且≤48h病死率低于>48h组;脑疝后手术组的病死率高于脑疝前手术组,差异有统计学意义(P<0.05),结果(见表2)。
2.3 不同手术时机对术后功能恢复比较 患者年龄≤60岁组及>60岁组组间病死率功能恢复差异具有统计学意义(P<0.05),手术时间≤48h组和>48h组组间功能恢复差异明显(P<0.05);脑疝前手术组术后30d的死亡率低于脑疝后手术组,差异具有统计学意义(P<0.05)(见表3)。

表1 患者年龄及GCS评分情况

表2 不同手术时机对大面积脑梗死病死率的影响(例%)
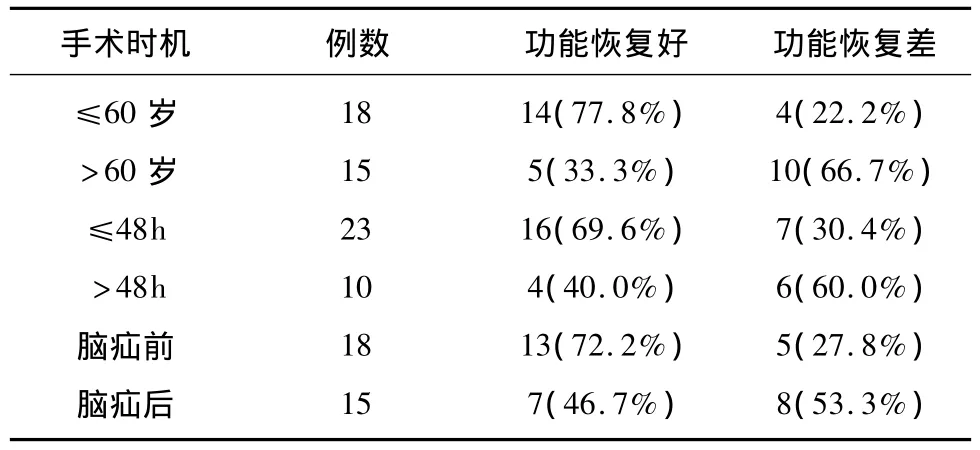
表3 不同手术时机对大面积脑梗死功能恢复的影响(例%)
3 讨论
2006年 ~2007年间欧洲进行了 HAMLET、DESTINY、DECIMAL 3个随机对照研究,研究结果显示去骨瓣减压术可以明显提高患者生存率,并可以有效改善患者的预后,值得注意的是,该研究显示去骨瓣手术可以将死亡率从80%降到30%左右[6~8]。本研究中33例患者均采用大骨瓣开颅减压术,死亡11例,死亡率为33.3%,存活率达到66.7%,表明去骨瓣减压术可以有效挽救大面积脑梗死患者的生命。
手术时机的选择在治疗恶性大脑中动脉脑梗死中是非常重要的,也是决定手术成败和远期功能恢复的一个关键因素[9],我们都清楚,神经功能障碍的严重程度与动脉脑梗死引起的缺血坏死脑组织的数量有密切的关系。一旦发生缺血坏死的脑组织或者神经功能的丧失将会造成很大的影响,并且是不能通过手术挽救的,但去骨瓣减压术不但可以通过改善颅内血供进而避免大范围的脑组织损害,同时也能避免神经功能的丧失[10],但是手术时机及其对生存及功能恢复的影响尚存在争议。
Mitchell等于2009年进行的HAMLET多中心、随机、开放临床试验研究发现卒中48h内进行外科减压治疗占位效应的脑梗死,可有效降低患者的死亡率及患者的不良预后[11,12]。本研究结果显示,不同手术时机各组间的病死率有显著影响,结果差异显著,从病情进展分析,≤48h之间进行手术患者存活率为73.9%明显高于>48h组的50%(P<0.05);脑疝前手术组存活率为83.3%,明显高于脑疝后手术组46.7%的存活率(P<0.05)。由于条件限制,本研究只进行了简单的回顾性研究,6个月后随访时不能联系到全部患者,随访只针对部分患者,并对部分病例进行了barthel指数记录,因此,本研究仅做了患者治疗后30d死亡率的统计分析,结果显示:脑疝前手术组预后好于脑疝后手术组,差异显著(P <0.05)。
Kentaroi等通过研究发现,患者脑疝症状出现3h内进行手术,术后1个月和6个月的死亡率与对照组相比,分别由61.9%和 71.4% 降至 17.2% 和 27.6%;患者脑疝症状出现之前(早期手术)进行手术,死亡率仅为4.8%和19.1%[13]。Glasgow结局评分发现,早期手术的患者在发病6个月后的恢复情况比晚期手术效果要好很多,且差异显著(P<0.05)。另有学者报道,如果进行晚期手术,会增加患者进入植物状态的可能性[14]。因此临床上除了加强对体征的观察非常重要之外[15],建议尽可能的在≤48h内,患者脑疝发生前进行手术,才能有效降低患者病死率,取得较为理想的效果。
患者年龄与病死率及预后之间存在密切联系,是影响存活率及预后的重要因素,也被认定为手术指征之一。同时有大量研究证实,高龄患者进行手术除了会降低患者的生存率,同时还会降低患者术后康复情况,影响患者的功能预后[16]。报道年龄与手术预后负相关,引起以上现象的原因可能与老年人耐受力差,恢复能力有限,同时有的高龄患者常会伴随一些其它疾病[17,18]。Ahmet等在2009年对过去19个研究的归纳也证实以上说法[19]。本研究初步比较了60岁以上与60岁以下的患者的病死率及预后情况,发现两组患者病死率与预后之间存在显著差异,且具有统计学意义,因此年龄也是影响手术的一个重要因素[20]。
去骨瓣减压手术治疗恶性大脑中动脉梗死的关键为合理选择手术适应证,但是具体在什么时机以及什么指征下进行去骨瓣减压手术治疗是目前研究的热点问题,因为过早的进行去骨瓣减压手术会造成不必要的侵袭性操作,过晚进行手术会存在延误最佳治疗时机的风险,同时增加患者的致残率及死亡率。结合多年的临床经验,我们推荐实施个体化治疗,动态观察、详细记录患者意识状态、肢体瘫痪情况及下肢病理征、格拉斯哥评分、瞳孔的变化、动态的头部CT改变等。并记录在DHMS量表评分中,若DHMS量表≥4分可作为临床判断手术时机的一个衡量时机点[16],争取在脑疝出现之前进行手术,因为脑疝出现之后手术预后较差。本研究所得结论仅是初步探索结果,由于样本例数较少无法对数据进一步分层分析,结果可能存在一定偏倚,尚待将来大样本研究来评价去骨瓣减压手术时机对大面积脑梗死治疗及预后的影响,从而得出更加客观可靠的结论。
[1]Merenda A,DeGeorgia M.Craniectomy for acute ischemic stroke:how to apply the data to the bedside[J].Curr Opin Neurol,2010,23(1):53-58.
[2]Treadwell SD,Thanvi B.Malignant middle cerebral artery(MCA)infarction:pathophysiology,diagnosis and management[J].Postgraduate Medical Journal,2010,86(1014):235-242.
[3]Adukauskiene D,Bivainyte A,Radaviciute E.Cerebral edema and its treatment[J].Medicina,2007,43(2):170-176.
[4]Akpalu A,Nyame P.Plasma homocysteine as a risk factor for strokes in ghanaian adults[J].Ghana Med J,2009,43(4):157-163.
[5]邓 鹏,漆松涛,张喜安,等.去骨瓣减压治疗恶性大脑中动脉脑梗死的初步分析[J].中国神经精神疾病杂志,2011,37(8):486-489.
[6]Hofmeijer J.Hemicraniectomy after middle cerebral artery infarction with life-threatening Edema trial(HAMLET).Protocol for a randomised controlled trial of decompressive surgery in space-occupying hemispheric infarction[J].Trials,2006,7(2):12-15.
[7]Vahedi K.Sequential-design,multicenter,randomized,controlled trial of early decompressive craniectomy in malignant middle cerebral artery infarction(DECIMAL trial)[J].Stroke,2007,38(9):2506-2517.
[8]Juttler E.Decompressive surgery for the treatment of malignant infarction of the middle cerebral artery(DESTINY)[J].Stroke,2007,38(9):2518-2525.
[9]Schwarz S.Effects of induced hypertension on intracranial pressure and flow velocities of the middle cerebral arteries in patients with large hemispheric stroke[J].Stroke,2002,33(4):998-1004.
[10]徐 锋,周炳华,李 勇,等.治疗大面积脑梗死的术式选择与疗效[J].中华神经医学杂志,2004,3(2):128-131.
[11]Mitchell P.Reassessment of the HAMLET study[J].Lancet Neurology,2009,8(7):602-603.
[12]Hofmeijer J.Surgical decompression for space-occupying cerebral infarction(the Hemicraniectomy after middle cerebral artery infarction with Life-threatening Edema Trial HAMLET):a multicentre,open,randomised trial[J].Lancet Neurology,2009,8(4):326-333.
[13]Foerch C.Functional impairment,disability,and quality of life outcome after decompressive hemicraniectomy in malignant middle cerebral artery infarction[J].Journal of Neurosurgery,2004,101(2):248-254.
[14]Reddy AK.Decompressive craniectomy for stroke:indications and results[J].Neurology India,2002,50:66-69.
[15]赵 湛,余 剑,熊 丽,等.不同时机开颅去骨瓣减压治疗恶性大脑中动脉区梗死的实验研究[J].中国神经精神疾病杂志,2006,32(3):235-238.
[16]黄巧英,张 睿,黄鹤鸣,等.DHMS量表在恶性大脑中动脉梗死手术时机选择中的应用[J].中风与神经疾病杂志,2011,28(11):988-992.
[17]Woldag H,Atanasova R,Rener C,et al.Functional outcome after decompressive craniectomy,a retrospective and prospective clinical study[J].Fortschr Neurol Psychiatr,2006,74(7):367-370.
[18]Gupta R,Connolly ES,Mayer S,et al.Hemicraniectomy for massive middle cerebral artery territory infarction,a systematic review[J].Stroke,2004,35(2):539-543.
[19]Wong GK,Kung J,Ng SC,et al.Decompressive craniectomy for hemispheric infarction:predictive factors for six month rehabilitation outcome[J].Acta Neurochir Suppl,2008,102:331-333.
[20]Schwab S,Steine T,Aschoff A,et al.Early hemicraniectomy in patients with complete middle cerebral artery Infarction[J] .Stroke,1998,29:1888-1893.
